两种成像方式测量腰椎矢状位参数的比较
邓忠齐,罗小辑
(重庆医科大学附属第一医院骨科,重庆 400016 )
1959 年,Boucher 首次报道了椎弓根螺钉(pedicle screw,PS)的使用,拉开脊柱椎弓根螺钉内固定术的序幕。20 世纪70 年代,Roy-Camille 等研究了椎弓根螺钉在固定治疗腰椎新鲜骨折、骨折畸形愈合、肿瘤、腰椎滑脱等疾病的疗效和并发症,极大推动了椎弓根螺钉内固定术在脊柱外科的发展[1]。随着手术及图像引导技术发展,椎弓根螺钉内固定术已经是一种广泛使用而可靠的方法,可用于各种胸腰椎疾病的三柱的刚性固定。然而,置钉位置不良会引起严重的并发症,如椎弓根皮质破裂、脊髓及神经根损伤、深部感染、大血管损伤、硬脊膜破裂以及脑脊液漏等[2,3,4]。虽然辅助导航技术已经日益完善,但出于成本、放射暴露等考虑,徒手置钉或透视下置钉仍然是治疗首选。传统徒手置钉学习周期长,术者的经验、熟练程度与手术并发症直接相关。目前有关椎弓根螺钉的研究多围绕螺钉进钉点的选择和内倾角度的大小[5,6],而对螺钉矢状面角度(头尾倾角)的研究较少。椎体结构中椎板很少发生退行性改变,且椎板解剖标志明显,术中易于辨认,在X 线片上亦能清晰显影,理论上可作为徒手置钉的解剖参考。同一椎体中同侧椎板与椎弓根位置固定,二者形成的角度椎板-椎弓根角度(lamina-pedicle angle,LPA)具有稳定性,不受患者体位等因素影响。腰椎解剖结构相对简单、解剖标志明显,腰椎疾病在脊柱外科占据重要位置,本研究通过测量分析腰椎LPA,进而探讨LPA 在椎弓根螺钉内固定术中对于指导椎弓根螺钉矢状面角度的临床意义。
1 资料与方法
1.1 一般资料 选取2019 年1 月~12 月于重庆医科大学附属第一医院行后入路腰椎椎弓根螺钉内固定术的患者100 例,其中男性50 例,女性50 例,年龄14~80 岁,平均年龄(55.84±12.63)岁;男性平均年龄(56.54±12.25)岁,女性平均年龄(55.14±13.07)岁,不同性别年龄比较,差异无统计学意义(P>0.05)。纳入标椎:①因腰痛或伴有下肢反射痛就诊;②行后入路腰椎椎弓根螺钉内固定术;③术前腰椎侧位X片、CT 平扫影像学资料完整。排除标椎:①X 片显示椎体边缘明显双线征;②X 片显示上下关节突关节明显骨赘形成;③椎体畸形;④高能量椎体骨折;⑤既往有腰椎手术史。本研究得到我院伦理委员会审批,患者及家属知情同意并签署知情同意书。
1.2 测量方法和参数拍摄 收集所有患者术前腰椎侧位X 片、CT 平扫影像学资料。腰椎侧位X 片(设备型号:SEDECAL X Plus LP)时采用站立位,投照中心在髂嵴上3 cm,腰椎棘突前8 cm 处,约L3椎体水平,投射距离为100 cm。CT 平扫(设备型号:SOMATOM Perspective)采用仰卧位,层厚为0.75 mm。通过放射科GE PACS 系统测量每位患者腰椎标准侧位X 片L1~L5LPA(图1)。CT 测量中,利用PACS系统重建出一系列平行于椎弓根轴线的矢状面,称之为斜矢状面(图2),测量其中椎板最薄的斜矢状位的LPA(图3),分别测量左右两侧L1~L5LPA。

图1 椎弓根轴线与椎板轴线夹角
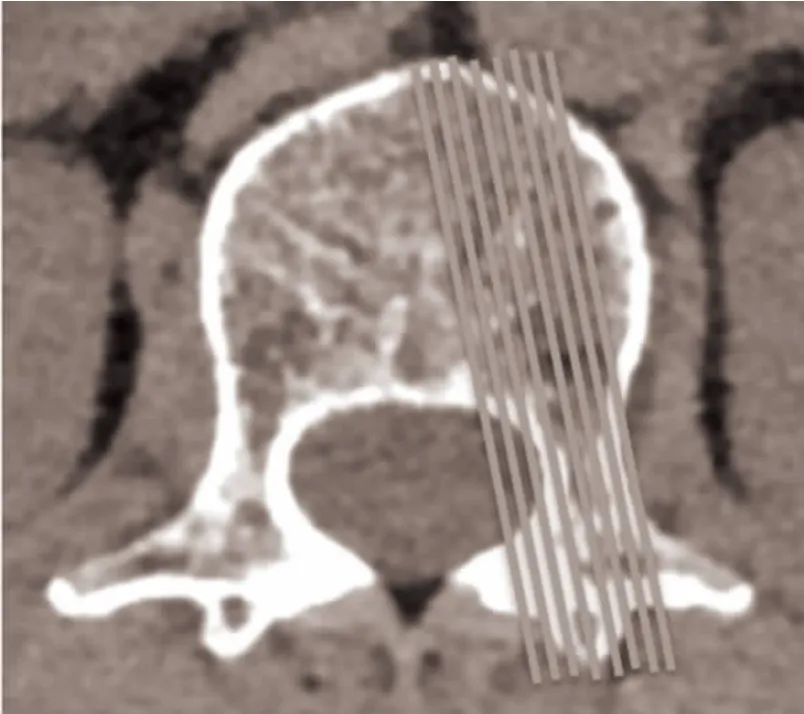
图2 CT 重建出一系列与椎弓根轴线平行的斜矢状面
2 结果
2.1 CT 测量腰椎各节段左右侧LPA 比较 同一节段左右两侧LPA 比较,差异无统计学意义(P>0.05),见表1。
表1 CT 测量腰椎各节段左右侧LPA 比较()

表1 CT 测量腰椎各节段左右侧LPA 比较()
1.3 观察指标 ①比较CT 三维重建中各节段左右侧LPA;②比较CT 三维重建、X 片中各节段不同性别LPA;③比较X 片与CT 三维重建各节段LPA。
1.4 统计学分析 采用SPSS 23.0 统计软件进行统计分析,所有数据以()表示,不同性别比较采用独立样本t检验,对X 线与CT、左右两侧进行配对t检验。P<0.05 为差异有统计学意义。
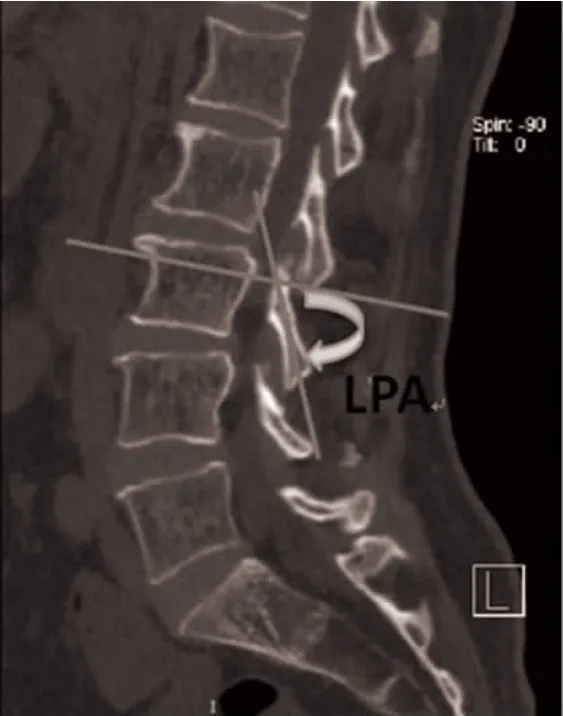
图3 斜矢状面CT 重建上测量LPA
2.2 CT、X 片测量中腰椎各节段LPA 不同性别比较CT、X 片分别测量同一节段LPA 不同性别之间差异无统计学意义,见表2。
2.3 X 片与CT 测量腰椎各节段LPA 比较 X 片、CT测量均显示LPA 在腰椎L1~L5呈现逐渐减小;X 片与CT 测量LPA 在L1、L4节段比较,差异有统计学意义(P<0.05),其余节段分别比较,差异无统计学意义(P>0.05),见表3。
3 讨论
椎弓根螺钉内固定术是目前治疗脊柱退行性疾病、畸形和创伤等疾病的一种普遍方法。2013 年的一项全球调查显示,78%的脊柱外科医生常规以术中透视作为主要的图像引导技术[7]。目前应用较多的仍是徒手置钉或透视下置钉。该技术依靠术者对影像资料的解读、解剖标志的辨识和长期的操作经验来完成,可能是最具挑战性的技术,具有效率高、对患者和手术团队的辐射最小的优势,已被证明是安全和有效的[8]。Fogelson JL 等[9]认为即使是在拥有导航系统的医疗机构,脊柱外科医生也必须具备徒手置钉技能,而不是完全依赖机器人进行操作。
表2 CT、X 片测量中腰椎各节段LPA 不同性别比较()
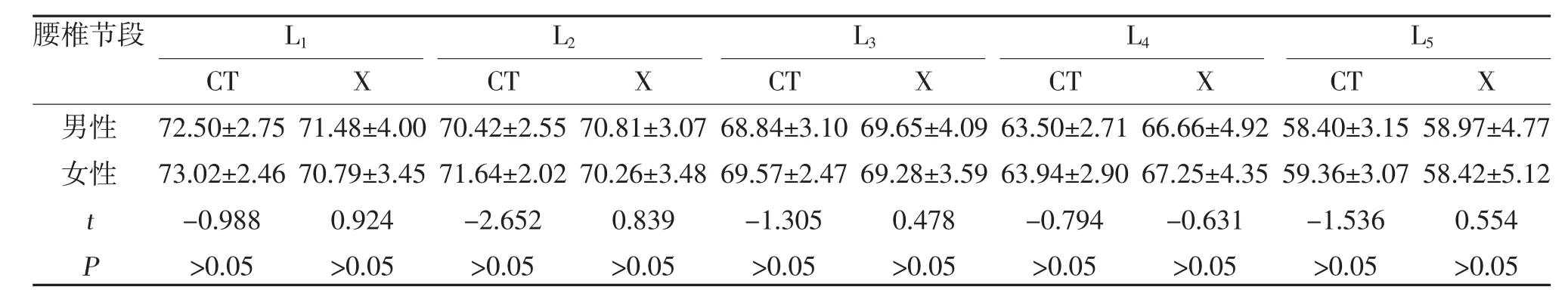
表2 CT、X 片测量中腰椎各节段LPA 不同性别比较()
表3 X 片与CT 测量腰椎各节段LPA 比较()
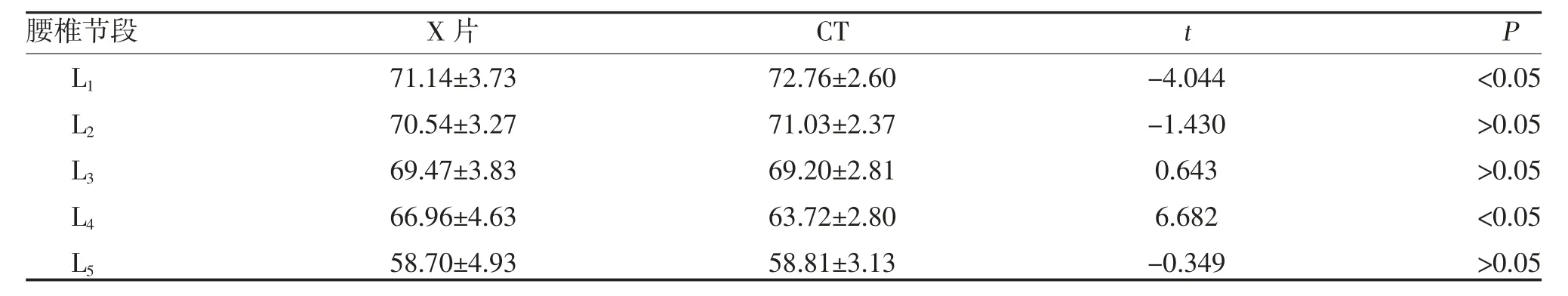
表3 X 片与CT 测量腰椎各节段LPA 比较()
徒手置钉技术依赖可见与可触的解剖标志。Magerl、Roy-Camille、Weinstein 等关于椎弓根螺钉进钉点和内倾角度的研究仍沿用至今。上述方法术中以关节突关节、横突、乳突等结构作为参照,但在实际运用中,部分腰椎发生严重退行性改变的病例上述解剖结构增生明显,难以按照上述方法置入椎弓根螺钉。椎板是一个相对稳定的解剖结构,很少发生退行性改变。Hacker AG 等[10]报道对侧椎板可为下颈椎椎弓根螺钉置入的内倾角度提供指导。朱裕成等[11]通过研究证实下颈椎椎板、侧块可以作为相应椎弓根螺钉置入角度的可靠参考标志。在非骨折情况下,同一椎体椎板与椎弓根的位置关系固定,二者之间的角度也是稳定的,不受体位影响。椎板后表面是一条弧线,不宜直接用于角度测量,因此本研究选择椎板的矢状位轴线作为参考线。腰椎椎弓根螺钉在矢状面的满意位置为螺钉准确通过椎弓根并平行于同一椎体上终板。在实际测量中,本研究将椎板矢状位轴线与椎体上终板平行线的夹角作为LPA,探讨其是否有临床运用价值。
腰椎正侧位X 片作为腰椎基本影像检查,可用于相关参数的测量。但骨性结构重叠、软组织遮挡、关节突关节严重退变等问题,会导致成像不清晰,影响测量的准确性和可靠性。CT 平扫实现断面成像,可一定程度避开上述问题。在进行CT 三维重建时,本研究未重建常规矢状面,而重建平行于椎弓根轴线的斜矢状面,旨在消除内倾角度对LPA 的影响。
本研究观察了腰椎LPA 在L1~L5节段呈逐渐减小的变化规律,具体在X 片测量中,由(71.14°±3.73°)减小至(58.70°±4.93°),CT 测量中由(72.76°±2.60°)减小至(58.81°±3.13°),不同性别比较,差异无统计学意义(P>0.05),该结果与王洪立等[12]的研究一致,但各节段LPA 大小存在差异,分析产生差异的可能原因为:①上述研究资料来源于门诊病例,患者年龄20~40 岁,此类人群腰椎退变程度较轻,而本研究数据来源住院病例,患者平均年龄(55.84±12.63)岁,此类人群腰椎退变相对较重;②上述研究选择测量椎板后表面切线,本研究选择测量椎板轴线。椎板后表面略呈弧形,椎板后表面切线的确定因人而异,尤其是关节突关节严重退变时,将严重影响椎板后表面切线的确定。此外,上述研究仅从X 片测量LPA,本研究增加了CT 测量,并将其与X 片进行比较,进一步验证LPA 在L1~L5节段规律。
X 片与CT 比较,L1、L4节段LPA 比较,差异有统计学意义(P<0.05),二者差值在4°以内,可能与成像方式、测量方式不同有关。X 片与CT 三维重建均可用于LPA 测量,但CT 三维重建准确性及可靠性可能优于X 线。通过术前解读影像资料、测量目标节段LPA、术中充分暴露目标椎体椎板,在满足进钉点及内倾角度的同时根据LPA 调整螺钉与同侧椎板夹角大小,可能有助于确保LPA 置入的螺钉平行于椎体上终板。此外,术中使用量角器,量角器一侧(短臂)紧贴椎板,调整另一侧(长臂)使角度为LPA大小,使螺钉与长臂平行置入,可能有助于螺钉可经过椎弓根,并与椎板平行。
本研究旨在寻找解剖标志明显、位置恒定、易于暴露及辨别的解剖结构,旨在为腰椎椎弓根螺钉置钉的参考,减少术中透视次数,从而有效缩短手术时间、减少放射暴露等。本研究通过两种成像模式测量LPA,肯定了椎板可作为术中操作参考,本研究观察到腰椎L1~L5节段LPA 呈现逐渐减小,可为术者提供一定参考。
本研究仍然存在一定的问题与不足。本研究腰椎影像测量,由于椎板本身不是规则结构,在标志点选择过程中因个体认识差异可能会导致最终测量结果存在差异。本研究以椎板为参考,术中需要充分暴露椎板,因此主要适用于开放式后路腰椎融合术,临床应用还有待进一步验证。

