液体负平衡对腹部外伤伴ARDS 患者血流动力学指标、炎症因子浓度的影响
马克东
腹部外伤多由撞击伤、交通事故、锐器刺伤、高空坠落等因素引发所致,属于外科常见病症,患者常伴有大血管损伤、腹腔脏器损伤等情况,容易发生肠道功能紊乱、细菌位移,引起ARDS,出现顽固性低氧血症、进行性呼吸困难等危重症情况,严重威胁患者的生命安全。目前主要采用抗感染、机械通气等手段治疗ARDS,可在一定程度上缓解患者的临床症状,但疗效有限[1]。液体负平衡指的是人体24 h 内液体出量超过输液等入量,有助于改善患者的肺功能,减轻病情。为了探讨合理的治疗方法,本文就液体负平衡对腹部外伤伴ARDS 患者血流动力学指标、炎症因子浓度的影响展开了下述分析。
1 资料与方法
1.1 一般资料 选取沈阳急救中心外科2016 年3 月~2019 年3 月收治的腹部外伤伴ARDS 患者82 例。采用电脑随机分组法将其分为观察组及对照组,每组41 例。观察组男23 例,女18 例;年龄18~57 岁,平均年龄(42.27±8.26)岁;包括坠落伤19 例,交通事故伤12 例,击砸伤8 例,生产事故2 例。对照组男21 例,女20 例;年龄17~58 岁,平均年龄(42.58±8.59)岁;包括坠落伤20 例,交通事故伤13 例,击砸伤6 例,生产事故2 例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 ①经临床检查和腹部CT 检查确诊为腹部外伤,符合ARDS 的诊断标准[2];②受伤至入院时间≤24 h;③患者或其家属同意配合研究。
1.2.2 排除标准 ①药物过敏;②严重电解质紊乱;③精神病;④合并肿瘤、心脏基础疾病;⑤妊娠及哺乳期女性;⑥合并多脏器衰竭终末期;⑦消化道大出血、穿孔、梗阻;⑧3 个月内接受过手术治疗;⑨血液系统疾病。
1.3 方法 入院后积极治疗患者腹部外伤。在此前提下,对照组给予患者有创小潮气量机械正压通气、镇痛、镇静、腹部液体复苏、控制出血、扩容、补液、纠正休克、纠正酸中毒、抗感染等常规治疗。观察组在上述常规治疗的基础上采用严格的体液管理,在确保循环功能的基础上,通过注射小剂量利尿剂、控制液体输注等方法维持液体负平衡。呼吸机由美国伟康公司提供,型号BiPAP Harmony,在SPONT、SLMV 模式下治疗患者,设置潮气量6~8 ml/kg,做好监测数据记录工作。
1.4 观察指标 ①根据脉搏指示持续心输出量(PICCO)监测仪监测结果,观察治疗前后患者的血流动力学变化,观察指标包括CO、CI、EVLWI。②治疗前后采用免疫吸附法测定患者肺部纤支镜灌洗液内的IL-6 水平;动脉抽血,采用丹麦雷度ABL800 血气分析仪检测治疗前后患者的PaO2、P(A-a)O2。③记录机械通气治疗前和脱机时患者通气期间的FiO2、Pplat、PEEP。④记录呼吸机使用时间。
1.5 统计学方法 采用SPSS23.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者治疗前后的血流动力学指标比较 ①治疗前,两组患者的EVLWI 比较,差异无统计学意义(P>0.05);治疗后,观察组及对照组患者的EVLWI 均低于本组治疗前,差异具有统计学意义(t=33.353、18.614,P=0.000、0.000<0.05),且观察组患者的EVLWI低于对照组,差异具有统计学意义(P<0.05)。②治疗前,两组患者的CO 比较,差异无统计学意义(P>0.05);治疗后,观察组及对照组患者的CO 与本组治疗前比较,差异无统计学意义(t=0.968、0.081,P=0.336、0.936>0.05),且组间治疗后比较,差异无统计学意义(P>0.05)。③治疗前,两组患者的CI 比较,差异无统计学意义(P>0.05);治疗后,观察组及对照组患者的CI与本组治疗前比较,差异无统计学意义(t=1.487、0.882,P=0.141、0.380>0.05),且组间治疗后比较,差异无统计学意义(P>0.05)。见表1。
2.2 两组患者治疗前后的氧合情况和肺部炎症因子比较 治疗前,两组患者的PaO2、P(A-a)O2、IL-6 比较,差异均无统计学意义(P>0.05);治疗后,两组患者的PaO2均较本组治疗前升高,P(A-a)O2、IL-6 均较本组治疗前降低,且观察组改善程度优于对照组,差异均具有统计学意义 (P<0.05)。见表2。
2.3 两组患者治疗前、脱机时的呼吸机机械通气情况比较 治疗前,两组患者的PEEP、FiO2、Pplat 比较,差异均无统计学意义(P>0.05);脱机时,两组患者的PEEP、FiO2、Pplat 均较本组治疗前降低,且观察组降低程度优于对照组,差异均具有统计学意义 (P<0.05)。见表3。
表1 两组患者治疗前后的血流动力学指标比较()

表1 两组患者治疗前后的血流动力学指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
表2 两组患者治疗前后的氧合情况和肺部炎症因子比较()

表2 两组患者治疗前后的氧合情况和肺部炎症因子比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
表3 两组患者治疗前、脱机时的呼吸机机械通气情况比较()
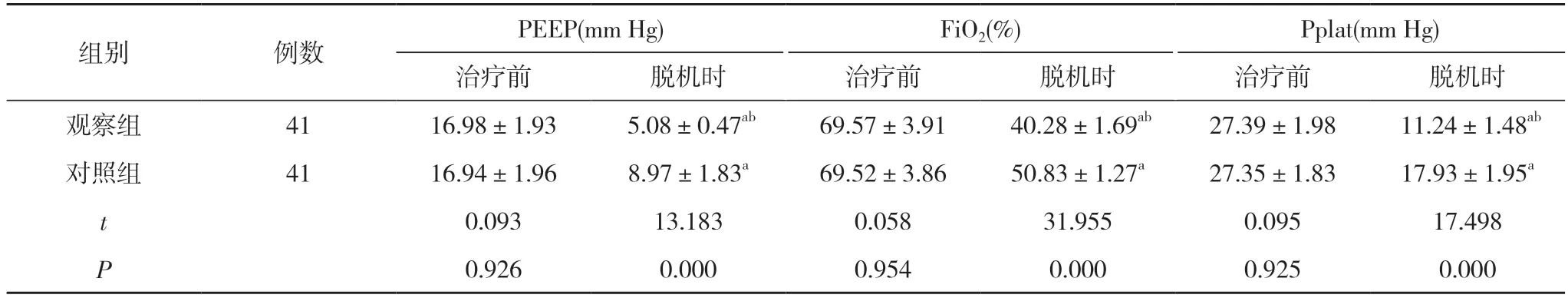
表3 两组患者治疗前、脱机时的呼吸机机械通气情况比较()
注:与本组治疗前比较,aP<0.05;与对照组脱机时比较,bP<0.05
2.4 两组患者的呼吸机使用时间比较 观察组患者的呼吸机使用时间为(4.62±0.37)d,对照组患者的呼吸机使用时间为(6.29±0.68)d。观察组患者的呼吸机使用时间短于对照组,差异具有统计学意义 (t=13.813,P=0.000<0.05)。
3 讨论
腹部外伤伴ARDS 发病机制复杂,目前医学界尚未就此达成统一共识。临床中肺部组织受损、发生肺外病变引起的全身炎症反应等因素均与ARDS 发生关联密切。当前尚无治疗ARDS 的有效方法,多通过改善循环、呼吸功能、积极治疗原发病等途径缓解患者的临床症状[3]。随着医学技术的进步和发展,呼吸机在ARDS 的治疗中得到了广泛应用。采用呼吸机给予患者肺保护性通气治疗,有助于改善患者的血氧饱和度,提高肺泡通气能力,是当前公认的治疗ARDS 的有效方法[4-6]。但在实际应用中,由于患者属于非均匀性肺部病变,在潮气量变化时会促使塌陷肺泡复张,但无法有效纠正患者低氧血症,增加了相关性肺损伤发生风险,因此还需注意尽量控制呼吸机使用时间。
本次研究结果显示,治疗前后组间CO、CI 比较未见显著性差异,治疗后观察组的EVLWI 低于对照组,且两组治疗后的EVLWI 低于本组治疗前,说明两组的心功能均未受到明显影响,血流动力学较为稳定,其中观察组肺水肿症状改善效果更佳。分析后可知,在保持液体负平衡时,机体的液体出量高于进量,从而明显减少了患者体内的多余水分,有效控制了肺部水肿症状。本文中治疗后两组的P(A-a)O2、IL-6 明显下降,PaO2明显升高,但观察组改善效果更加明显,表明经过治疗后两组采用的治疗方案均可有效改善患者的氧合状态、肺部炎症反应,但观察组肺部功能改善效果更佳。
研究后发现,当患者肺部水肿症状好转后,有助于改善肺部环境,抑制细菌增殖,进而提高肺部感染控制效果,提升机体抗感染能力,降低炎症因子IL-6 水平。且通过采用肺保护性通气策略,能够使无通气功能的肺泡复张,开放肺泡相连气道,进而降低通气/血流比例失衡现象,增加机体功能残气量,改善氧合状态。究其原因在于:①在肺复张过程中,可增加肺泡扩张压,促使塌陷肺泡复张,并在参与气体交换的条件下提升肺泡所获得的有效容积和数量,增加气体分布,减少肺内分流,改善机体通气/血流比例[7-9];②肺复张过程在时间上存在一定的连续性特点,而肺泡通过在不同时间段逐步开放,可在较长屏气状态下提高肺泡稳定性,增加肺复张,提供肺顺应性,纠正组织缺氧情况,进一步改善氧合[10-12]。
结合本次实践结果发现,观察组呼吸机使用时间短于对照组,脱机时观察组的PEEP、FiO2、Pplat 低于对照组,且两组治疗后的上述各项呼吸机参数值低于本组治疗前,提示观察组患者通气时间更短,能够降低通气治疗期间的呼吸机支持强度。研究后发现,液体负压平衡可有效降低P(A-a)O2,提高PaO2水平,改善肺间质,促使肺泡弹性恢复。同时液体负平衡还可增加机体中的血浆蛋白浓度,提高肺血管吸入血管外液体量,减少肺间质胶体物质沉积,从而保护肺间质结构的完整性,保护肺功能,降低呼吸机支持强度,促进患者恢复,从而缩短了患者的呼吸机使用时间。
综上所述,给予腹部外伤伴ARDS 患者液体负平衡治疗能够有效改善肺部炎症和氧合情况,降低呼吸机支持强度,缩短患者的通气时间,提高肺功能保护效果,具有重要的应用价值。

