肥胖和阻塞性睡眠呼吸暂停综合征对左室质量及左室几何构型的影响
李 娟,张 勇,王 健
阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea syndrome,OSAS)是睡眠期间间歇性发作的上呼吸道阻塞,伴随着缺氧、通气量增加和睡眠中断,导致交感神经兴奋、活性氧物质释放以及炎症反应[1]。流行病学调查显示,OSAS发病率逐年升高,这可能与逐年升高的肥胖发病率有关。一项调查显示,全球肥胖人口由1975年的1亿人增加至2016年的6.71亿人[2]。研究表明,肥胖与高血压、糖尿病、血脂异常和OSAS会增加心血管疾病的发病率[3],因此,肥胖和
OSAS已成为心血管疾病的重要危险因素。
OSAS和肥胖能够引起心脏结构和功能异常。来自Wisconsin睡眠中心的研究表明,OSAS不仅与心室收缩功能降低有关,而且与不良的心脏重构密切相关[4]。同时,研究显示肥胖已经成为心脏重构、心室收缩及舒张功能障碍的重要危险因素[5]。然而,目前关于OSAS的很多研究仍不能排除肥胖、高血压等混杂因素,因此,当OSAS与肥胖单独或合并存在时左室几何构型分布差异仍不清楚。本研究旨在评估OSAS和肥胖对左室质量(left ventricular mass,LVM)及左室几何构型的影响。
1 资料与方法
1.1 研究对象 选取2018年1月—2019年7月因打鼾疑为OSAS来山西医科大学第一医院行多导睡眠呼吸监测(polysomnography,PSG)的病人193例,根据体质指数(body mass index,BMI)≥25 kg/m2、睡眠呼吸暂停低通气指数(apnea-hypopnea index,AHI)≥5次/h,将研究对象分为4组:正常体重非阻塞性睡眠呼吸暂停(normal weight non-obstructive sleep apnea syndrome,NW-NO)组42例,肥胖非阻塞性睡眠呼吸暂停(obese non-obstructive sleep apnea syndrome,O-NO)组45例,正常体重阻塞性睡眠呼吸暂停(normal weight obstructive sleep apnea syndrome,NW-O)组46例,肥胖阻塞性睡眠呼吸暂停(obese obstructive sleep apnea syndrome,O-O)组60例。排除标准:①高血压、心肌梗死、心力衰竭、瓣膜病或心电图异常者;②曾接受持续气道正压通气治疗或行腭垂腭咽成形术者;③从事夜班工作者;④左室射血分数(LVEF)≤50%者。本研究方案经医院伦理委员会审核批准,取得受试者知情同意并签署知情同意书。
1.2 仪器与方法
1.2.1 体格检查及临床资料收集 记录病人身高、体重、腰围、血压等。
1.2.2 多导睡眠呼吸监测 采用邦德 Emblan-700多导睡眠分析仪对受试者行多导睡眠监测,记录AHI、夜间最低血氧饱和度(lowest oxygen saturation,SaO2)、SaO2低于90%的时间占总睡眠时间的百分比(T90)。监测前24 h内停服安眠药,禁饮酒、茶和咖啡。
依据2011年修订版的阻塞性睡眠呼吸暂停低通气综合征诊治指南[6],AHI定义为平均每小时呼吸暂停与低通气的次数之和;呼吸暂停:睡眠过程中口鼻呼吸气流消失或明显减弱(较基线幅度下降≥90%),持续时间≥10 s,低通气:睡眠过程中口鼻气流较基线水平降低≥30%并伴SaO2下降≥4%,持续时间≥10 s或口鼻气流较基线水平降低≥50%并伴SaO2下降≥3%,持续时间≥10 s。
1.2.3 超声心动图参数测量 使用Philips EPIQ 7C超声诊断仪,配有S5-1探头(频率1~5 MHz)。依据美国超声心动图协会的标准[7],于胸骨旁左室长轴切面测量左室舒张末期内径(LVEDD)、舒张期室间隔厚度(IVSd)及左室后壁厚度(PWTd),测量3个以上心动周期取平均值。根据盛媛媛等[8]多中心研究相关参数确定临界值,LVM=0.8×1.04[(LVEDD+IVSd+PWTd)3-LVEDd3]+0.6,体表面积(body surface area,BSA)=身高0.725× 体重0.425× 0.007 184,左室质量指数(left ventricular mass index,LVMI)=LVM/BSA,相对室壁厚度(relative wall thickness,RWT)=(2×PWTd)/LVEDD;LVMI临界值:男性为108 g/m2,女性为99 g/m2,RWT临界值男性为0.51,女性为0.49。根据LVMI和RWT将左室几何构型分为4型,正常构型(normal geometry,NG):LVMI、RWT均正常;向心性重构(concentric remodeling,CR):LVMI正常,RWT大于临界值;向心性肥厚(concentric hypertrophy,CH):LVMI和RWT均大于临界值;离心性肥厚(eccentric hypertrophy,EH):LVMI大于临界值,RWT正常。
1.2.4 血生化检测 睡眠监测结束次日清晨,抽取血液检测病人血糖、总胆固醇、三酰甘油水平。
2 结 果
2.1 4组临床资料比较 NW-O组、O-O组年龄大于NW-NO组、O-NO组,差异均有统计学意义(P<0.05);O-NO组和O-O组腰围、BMI、空腹血糖、总胆固醇和三酰甘油均高于NW-NO组和NW-O组,差异均有统计学意义(P<0.05);收缩压在NW-NO组、O-NO组、NW-O组、O-O组依次升高,组间差异均有统计学意义(P<0.05);NW-O组、O-O组舒张压高于NW-NO组和O-NO组,差异均有统计学意义(P<0.05);4组性别、吸烟比较差异均无统计学意义(P>0.05)。详见表1。
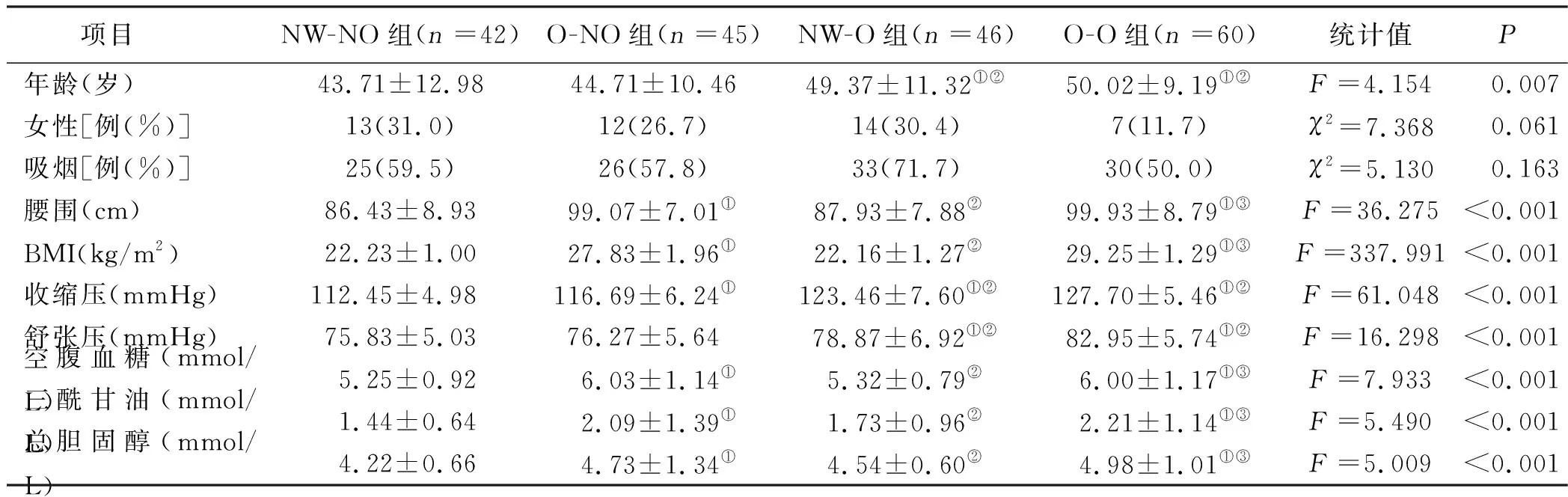
表1 4组临床资料比较
2.2 4组多导睡眠呼吸监测参数比较 AHI和T90在NW-NO组、O-NO组、NW-O组、O-O组依次升高,NW-O组、O-O组AHI和T90高于NW-NO组、O-NO组,O-O组AHI和T90高于NW-O组,差异均有统计学意义(P<0.05);最低SaO2在NW-NO组、O-NO组、NW-O组、O-O组依次降低,组间差异均有统计学意义(P<0.05)。详见表2。
表2 4组多导睡眠呼吸监测参数比较(±s)
2.3 4组超声心动图参数及异常左室几何构型分布比较 与NW-NO组相比,O-NO组、NW-O组、O-O组LVM、LVMI和RWT均明显升高,差异均有统计学意义(P<0.05)。NW-NO组与O-NO组异常左室几何构型发生率较低,两组比较差异无统计学意义(P>0.05),NW-O组、O-O组异常左室几何构型发生率高于NW-NO组与O-NO组,差异均有统计学意义(P<0.05),NW-O组、O-O组异常左室几何构型发生病率比较差异无统计学意义(P>0.05)。详见表3及图1、图2。
表3 4组超声心动图参数及异常左室几何构型分布比较(±s)
图1 4组LVM及LVMI分布情况
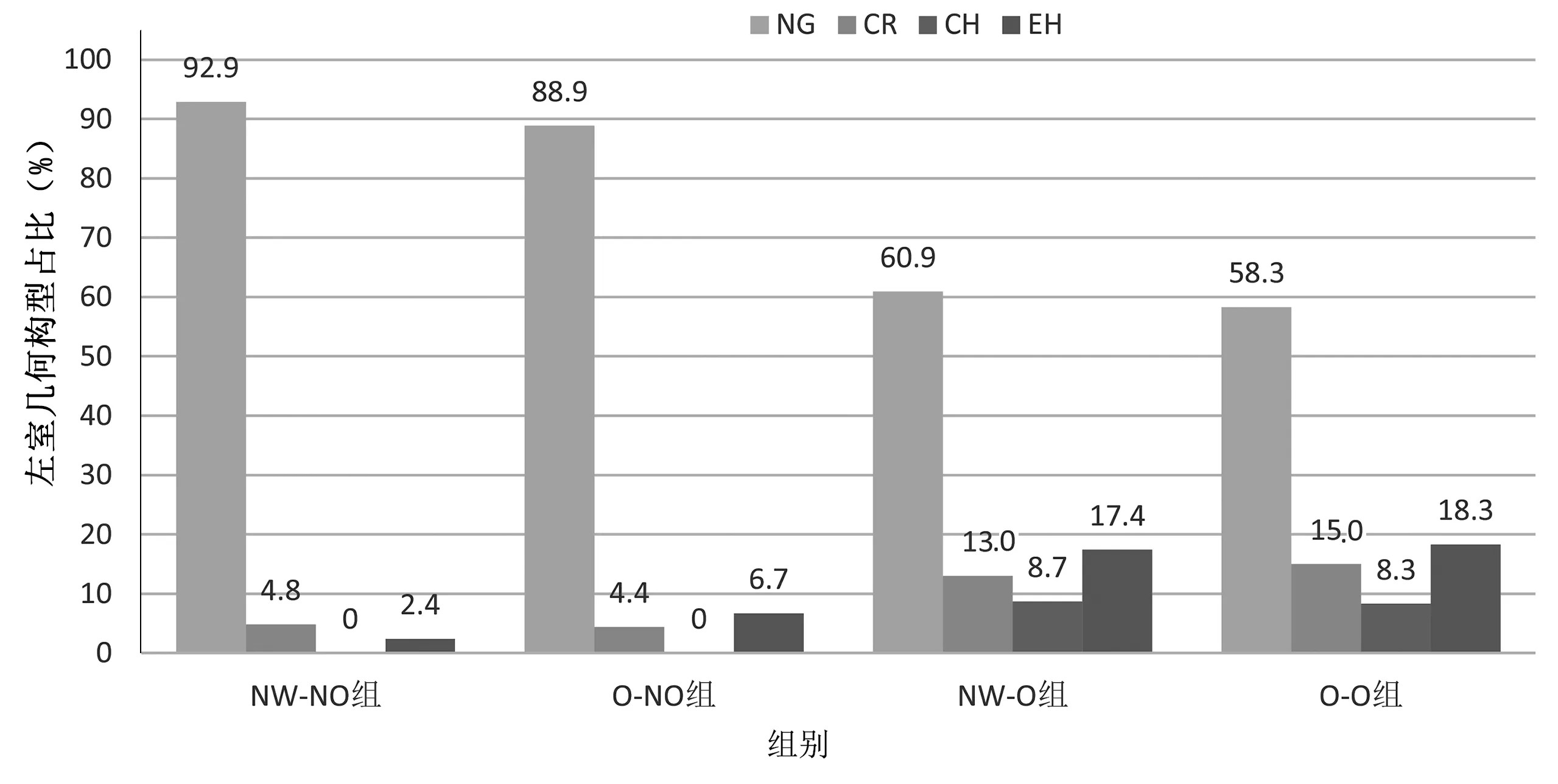
图2 4组左室几何构型分布情况
2.4 LVMI影响因素的逐步线性回归分析 逐步回归分析显示,LVMI的影响因素包括AHI(P=0.028)、收缩压(P=0.032)、BMI(P<0.001)。详见表4。
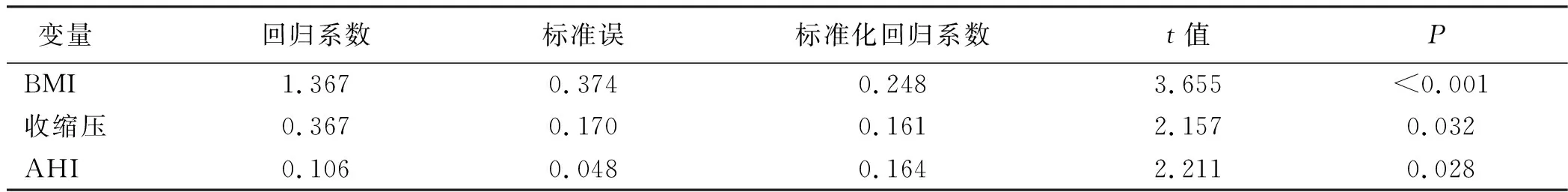
表4 LVMI影响因素的逐步线性回归分析
3 讨 论
本研究目的是评估OSAS单独或合并肥胖对病人LVM及左室几何构型的影响。结果显示,OSAS与肥胖单独或合并存在时均使LVM、LVMI增加,且与AHI、收缩压和BMI有关,但OSAS是否合并肥胖的异常左室几何构型发生率比较差异无统计学意义。Hedner等[9]比较了61例OSAS病人和61名正常受试者的超声心动图指标,结果显示,OSAS病人IVSd、PWTd、LVM和LVMI均大于正常受试者。Noda等[10]将左室肥厚定义为左室壁厚度≥12 mm,在整个研究队列中OSAS病人左室肥厚患病率为42%。此后,Cloward等[11]使用相同的评估标准研究了25例肥胖重度OSAS病人,结果发现左室肥厚的患病率为88%。然而以上研究均以绝对室壁厚度为评价标准。1992年,Ganau等[12]提出了心脏左室几何构型的四分类法,根据LVMI和RWT将左室几何构型分为:NG、CR、CH、EH,而且研究表明异常左室几何构型与心血管疾病、全因死亡率相关。Myslinski等[13]研究OSAS病人中左室几何构型的分布情况,结果表明EH是主要的异常左室几何构型。Bodez等[14]研究发现, OSAS病人中离心性左室肥厚的患病率依然是向心性左室肥厚的2倍。本研究结果显示, NW-O组、O-O组LVM、LVMI和RWT大于NW-NO组,此外,OSAS病人中EH患病率较高,其中NW-O组EH发生率为17.4%,O-O组EH发生率为18.3%,这表明OSAS会对超声参数产生负面影响,并导致异常左室几何构型发生率明显上升,这些都与之前的研究结果一致。OSAS病人睡眠期间的血流动力学改变和交感神经兴奋可导致血管阻力增加,外周血管重构,后负荷增加,长期可导致心室重构,另外,间歇性低氧血症也会激活肾素-血管紧张素-醛固酮系统,有研究报道OSAS病人血管紧张素Ⅱ和醛固酮浓度增加会导致体内水钠潴留、心脏容量负荷增加[15],这可能是另一种导致左室重构的途径。
肥胖是OSAS病人的主要合并症之一,可引起慢性容量超负荷,促进左室扩张和室壁应力增加,刺激左室肥厚的发展。研究表明,BMI和血压均与LVMI相关,而且与靶器官损害如左室肥厚有很强的相关性[16]。Mangner等[17]的研究表明,肥胖儿童和青少年的LVMI、RWT以及左室内径均较对照组明显增大。本研究结果也表明,在不合并OSAS的情况下,肥胖病人超声心动图参数RWT、LVM、LVMI明显升高,与上述研究基本一致,可能是由于肥胖病人的血压水平虽然在正常范围内,但仍然高于正常体重受试者,因此,肥胖病人的压力负荷也始终高于正常体重者,长期较高的压力负荷会导致左室壁代偿性增厚;此外,肥胖病人的血容量增加,导致心脏容量负荷增加,长期发展会引起心室腔的扩大以及LVM的增加。肥胖可能是OSAS引起左室几何构型异常的主要混杂因素。最近来自Wisconsin睡眠中心的研究表明,不良的心脏重构与OSAS密切相关,但存在肥胖这一混杂因素,因此,在不合并OSAS的情况下,肥胖是否会影响左室几何构型仍然存在争议[4]。Maugeri等[18]通过分析肥胖和高血压对左室几何构型的影响,结果显示单纯肥胖病人与正常体重受试者的左室几何构型分布差异无统计学意义。本研究结果也显示,O-NO组和NW-NO组异常左室几何构型发生率比较差异无统计学意义,表明BMI并不是病理性左室重构的决定因素,分析其原因,可能是由于肥胖病人心脏的负荷虽然较正常体重者大,但肥胖对心脏的影响仍然没有睡眠呼吸暂停病人缺氧对心脏的影响大,因此,肥胖病人的心脏依然处于可代偿的阶段,尚未出现明显的左室几何构型异常。
本研究的局限性在于样本量较小,而且OSAS病人的病程长短、严重程度不一致,此外,没有对肥胖做进一步的分型研究,所以应该在扩大样本量的基础上将肥胖分为亚型进行研究,还应控制好OSAS病人的病程以及严重程度。
综上所述,肥胖与OSAS单独或合并存在均会使LVM增加,OSAS可引起左室几何构型异常,但肥胖本身并不是病理性左室重构的决定因素。因此,对于合并肥胖的OSAS病人,持续气道正压通气应该成为首选治疗,同时也要控制病人的体重以及血压。

