基层医院老年患者细菌感染病原菌分布及耐药性分析
郭丽荣 孙进堂 刘晶京 栗雅杰
随着医疗体制改革的深入,基层医院患者大幅度增加,且以老年患者居多,由于大多数老年人罹患各种较严重的基础疾病,曾数次在多家医院治疗,应用抗菌药物种类多,时间长,起点高,不但细菌感染发病率高,且病原菌复杂多变,耐药性日趋严重。给基层医院抗感染治疗带来了严峻挑战,造成很棘手的问题。本研究对某基层医院内科老年患者近4 年间分离的1827 株病原菌进行分析,以了解该人群感染病原菌的分布情况及耐药性特点,为基层医院经验性选择抗生素治疗提供参考依据。
1 资料与方法
1.1 一般资料 选择自2016 年1 月~2019 年12 月在北京丰台三路居医院和北京精诚博爱康复医院住院的老年患者(年龄>65 岁)中,收集临床感染症状明确者的各类标本,按照《全国临床检验操作规程》[1],培养分离的病原菌1827 株(同一患者同一类标本的重复菌株视为1 株,除外凝固酶阴性葡萄球菌)纳入本研究。
1.2 细菌鉴定及药敏试验 采用法国生物梅里埃公司VITEK-2 Compact 型全自动微生物鉴定及药敏分析仪进行病原菌鉴定和药敏试验。按照美国临床实验室标准化协会(CLSI)推荐的标准[2],对药敏试验结果进行判定,分为耐药、中介和敏感(本文将中介纳入耐药系列)。质控菌株包括铜绿假单胞菌ATCC27853、大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC25923、粪肠球菌ATCC20212,购自原卫生部临床检验中心。MDRO 涵盖泛耐药和全耐药株。检验结果采用Whonet 5.6 软件进行统计分析。
2 结果
2.1 标本来源分布 2016~2019 年送检并分离出病原菌的标本共1827 份,主要来源于痰液、尿液和分泌物,分别占51.67%、32.24%、7.12%。见表1。
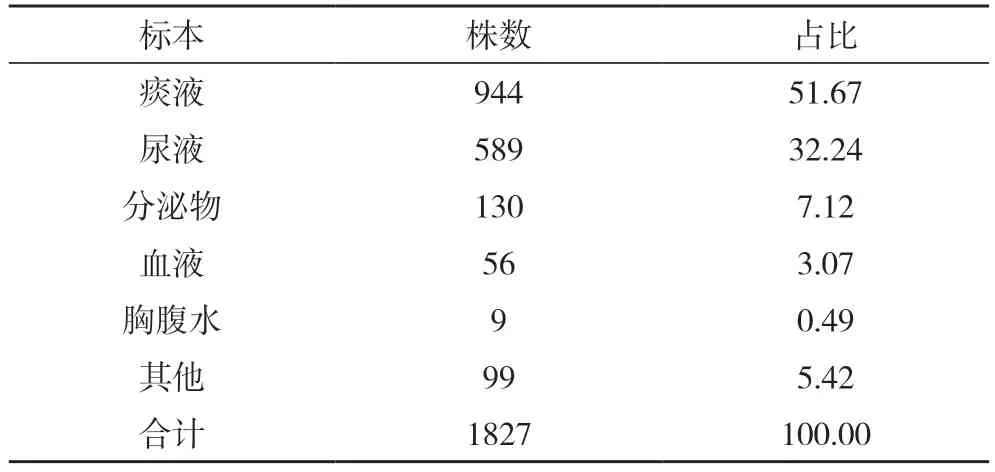
表1 2016~2019 年主要病原菌标本来源分布(株,%)
2.2 病原菌分布 四年间分离出病原菌共1827 株,其中革兰阴性菌1331 株,占72.85%,主要菌株分离率居前四位的依次为铜绿假单胞菌、大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌。革兰阳性菌408 株,占22.33%,主要为金黄色葡萄球菌、粪肠球菌和屎肠球菌。金黄色葡萄球菌中分离出MRSA101 株,占46.12%,甲氧西林敏感菌(MSSA)118 株,占53.88%。2016~2019 年主要菌株分离率变迁,铜绿假单胞菌由18.89%降至15.47%,大肠埃希菌由13.13%升至16.44%,肺炎克雷伯菌由11.29%升至15.28%,鲍曼不动杆由10.37%升至14.89%。MRSA 由4.84%升至6.42%;粪肠球菌由5.07%降至4.64%,屎肠球菌由3.69%升至3.87%。见表2。
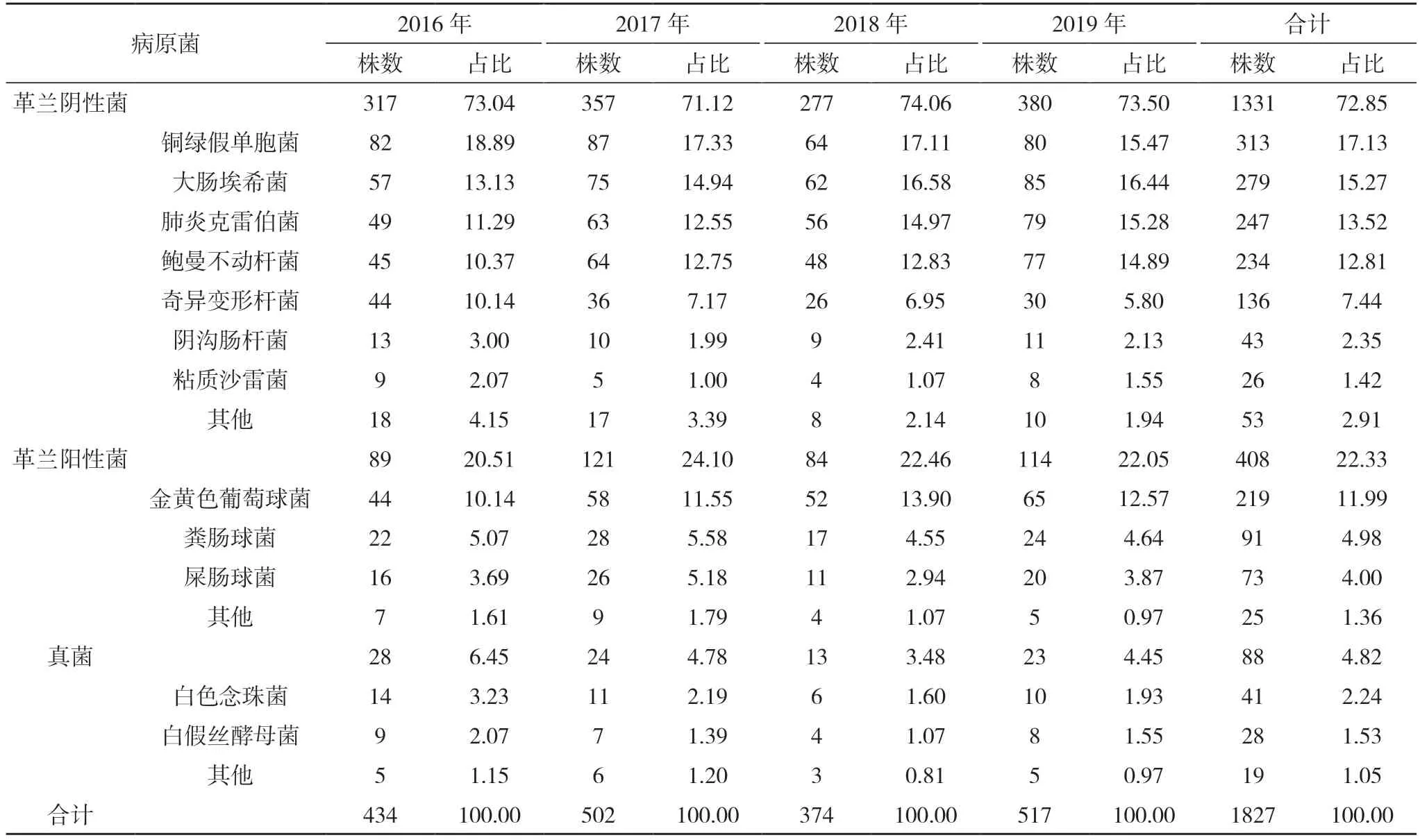
表2 2016~2019 年1827 株病原菌分布(株,%)
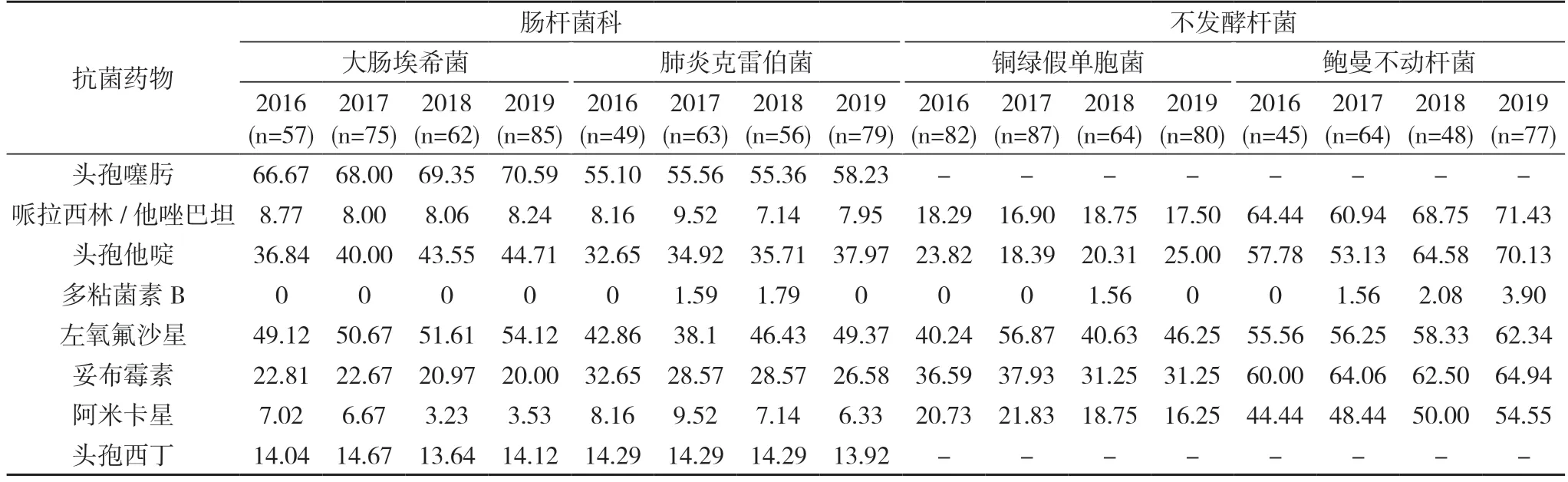
2.3 主要革兰阴性菌对抗菌药物的耐药率及变迁 肠杆菌科中,大肠埃希菌中未检出耐多粘菌素B 株,肺炎克雷伯菌检出2 株多粘菌素B,占0.81%;大肠埃希菌和肺炎克雷伯菌对亚胺培南、美罗培南的总耐药率分别为2.42%和8.57%。对米诺环素、阿米卡星、头孢吡肟和哌拉西林/他唑巴坦耐药率均<10%,对头孢哌酮/舒巴坦和头孢西丁耐药率<15%。2016~2019 年的耐药水平变化:碳青霉烯类2019 年较2016 年分别升高了2.0 倍和2.5 倍;米诺环素、头孢西丁和两个酶抑制剂复合剂无显著差异,阿米卡星和头孢吡肟下降了2%~4%。不发酵杆菌中,铜绿假单胞菌对绝大多数测试药物的耐药率显著低于鲍曼不动杆菌。铜绿假单胞菌对米诺环素天然耐药,对多粘菌素耐药率为0.32%;对阿米卡星、头孢吡肟、哌拉西林/他唑巴坦和头孢哌酮/舒巴坦的耐药率均<22%。鲍曼不动杆菌除对多粘菌素和米诺环素高度敏感(总耐药率分别为2.14%、2.73%),对头孢哌酮/舒巴坦较敏感外(总耐药率为23.92%),对碳青霉烯类总耐药率为39.31%,对其余测试药物的耐药率均>50%。耐药水平变化,除米诺环素呈显著下降趋势外,其余药物均呈不同幅度的上升。铜绿假单胞菌和鲍曼不动杆菌对亚胺培南和美罗培南的总耐药率分别为13.58%和40.38%,2019 年与2016 年比,铜绿假单胞菌下降了3.34%,鲍曼不动杆菌升高了7.11%。四年间,铜绿假单胞菌耐药水平多较平缓,鲍曼不动杆菌多呈上升趋势。见图1,表3。2016~2019 年鲍曼不动杆菌中MDRO 株检出率分别为60.00%(27/45)、68.75%(44/64)、64.58%(31/48)、63.64%(49/77),总检出率为64.53%(151/234)。
2.4 主要革兰阳性菌对抗菌药物的耐药率及变迁MRSA 对绝大多数测试药物的耐药率显著高于MSSA,MRSA 对米诺环素耐药率为5.94%,对利福平、阿米卡星和复方磺胺甲噁唑耐药率<20%,耐药水平呈下降趋势。粪肠球菌对绝大多数测试药物的耐药率显著低于屎肠球菌,只有对氯霉素高于屎肠球菌。粪肠球菌对氨苄西林、呋喃妥因和氯霉素的耐药率<30%。屎肠球菌对氯霉素、米诺环素的耐药率<20%,MRSA 及两种肠球菌对其余大部分测药物的耐药率均接近或>60%,对多数药物的耐药水呈持续上升趋势。肠球菌中分离出耐万古霉素粪肠球菌1 株,屎肠球菌3 株。MRSA 及肠球菌科菌中均未发现替考拉宁和利奈唑胺耐药菌株。见表4。2016~2019 年屎肠球菌MDRO 检出率分别为12.50%(2/16)、15.38%(4/26)、18.18%(2/11)和25.00%(5/20),总检出率为17.81%(13/73)。
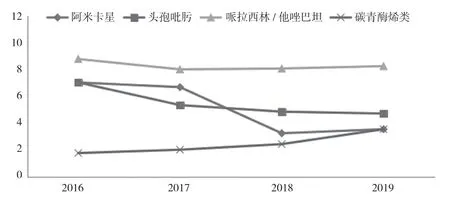
图1 各年度大肠埃希菌对临床常用药物耐药率比较
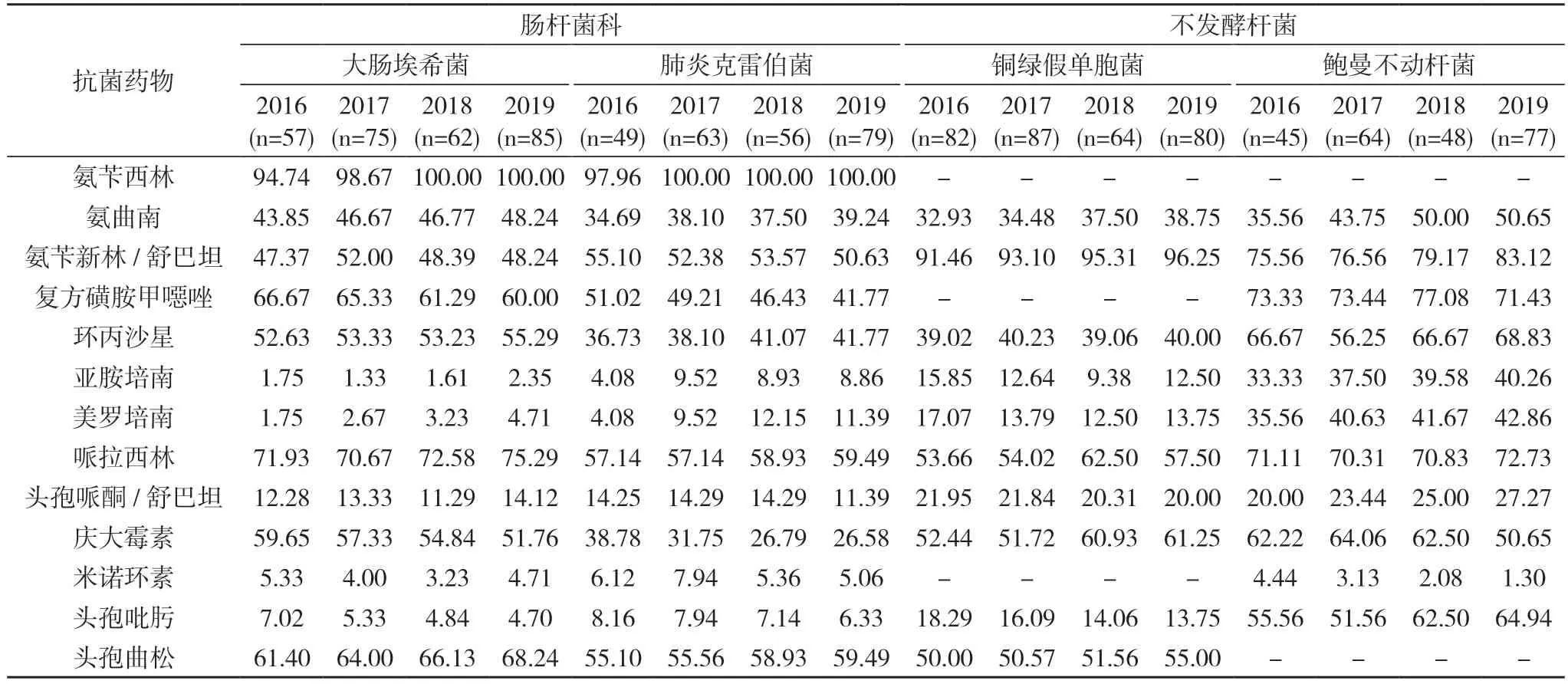
表3 主要革兰阴性菌对抗菌药物的耐药率(%)
续表3
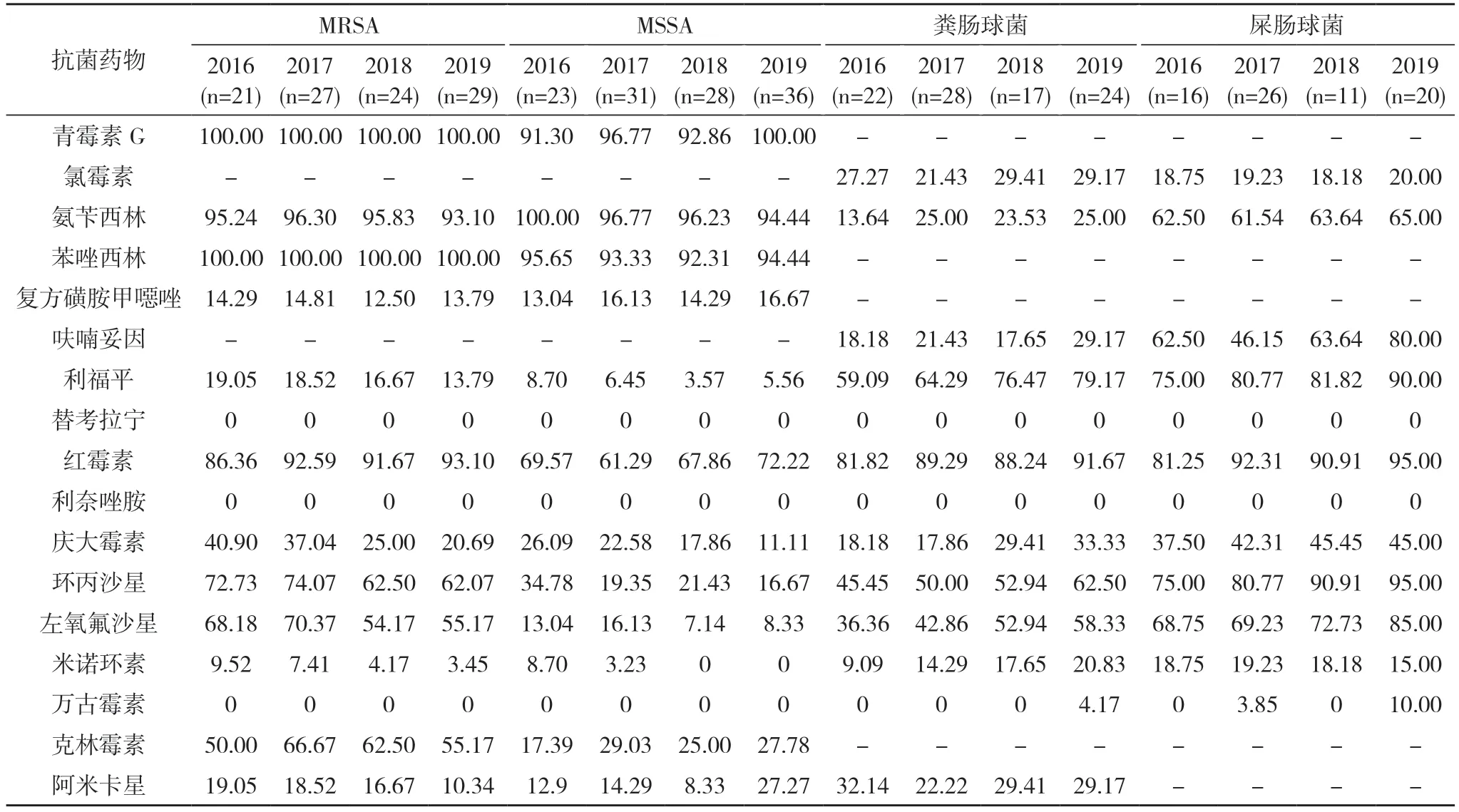
表4 主要革兰阳性菌对抗菌药物的耐药率(%)
3 讨论
本院是家以收治老年患者为主的基层医院,患者具有以下特点:伴有较严重基础疾病的多;经他院治疗后转入的多;置导尿管、气管切开插管和机械通气等创伤性治疗的多;患压疮和下肢动脉闭塞组织坏死的多;医护人员手卫生依从性差,护工队伍专业知识不足等。因此,感染性疾病高发,病原菌复杂多变。本院2016~2019 年分离出病原菌1827 株,其中约1/2 来源于呼吸道,1/3 来源于泌尿系,1/14 来源于褥疮、肢体动脉闭塞致局部损伤等处的分泌物。主要病原菌以铜绿假单胞菌居首,其次为大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌、金黄色葡萄球菌和肠球菌,与相关的报道[3,4]一致,但与2016 年和2017 年中国细菌耐药性监测网(CHINET)报道的主要菌株分离率有所差异[5,6],上述特点可能是主要原因,另外,铜绿假单胞菌具有密度感知信号系统,可监测周围环境中自身或其他细菌的数量变化,当信号达到一定的浓度阈值时,即启动菌体中相关基因的表达,增强繁殖及移位[7],进而促发水平或交叉传播,感染患者扩散。
由表3 可见,肠杆菌科中的大肠埃希菌和肺炎克雷伯菌对氨苄西林、头孢噻肟、环丙沙星、复方磺胺甲噁唑及庆大霉素等多类抗生素的耐药率接近或>60%,据此表明,产超广谱β-内酰胺酶(β-ESBLs)及头孢菌素酶(AmpCβ)内酰胺酶是本院肠杆菌科菌耐药的主要机制。本资料中头孢他啶的耐药率低于头孢噻肟的耐药率,进而提示在本院传播的是blaCTX-M基因型的β-ESBLs,因此水解头孢噻肟的能力强于水解头孢他啶的能力[8,9]。本组药敏试验结果显示,临床常用药物米诺环素、阿米卡星、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、头孢吡肟和头孢西丁均有较高的体外活性,耐药率在15%以下,可作为抗肠杆菌科细菌感染的首选治疗药物。随着碳青霉烯类临床用药强度的加大,产碳青霉烯酶基因也随之增多,近期又出现了NDM 型碳青霉烯酶[10],使得耐碳青霉烯类菌株日益飙升,本研究2019 年耐药率较2016 年分别增高了2.0 倍和2.5 倍,与胡付品[11]的报道近似,尽管如此,碳青霉烯类药物仍不失为抗肠杆菌科菌严重感染的主要治疗药物之一。
本研究结果显示,不发酵菌中铜绿假单胞菌和鲍曼不动杆菌对多粘菌素最敏感(98.72%),但有报道提示耐多粘菌素株同时携带碳青霉烯酶和mcr-1 基因,可导致碳青酶类药物同时耐药[9],应予以警惕。铜绿假单胞菌对阿米卡星、头孢吡肟和头孢他啶、哌拉西林/他唑巴坦和头孢哌酮/舒巴坦耐药率均<25%。鲍曼不动杆菌只对多粘菌素B、米诺环素及头孢哌酮/舒巴坦耐药水平较低(2.14%、2.73%、23.92%),对碳青霉烯类耐药率达到了39.31%,对其余所测试药物的耐药率均超过了50%,高于CHINET 报道[5,6],与北京市69 家医院耐药性监测的报道[12]基本一致。不发酵菌可经产生水解酶、药物作用靶位改变、主动外排等多种机制对碳青霉烯类药物产生耐药[13],本研究铜绿假单胞菌和鲍曼不动杆菌对亚胺培南和美罗培南的总耐药率分别为13.58%和40.38%,2016 年与2019 年同期比铜绿假单胞菌下降了3.34%,鲍曼不动杆菌升高了7.11%,与胡付品[12]的报道近似。四年间鲍曼不动杆菌中MDRO 株检出率上升了,表明鲍曼不动杆菌的耐药基因在同种或不同种抗菌药物之间具有强大的获得性耐药及克隆传播能力[13],须依据药敏试验结果随时调整抗菌药物,必要时应选择两类或三类抗生素联合治疗。
本研究中MRSA 的检出率逐年下降,由2016 年的47.73%降至2019 年的44.62%,与董志玲等[14]的报道一致。4 年间MRSA 中未见耐万古霉素、替考拉宁及利奈唑胺株。对米诺环素、利福平、阿米卡星和复方磺胺甲噁唑的耐药率<25%,提示这些药物仍可作为抗金黄色葡萄球菌感染的首选药物。MRSA 通过染色体携带的mecA 基因编码产生替代性青霉素结合蛋白,对β-内酰胺类抗生素产生耐药性,还可以通过产生多种修饰酶、膜通透性降低等不同机制对多类抗生素产生不同程度的耐药[15,16]。本组资料MRSA 对喹诺酮类、克林霉素、红霉素和青霉素耐药率高达55%~100%,提示这些药物已不适宜抗MRSA 的治疗。本研究显示屎肠球菌的整体耐药率显著高于粪肠球菌,可能与屎肠球菌基因组具有可塑性及获得IS 元素基因有关[16,17]。两种肠球菌对米诺环素、氯霉素和高浓度庆大霉素较为敏感,与程娟等[17]的报道一致。长期以来万古霉素都是肠球菌重症感染的一线药物,本组资料分离出4 株耐万古霉素株,更加值得注意的是,四年间肠球菌中MDRO 检出率增加了2 倍之多,使抗肠球菌治疗越加棘手。因此,利奈唑胺及达托霉素作为替代药越来越受到人们关注,但尚未形成共识,可作为研究课题进一步探讨。
综上所述,基层医院老年患者是感染性疾病的高发人群,由于多数患者应用抗生素治疗的种类多、时间长、起点高,耐药基因在相同或不同菌株间水平和克隆传播,致使耐药率日益攀升,多重耐药株剧增。所以,医院必须加强感控措施,切断感染源,保护易感人群。临床应重视感染病原菌的药敏试验,做到有样必采,根据药敏试验结果计划性和针对性选用抗生素,避免单一药物长期使用,以提高临床治疗效果,减少耐药菌株的产生。

