小切口经三角肌肌间隙入路微创固定治疗肱骨近端骨折的安全有效性分析
钱寒光 彭 玮 赵基栋 司志平
(江南大学附属医院,江苏无锡 214062)
肱骨近端骨折为骨科常见骨折类型,发病率占所有骨折的5%,占肱骨骨折的50%,高龄患者多为低能量损伤,年轻患者多为高能量损伤,多由高空坠落、意外交通重创或运动损伤等导致[1]。标准三角肌胸大肌间隙入路切开复位钢板内固定是常见的治疗手段,但该种治疗方式创伤大,术后并发症多,易出现关节僵硬及内固定失败的情况[2]。微创手术在骨科中被广泛应用,因其创伤小,术后并发症少,是一种稳定性及安全性较高的手术方式。但手术的入路有多种选择,不同的入路方式治疗效果不同,患者的恢复程度也不尽相同,在保证手术效果的同时尽可能减少对患者肌肉组织及血运的损伤,是骨科需要考虑的重点,而选择何种入路成为考验临床医生的重要问题[3]。鉴于此,本文选取44例肱骨近端骨折患者进行研究,分别经三角肌胸大肌间隙入路固定治疗及经三角肌肌间隙入路微创固定治疗,对其取得的效果进行综合比较,结果如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2019年10月江南大学附属医院骨科收治的44例肱骨近端骨折患者为研究对象,采用随机抽签的方式将患者分成两组实施研究,抽取到单数的患者纳为对照组,双数的患者纳入观察组,每组22 例。对照组男性15例,女性7例;年龄27~73岁,平均年龄(55.67±4.23)岁;肱骨近端骨折分型:Ⅱ型10例,Ⅲ型10 例,Ⅳ型2例。观察组男性14例,女性8例;年龄26~72岁,平均年龄(55.45±4.18)岁;肱骨近端骨折分型:Ⅱ型10例,Ⅲ型9例,Ⅳ型3例。两组患者一般资料比较,差异无统计学意义(P> 0.05),具有可比性。纳入标准:①经影像学检查得以确诊;②积极配合研究及随访工作;③无凝血功能障碍者。排除标准:①病理性骨折患者;②合并器质性疾病、免疫性疾病或血液系统疾病者;③有手术禁忌证者。本研究经江南大学附属医院伦理委员会批准。
1.2 方法
对照组经三角肌胸大肌间隙入路复位内固定治疗,患者实施全麻成功后,切口位置选择喙突外下方,沿三角肌胸大肌间沟,切开深筋膜组织,保护周围关节囊及其肩袖运动组织,保护血管,将三角肌向外牵拉,将骨折端暴露在视野下,直视下将骨折端复位,采用克氏针固定,在C臂X线机辅助下,观察复位情况。选择肱骨近端接骨板,于结节间沟后至大结节下方5 mm处安装钢板,置于三角肌止点前缘远端位置,防止肱二头肌及其颈内侧组织损伤,钻孔成功后,固定螺纹钉。
观察组小切口经三角肌肌间隙入路微创固定治疗。患者实施全麻成功后,在其肩峰前外侧下两横指位置行手术切口5 cm,纵向切开切口,显露三角肌前中束间隙后,钝性分离至肩关节外侧间隙,自三角肌纤维下方触及腋神经血管束,使用1号丝线于肩峰下7 cm左右处缝合肌纤维标记腋神经位置,保护腋神经组织。在肌间隙窗口内,使用不可吸收缝线缝合标定大小结节骨块,利用克氏针撬拨技术,缝线捆绑技术,在C臂X线机监视下,复位骨折,保护其周围软组织,复位成功后使用克氏针进行临时固定,于三角肌肌层下手指确认腋神经血管束,在骨膜外建立隧道,通过隧道将Philos锁定钢板插入。比照钢板长度,在远端行4~5 cm纵行切口,显露钢板远端,在C臂X线机监视下调整接骨板高度,克氏针临时固定后,利用接骨板完成最终复位,在确认接骨板位置正确后完成最终固定,大小结节骨块使用缝线牢靠固定于接骨板上。
1.3 观察指标
①比较两组患者手术各项指标:手术用时、术后住院时间、骨折愈合时间及术中出血量。②比较两组患者肩关节功能评分:采用Neer 进行评定,总分100分,分值越高代表肩关节功能恢复越好。③比较两组患者并发症发生情况:包括术后肱骨头内翻、肱骨头坏死、切口感染及螺钉松动等。
1.4 统计学分析
采用SPSS 20.0软件系统进行数据分析,计数资料用[例(%)]表示,行χ2检验;计量资料用()表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术各项指标结果比较
观察组手术用时、术后住院时间及骨折愈合时间较对照组显著缩短,术中失血量较对照组更少,差异有统计学意义(P<0.05),见表1。
2.2 两组患者术后不同时间段肩关节功能评分结果比较
观察组术后不同时间段肩关节功能评分显著优于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者术后不同时间段肩关节功能评分结果比较(,分)

表2 两组患者术后不同时间段肩关节功能评分结果比较(,分)
组别 n 术后1个月 术后6个月对照组 22 65.34±6.23 80.33±6.21观察组 22 73.30±4.45 85.01±7.02 t 4.877 2.342 P<0.05 <0.05
2.3 两组患者术后并发症发生情况比较
观察组与对照组术后并发症发生率分别为4.55%及27.27%,组间差异有统计学意义(P<0.05),见表3。
3 讨论
肱骨近端骨折好发于老年人,大部分患者属于轻微移位,可采取保守治疗方式,但如果诊断显示移位距离超过1 cm,且成角>45°,Neer为Ⅱ~Ⅳ型,则需要采取手术方式治疗[4]。老年患者由于骨质疏松,骨量大量丢失,肱骨头出现蛋壳样变化,使得固定难度增大,增加术后固定失败的风险,而选择合适的入路,可增加固定效果。
表1 两组患者手术各项指标结果比较()
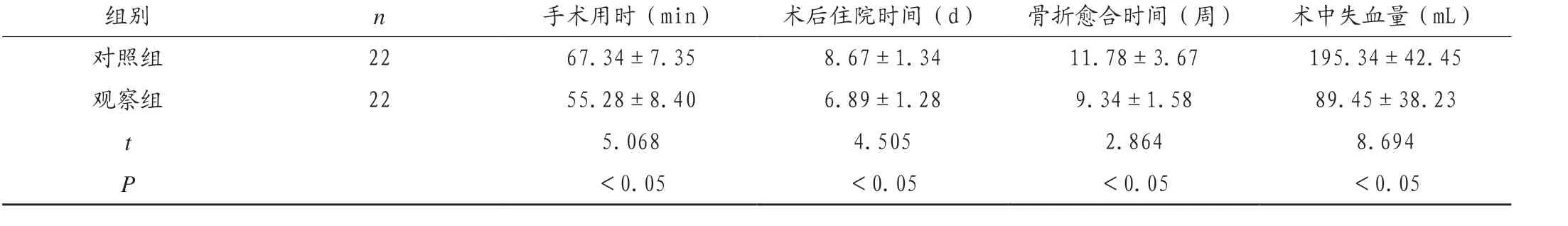
表1 两组患者手术各项指标结果比较()
组别 n 手术用时(min) 术后住院时间(d) 骨折愈合时间(周) 术中失血量(mL)对照组 22 67.34±7.35 8.67±1.34 11.78±3.67 195.34±42.45观察组 22 55.28±8.40 6.89±1.28 9.34±1.58 89.45±38.23 t 5.068 4.505 2.864 8.694 P<0.05 <0.05 <0.05 <0.05

表3 两组患者术后并发症发生情况比较[例(%)]
三角肌胸大肌间隙入路是一种传统的入路手术,手术位置剥离从内到外,对旋肱动脉前侧支的损伤很大,严重时可延迟骨折复位组织的愈合,发生移位,引发局部组织血氧供给不足,导致坏死[5]。三角肌胸大肌间隙入路内固定治疗手术入路操作时易损伤上肢头静脉,影响血液循环,而临床手术则需要先处理三角肌前缘肌肉,游离组织后充分暴露三角肌,导致患者关节僵硬,无法屈曲,无力托举,术后很容易发生组织粘连,加剧疼痛,影响术后功能锻炼[6]。而且该手术暴露面积大,延长骨折愈合时间,钢板固定需要大面积剥离周围软组织,破坏骨折端血运,使得游离的骨折块分散,增加固定难度[7]。小切口经三角肌间隙入路微创固定是一种新的手术入路,于三角肌前中间隙入路操作,切口位置很好地避开腋窝下神经组织系统,保护了肱骨近端前内侧软组织袖,保持肱骨头正常血供。沿着三角肌纤维分离,可将手术创伤降至最低,术后不易出现粘连的情况,且患者疼痛感不明显,有助于提高患者术后锻炼的积极性[8]。三角肌肌间隙显露肱骨近端外侧,更有利于接骨板的正确放置,而且接骨板的放置不会导致骨折复位的丢失。此外,该种入路实施小切口插入骨膜外置钢板,可减少对周围软组织的损伤,加快患者康复进度。林勇等[9]学者的研究证实,经三角肌入路治疗肱骨近端骨折的效果显著,患者手术时间短、出血量少,术后72 h疼痛评分低,骨折愈合快且术后肩关节功能恢复更佳。本次研究结果显示,观察组手术用时、术后住院时间及骨折愈合时间较对照组显著缩短,术中失血量及并发症较对照组更少,术后肩关节功能恢复较对照组更佳,说明小切口经三角肌肌间隙入路微创固定可减少手术创伤,加快术后恢复进度,治疗肱骨近端骨折优势显著。
综上所述,小切口经三角肌肌间隙入路微创固定治疗肱骨近端骨折可以减少手术创伤,缩短手术时间,有利于术后早期康复,缩短恢复时间,减少并发症,使患者术后的肩关节功能恢复得到良好提升。

