剖宫产后产褥感染血清AT-Ⅲ、TAC及PCT水平变化及与预后
李小芝 唐连敏 付翠芳 薛云 姚莉芸
产褥感染为产妇产后常见并发症,产妇在分娩期间免疫功能降低,剖宫产创伤又能进一步影响机体免疫功能,使产妇易受致病菌侵袭,产褥感染风险增加[1]。产褥感染不仅能引起体温升高、寒战等症状,还能诱发败血症、脓毒血症,威胁产妇生命健康[2]。故尽早发现产褥感染、及时防治,对产妇预后非常重要。降钙素原(procalcitonin,PCT)作为评估感染的常用指标,在感染性疾病诊疗中发挥重要作用[3]。另外,凝血及氧化应激相关指标在诊断感染中占据重要地位,抗凝血酶原Ⅲ(antithrombin Ⅲ,AT-Ⅲ)、总抗氧化能力(total antioxidant capacity,TAC)也是近年研究的热点指标[4-5]。基于此,本研究将评估产褥感染后血清AT-Ⅲ、TAC、PCT 变化情况及其与预后的关系,为产褥感染诊疗提供新思路,报道如下。
1 资料与方法
1.1 一般资料
选取2017年4月至2019年6月 本 院224 例剖宫产后产褥感染产妇(观察组)临床资料,平均年龄(28.89±5.26)岁;孕周37~41(38.46±1.08)周;初产妇104 例,经产妇120 例。并纳入32 例同期剖宫产后未发生产褥感染产妇作为对照组。对照组年龄平均(28.15±5.04)岁;孕周37~41(38.25±1.02)周;初产妇17 例,经产妇15 例。两组产妇基线资料比较,差异无统计学意义(P>0.05)。
纳入标准:符合《妇产科学(第8 版)》中产褥感染诊断标准[6];足月、单胎分娩;获得患者知情同意;临床资料完整。排除标准:合并其他感染性疾病;合并免疫系统疾病;剖宫产前1 周免疫抑制剂使用史;伴恶性肿瘤;合并严重心、肝、肾等重要器官功能障碍。本研究符合《赫尔辛基宣言》,且经本院医学伦理委员会审批。
1.2 方法
所有产妇均在产后1、3 d 时采集空腹外周静脉血,采用全自动血凝分析仪(日本希思美康公司,型号:CA1500)检测血清AT-Ⅲ水平,使用酶联免疫吸附法(试剂盒由北京北方生物技术研究所生产)检测血清TAC 水平,采用电化学发光法(试剂盒由德国罗氏公司生产)检测血清PCT 水平。产褥感染产妇均采用控制感染、营养支持、纠正贫血等对症治疗措施,切口有脓液者行切口引流治疗,并使用生理盐水及甲硝唑混合溶液反复冲洗腹部创口。
1.3 产褥感染疗效标准[7]
治愈:治疗3 d 内腹部不适、发热等症状消失,临床检验显示病原菌清除;有效:治疗3 d 内腹部不适、发热等症状明显缓解,临床检验显示病原菌清除;无效:治疗3 d 后症状无改善,临床检验显示病原菌未清除;治愈及有效均视为治疗有效。
1.4 统计学方法
应用SPSS 21.0 软件进行统计学分析;计量资料以(±s)表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以n(%)表示,采用χ2检验或Fisher 精确检验;产后1 d 血清AT-Ⅲ、TAC、PCT 及其联合检测对剖宫产后产褥感染不良预后的预测价值使用受试者工作特征曲线(the receiver operating characteristic curve,ROC 曲线)评估,计算曲线下面积(AUC);以P<0.05 为有统计学意义。
2 结果
2.1 观察组与对照组产后1 d、3 d 血清AT-Ⅲ、TAC、PCT 水平比较
产后3 d 时,观察组血清AT-Ⅲ、TAC 均较产后1 d 降低,血清PCT 则较产后1 d 升高,差异有统计学意义(P<0.05);对照组血清AT-Ⅲ、TAC 均较产后1 d 升高,血清PCT 较产后1 d 降低,差异有统计学意义(P<0.05);且产后1、3 d 时,观察组血清AT-Ⅲ、TAC 均低于对照组,血清PCT 则高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 观察组预后不同产妇基线资料比较
224 例观察组产妇治疗无效25 例(11.16%),纳入预后不良组;治疗有效199 例(88.84%),纳入预后良好组;两组年龄、孕周、分娩史及感染部位比较,差异均无统计学意义(P>0.05)。见表2。
表1 两组产后血清AT-Ⅲ、TAC、PCT 水平变化情况比较(±s)Table 1 Comparison of changes of serum AT-Ⅲ,TAC and PCT between the two groups(±s)
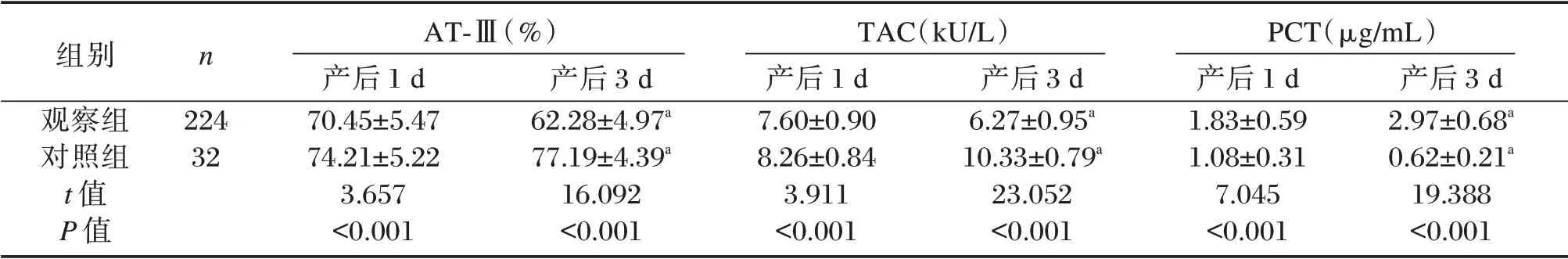
表1 两组产后血清AT-Ⅲ、TAC、PCT 水平变化情况比较(±s)Table 1 Comparison of changes of serum AT-Ⅲ,TAC and PCT between the two groups(±s)
注:与本组产后1 d 比较,aP<0.05。
组别观察组对照组t 值P 值n 224 32 AT-Ⅲ(%)产后1 d 70.45±5.47 74.21±5.22 3.657<0.001产后3 d 62.28±4.97a 77.19±4.39a 16.092<0.001 TAC(kU/L)产后1 d 7.60±0.90 8.26±0.84 3.911<0.001产后3 d 6.27±0.95a 10.33±0.79a 23.052<0.001 PCT(μg/mL)产后1 d 1.83±0.59 1.08±0.31 7.045<0.001产后3 d 2.97±0.68a 0.62±0.21a 19.388<0.001

表2 观察组预后不同产妇基线资料比较[n(%),(xˉ±s)]Table 2 Comparison of baseline data of pregnant women with different prognosis in observation group[n(%),(xˉ±s)]
2.3 观察组预后不同产妇产后1 d 血清AT-Ⅲ、TAC、PCT 水平比较
预后不良组产后1 d 血清AT-Ⅲ、TAC 均低于预后良好组,血清PCT 则高于预后良好组,差异有统计学意义(P<0.05)。见表3。
表3 两组产后1 d 血清AT-Ⅲ、TAC、PCT 水平比较(±s)Table 3 Comparison of levels of serum AT-Ⅲ,TAC and PCT between the two groups at 1 d after delivery(±s)

表3 两组产后1 d 血清AT-Ⅲ、TAC、PCT 水平比较(±s)Table 3 Comparison of levels of serum AT-Ⅲ,TAC and PCT between the two groups at 1 d after delivery(±s)
组别预后不良组预后良好组t 值P 值n 25 199 AT-Ⅲ(%)64.43±4.84 71.20±5.07 6.314<0.001 TAC(kU/L)6.45±0.58 7.75±0.82 7.699<0.001 PCT(μg/mL)2.71±0.61 1.72±0.48 9.387<0.001
2.4 产后1 d 血清AT-Ⅲ、TAC、PCT 及其联合检测对剖宫产后产褥感染不良预后的预测价值分析
经ROC 曲线分析,产后1 d 血清AT-Ⅲ、TAC、PCT 水平对剖宫产后产褥感染不良预后具有较高,其3 项联合检测预测价值比单一检测均高最高(AUC=0.979,P<0.05)。见表4、图1。
3 讨论
感染引起的炎症反应可刺激凝血系统活化,凝血功能障碍又能促进炎症反应增强,二者形成恶性循环,增加疾病进程[8]。临床研究还发现,感染的发生发展与氧化应激密切相关,感染能诱导机体氧化应激蛋白水平升高,增强氧化应激反应,而氧化应激又能增强炎症反应及应激创伤,促使感染进展[9]。故凝血功能与氧化应激指标在感染性疾病诊疗中具有一定作用。

表4 产后1 d 血清AT-Ⅲ、TAC、PCT 及其联合检测对剖宫产后产褥感染不良预后的预测价值分析Table 4 Analysis of predictive value of serum AT-Ⅲ,TAC and PCT at 1 d after delivery and combined detection on poor prognosis of puerperal infection after cesarean section

图1 产后1 d 血清AT-Ⅲ、TAC、PCT 及其联合检测预测剖宫产后产褥感染不良预后的ROC 曲线Figure 1 ROC curves of serum AT-Ⅲ,TAC and PCT at 1 d after delivery and combined detection in predicting the poor prognosis of puerperal infection after cesarean section
AT-Ⅲ为多功能丝氨酸蛋白酶抑制物,临床常用于评估凝血功能异常情况,感染时,凝血因子大量消耗,可引起AT-Ⅲ下降[10]。机体抗氧化防御物质协同发挥抗氧化作用,TAC 是衡量抗氧化应激能力的敏感指标,感染时,氧化应激反应增强,抗氧化能力降低,使TAC 降低[11]。PCT 在诊断炎症及感染性疾病中较为常用,可反映机体炎症反应活跃程度,在脓毒血症等感染性疾病中显著升高[12]。本研究结果提示,产妇剖宫产后随着产褥感染的发生,炎症反应逐渐增加,凝血功能障碍及氧化应激反应加剧,与方春燕等学者[13]研究结果一致。另外未合并产褥感染者,剖宫产术后凝血功能及氧化应激反应均随术后时间的增加而改善,炎症水平则降低。考虑该结果与产褥感染是影响剖宫产术后恢复的重要因素,未合并产褥感染产妇,凝血系统及氧化应激平衡在术后能较快恢复有关[14]。且产后1、3 d时,观察组血清AT-Ⅲ、TAC 均低于对照组,血清PCT 则高于对照组。这也提示,在产后早期,产褥感染产妇即出现血清学变化,为临床尽早诊断提供条件。
据文献报道,感染性疾病出现发热等症状前,血清学改变已经发生,且早期感染严重者,预后不良风险更高[15]。故血清学指标在预测感染预后中占据重要地位。本研究中,预后不良组产后1 d 血清AT-Ⅲ、TAC 均低于预后良好组,血清PCT 则高于预后良好组。推测该结果由以下几个因素作用引起:①血清AT-Ⅲ较低者,体内凝血因子被大量消耗,凝血障碍严重,即感染更严重,使产妇预后不良[16];②血清TAC 水平低也表示抗氧化能力低,机体处于较强的氧化应激状态,感染较为严重,预后较差[17];③血清PCT 水平越高者,炎症水平越高,感染更为严重,预后不良风险较高[18]。不仅如此,产后1 d 血清AT-Ⅲ、TAC、PCT 水平对剖宫产后产褥感染不良预后均具有较高预测价值。也证实,产后早期监测血清AT-Ⅲ、TAC、PCT 水平对产褥感染诊断及预后评估均有利。且上述指标联合预测剖宫产后产褥感染不良预后的价值较高,其灵敏度、特异度高达96.00%、90.36%。也说明,临床可联合监测产后1 d 血清AT-Ⅲ、TAC、PCT 水平,辅助预测产褥感染不良预后,以及时采取干预措施。然而,本研究为回顾性研究,且样本量有限,血清AT-Ⅲ、TAC、PCT 在产褥感染中的的应用价值还需后续扩大样本量的多中心研究的论证。综上所述,发生产褥感染后,剖宫产产妇血清AT-Ⅲ、TAC 水平降低,PCT 水平升高,且产后早期血清AT-Ⅲ、TAC、PCT 对预测产褥感染产妇预后状况有积极意义。

