经鼻高流量湿化氧疗在慢性阻塞性肺疾病合并慢性呼吸衰竭家庭氧疗中的疗效分析
蔡博,俞光胜,秦剑,黄晓青,张云辉
(1.大理大学临床医学院,云南 大理 671000;2.广东省汕头潮南民生医院呼吸科,广东 汕头 515000;3.云南省第一人民医院呼吸与危重症医学科,云南 昆明 650000)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)简称慢阻肺,是一种常见、可预防和治疗的疾病,具有持续存在的呼吸系统症状和气流受限的特征,通常与明显暴露于有害颗粒或气体引起的气道和/或肺泡异常有关[1]。慢性呼吸衰竭是COPD的严重并发症之一[2],慢性呼吸衰竭患者存在低氧血症合并CO2潴留,病情反复发作,且逐渐加重,严重影响患者的生活质量,增加其经济负担。长期家庭氧疗(LTOT)对COPD 合并慢性呼吸衰竭的患者,不仅可以提高其生存率及生活质量,而且对患者肺功能的恢复、动脉血及血常规等指标的改善具有重要意义[3]。近年来,加温加湿高流量经鼻导管氧气治疗(heated and humidified high flow nasal cannula oxygen therapy,HFNC)作 为COPD患者的一种新型呼吸支持方式,受到越来越多的重视,也可提倡成为家庭氧疗的一种手段[4]。本研究对确诊为COPD合并慢性呼吸衰竭治疗好转出院的患者进行不同方式的家庭氧疗,旨在分析其治疗效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2019年3月至2019年8月在大理大学临床学院、汕头潮南民生医院、云南省第一人民医院呼吸与重症医学科确诊为COPD合并慢性呼吸衰竭的患者87例。纳入标准:均符合中华医学会呼吸分会发布的《慢性阻塞性肺疾病诊治指南》(2014年版)的诊断标准,同时具有长期家庭氧疗(LTOT)指征(入院时未吸氧查血气分析):①PaO2≤55 mmHg 或SaO2<88%,有或没有高碳酸血症;②PaO255~60 mmHg,或SaO2<89%,并有肺动脉高压、心力衰竭水肿或红细胞增多症(血细胞比容>0.55)[5]。排除标准:鼻咽部及肺部恶性肿瘤、肺结核、间质性肺纤维化、巨大肺大泡、气胸或胸腔积液、左心功能衰竭、支气管哮喘、支气管扩张症、严重肝肾功能衰竭、出院后未戒烟。87例患者治疗好转出院,随访6个月,根据出院后患者氧疗方式,分为A 组(未进行氧疗干预组,n=27),B组(常规鼻导管吸氧组,n=35)和C组(经鼻高流量湿化氧疗治疗组,n=25)。A组男22例,女5例;年龄57~81岁,平均(70.19±5.96)岁;病程10~20 年,平均(14.48±2.85)年。B 组男25 例,女10 例;年龄55~82 岁,平均(69.09±6.68)岁;病程10~21 年,平均(14.60±2.80)年。C 组男19 例,女6 例;年龄57~82 岁,平均(71.28±6.73)岁;病程11~20年,平均(15.56±2.83)年。
1.2 方法 3组患者出院后,均进行基础治疗:平喘,祛痰,并吸入信必可(AstraZeneca AB,瑞典,国药准字H20090773)320 μg/9 μg,每天2 次,噻托溴铵(BoehringerIngelheim Pharma GmbH&Co.KG,国药准字H20060454)18 μg,每天1次。A组患者出院后,未进行氧疗干预;B组患者在基础治疗上,予经鼻导管吸氧,流量1.0~2.0 L/min,每天吸氧持续时间>15 h[5];C 组患者在基础治疗上,给予HFNC:选用斯百瑞经鼻高流量湿化氧疗OH-70C系列高流量无创呼吸湿化治疗仪,设置参数:气体流量(Flow)初始设置20~30 L/min,根据患者耐受性和依从性逐渐将流量调至45~55 L/min,达到患者可耐受的最大流量;滴定FiO2维持SpO2在88%~92%,结合血气分析动态调节;温度31~37 ℃,根据患者舒适性和耐受度及痰液黏稠度适当调节[6],每天治疗>15 h。
1.3 观察指标 患者出院前及出院后6 个月复诊,分别收集以下资料进行比较:①6 min步行距离(6MWD)[7];②改良医学研究学会呼吸困难量表(MMRC)[8],按照轻重程度依次计分为0~4 分,共为5 个等级;③慢性阻塞性肺疾病评估测试(COPD Assessment TestTM,CAT)[9],问卷共包括8 个问题:咳嗽、咳痰、胸闷、睡眠、精力、情绪、日常生活影响、运动耐力。患者根据自身情况,每项0~5 分,CAT 分值范围为0~40 分,分值越高表示患者受慢阻肺的影响越严重。④动脉血PaO2、PaCO2;⑤血常规(血红蛋白、红细胞压积);⑥肺动脉压力(由B超室专科医生进行心脏超声测得);⑦肺通气功能(FEV1、FEV1占预计值%)。
1.4 统计学方法 使用SPSS 20.0统计软件进行数据分析,对计数资料行χ2检验,计量资料采用“±s”表示,3组数据比较使用方差分析,若P<0.05 时,两两比较使用LSD-t 检验;两组计量资料比较,方差齐使用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3 组患者生理及症状评分比较 治疗前,3 组6MWD、MMRC 和CAT 评分比较差异无统计学意义;治疗后,B、C 组6MWD、MMRC 和CAT 评分较治疗前显著改善(P<0.05);治疗后,A 组MMRC 评分无明显改善;C 组6MWD、MMRC 和CAT 评分改善效果均优于A、B 两组(P<0.05);B 组6MWD 及MMRC 改善效果优于A 组(P<0.05),B 组CAT 评分与A 组比较差异无统计学意义,见表1。
2.2 3 组患者肺动脉压、肺功能比较 治疗前,3 组肺动脉压、FEV1、FEV1%pre比较差异无统计学意义;治疗后,B、C组较治疗前显著改善(P<0.05),A 组肺动脉压治疗前后比较差异无统计学意义,A组FEV1、FEV1%pre治疗前后比较差异有统计学意义(P<0.05);与A 组比较,C 组治疗后肺动脉压、FEV1、FEV1%pre 改善效果明显(P<0.05),B 组FEV1%pre 治疗后优于A组(P<0.05),肺动脉压、FEV1差异无统计学意义;C组肺动脉压及FEV1%pre 治疗效果明显优于B 组(P<0.05),见表2。
2.3 3 组患者血液指标比较 治疗前,3 组动脉血气[PaO2、PaCO2],血常规[血红蛋白(Hgb)、红细胞压积(HCT)]比较差异无统计学意义;治疗后,B、C 组指标均优于治疗前(P<0.05),B、C组PaO2、PaCO2治疗效果明显优于A组(P<0.05),C组治疗效果明显优于B组(P<0.05),见表3。
表1 3组患者6WWD、MMRC、CAT比较(±s)Table 1 Comparison of 6WWD, MMRC and CAT among the three groups (±s)

表1 3组患者6WWD、MMRC、CAT比较(±s)Table 1 Comparison of 6WWD, MMRC and CAT among the three groups (±s)
注:与治疗前比较,aP<0.05;与A组比较,bP<0.05;与C组比较,cP<0.05
项目6MWD(m)MMRC(分)CAT(分)时间治疗前治疗后治疗前治疗后治疗前治疗后A组(n=27)268.63±37.91 298.00±34.39a 2.59±0.97 2.44±0.64 24.70±5.09 23.70±4.37a B组(n=35)265.20±33.29 345.86±38.77abc 2.68±0.93 2.03±0.57abc 24.43±4.93 22.51±4.51ac C组(n=25)266.72±31.13 394.12±45.67ab 2.76±0.83 1.68±0.69ab 25.40±4.84 25.40±4.84ab F值0.077 38.206 0.218 9.694 0.287 5.140 P值0.926 0.000 0.804 0.000 0.752 0.008
表2 3组患者肺动脉、FEV1、FEV1%pre比较(±s)Table 2 Comparison of pulmonary artery, FEV1 and FEV1%pre among the three groups (±s)

表2 3组患者肺动脉、FEV1、FEV1%pre比较(±s)Table 2 Comparison of pulmonary artery, FEV1 and FEV1%pre among the three groups (±s)
注:与治疗前比较,aP<0.05;与A组比较,bP<0.05;与C组比较,cP<0.05
项目肺动脉压(mmHg)FEV1(L)FEV1%pre(%)时间治疗前治疗后治疗前治疗后治疗前治疗后A组(n=27)59.04±5.73 58.85±4.50 1.19±0.48 1.27±0.47a 49.48±13.97 52.67±13.73a B组(n=35)59.23±4.94 57.11±3.04ac 1.17±0.40 1.40±0.38a 49.69±11.19 58.91±11.02abc C组(n=25)59.80±6.43 54.82±5.67ab 1.19±0.38 1.55±0.32ab 49.56±8.68 66.56±6.96ab F值0.129 5.580 0.015 3.436 0.002 0.998 P值0.879 0.005 0.985 0.037 0.998 0.000
表3 3组患者血液指标比较(±s)Table 3 Comparison of blood indexes among the three groups (±s)
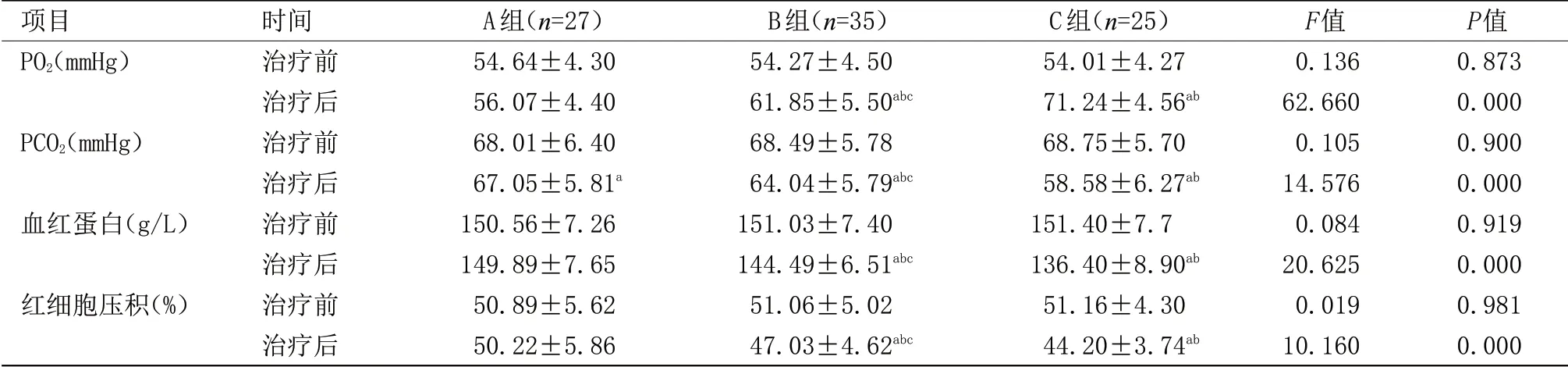
表3 3组患者血液指标比较(±s)Table 3 Comparison of blood indexes among the three groups (±s)
注:与治疗前比较,aP<0.05;与A组比较,bP<0.05;与C组比较,cP<0.05
项目PO2(mmHg)PCO2(mmHg)血红蛋白(g/L)红细胞压积(%)时间治疗前治疗后治疗前治疗后治疗前治疗后治疗前治疗后A组(n=27)54.64±4.30 56.07±4.40 68.01±6.40 67.05±5.81a 150.56±7.26 149.89±7.65 50.89±5.62 50.22±5.86 B组(n=35)54.27±4.50 61.85±5.50abc 68.49±5.78 64.04±5.79abc 151.03±7.40 144.49±6.51abc 51.06±5.02 47.03±4.62abc C组(n=25)54.01±4.27 71.24±4.56ab 68.75±5.70 58.58±6.27ab 151.40±7.7 136.40±8.90ab 51.16±4.30 44.20±3.74ab F值0.136 62.660 0.105 14.576 0.084 20.625 0.019 10.160 P值0.873 0.000 0.900 0.000 0.919 0.000 0.981 0.000
3 讨论
目前,慢性阻塞性肺病(COPD)是世界第四大死因,目前,在我国是继脑血管疾病、缺血性心脏病后的第三大死因[10-11],已成为全世界重要的公共卫生挑战。慢性呼吸衰竭通常是由于呼吸道气流受限,肺换气功能障碍,通气/血流比例下降所致,也受血清炎症因子的影响[12]。而慢性呼吸衰竭作为COPD的常见并发症,能引发其他更严重并发症,如心律失常、肺性脑病等,此类患者容易反复急性发作、增加住院风险和经济压力,降低生活质量。有研究提出,COPD患者长期氧疗能提高生存率、并对肺功能、肺血流动力学、血液学改变、运动能力及精神状态有良好的影响[13]。鼻导管吸氧具有经济、方便的优点,但是未经过加热和湿化的气流,容易造成鼻黏膜干燥甚至出血,且鼻导管吸氧一旦调高流量必将同时提供高浓度的氧气,容易加重CO2潴留。无创通气,因为鼻罩或者口鼻罩的紧密贴合面部,容易导致面部皮肤损伤、憋气感、误吸、痰堵等,且不能同时进食和言语交流,患者较难配合,依从性差[14]。国内有研究表明,经鼻高流量氧疗的治疗效果与无创正压通气差异无统计学意义,且并发症少,舒适感较好[15]。
慢阻肺合并慢性呼吸衰竭患者的治疗效果,主要体现在临床症状、肺功能指标及血液检查指标的变化。本研究结果显示,C 组(HFNC 组)6MMD、MMRC、CAT 明显优于A 组和B 组,证明,HFNC在家庭氧疗中,对缓解COPD合并呼吸衰竭患者的症状及生活质量具有明显优势,与国内研究结果一致[16]。
肺动脉高压是因为慢阻肺患者长期缺氧状态下引起的,逐渐形成慢性肺源性心脏病,是慢阻肺患者的严重并发症,故肺动脉压的监测也是一个重要指标。本研究结果显示,在不进行氧疗干预时,肺动脉高压无法得到改善,在持续低流量给氧的治疗中,肺动脉压较同组治疗前有所下降(P<0.05),但是并不优于无氧疗干预组,而HFNC 组在肺动脉方面,治疗效果明显优于治疗前,也明显优于其他两组[17]。
肺功能是慢性阻塞性肺疾病的一个诊断金标准,故肺功能指标是否改善,也是该研究的观察指标之一。本研究结果显示,3组治疗后,FEV1、FEV1%pre与治疗前比较均有改善,证明基础治疗对于肺功能改善具有一定作用。同时,HFNC 组改善效果与另外两组比较差异有统计学意义(P<0.05)提示,HFNC治疗对患者的阻塞程度有改善。
无论是改善缺氧、降低CO2潴留,还是改善因为长期缺氧而引起的高血红蛋白症,氧疗均有重要意义。本研究结果显示,A组无氧疗干预中,以上指标均无明显改善;在持续低流量吸氧的长期家庭氧疗的治疗中,各项指标改善明显优于治疗前,也明显优于无氧疗干预组,而HFNC组治疗效果优于其他两组。这是因为高流量氧疗对氧浓度的精确调节与输送,不仅能使患者达到对氧的需求,而且在呼气末对气道有持续的正压效果,使得呼气末气道扩张,从而改善患者有效通气和氧合状态,并促使CO2排出[18-19]。
综上所述,对于COPD 合并慢性呼吸衰竭患者采用HFNC治疗,能明显改善患者临床症状、精神等生活质量和各项检查指标。国内外研究也表明,HFNC 在COPD 的长期氧疗中,可以减少COPD 患者急性发作次数,降低住院率[20],今后HFNC可在COPD患者的长期家庭氧疗中进一步推广[21]。

