D2胃切除术中行No.14v淋巴结清扫对局部进展期远端胃癌患者预后的影响*
常 乔
河南科技大学第一附属医院胃肠外科,河南省洛阳市 471000
胃癌是我国社会人口高发恶性肿瘤之一,具有高复发率及高死亡率等特征,我国多数胃癌患者在确诊后已步入进展期,手术治疗仍作为治疗胃癌的首要方式[1]。手术过程中行标准淋巴结清扫术是提高手术治疗效果的关键,目前胃癌D2根治术已经作为胃癌治疗标准术式,然而对于术中行No.14v淋巴结清扫仍存有一定争议[2]。对此,本次研究旨在探索D2胃切除术中行No.14v淋巴结清扫对局部进展期远端胃癌患者预后的影响,现将具体结果报道如下。
1 资料与方法
1.1 一般资料 选取2015年6月—2016年6月期间局部进展期远端胃癌的50例患者为研究对象,按照随机数表法分为研究组与对照组,各25例。纳入标准:(1)经检查确诊为胃癌者[3];(2)肿瘤位于胃中下部;(3)年龄>18岁者;(4)术前未接受新辅助化疗;(5)术后TNM分期为ⅡA、ⅡB期者;(6)对研究知情且自愿参与。排除标准:(1)伴有其他严重器质疾病或远处脏器转移者;(2)精神异常或意识模糊者;(3)妊娠或哺乳期妇女。剔除标准:研究过程中失访死亡患者。研究组患者男13例,女12例;年龄21~78岁,平均年龄(48.57±5.13)岁;肿瘤位置:胃中部11例,胃下部14例;TNM分期:ⅡA期15例,ⅡB期10例。对照组患者男15例,女10例;年龄22~77岁,平均年龄(48.68±5.21)岁;肿瘤位置:胃中部12例,胃下部13例;TNM分期:ⅡA期14例,ⅡB期11例。两组患者一般临床资料比较差异均无统计学意义(P均>0.05),有可比性。
1.2 方法
1.2.1 对照组:予以患者D2胃切除术。首先进入腹腔镜镜头探查腹腔,于右侧腋前线肋缘下2cm处腹肌及左锁骨中线平脐上2cm处附近定位,在腹腔镜的引导下进5mm trocar做辅助操作孔,右锁骨中线平脐上2cm处附近放置10mm trocar作为主操作孔,整块切除胃及周围膜组织,清扫No.3、4、5、6、7、8、9、12a等淋巴结,将第6组淋巴结取出。
1.2.2 研究组:在对照组基础上行No.14v淋巴结清扫,具体方法如下:解剖游离横结肠系膜薄层膜性结构及其下脂肪结缔组织,沿着结肠中血管表面前行,直到跨过胰腺钩突并达到胰颈部下缘,牵拉胰腺下缘,显露肠系膜上静脉根部与主干,清扫No.14v淋巴结,切除该部位淋巴结,清扫范围为胰腺下缘、结肠中静脉、左侧至肠系膜上静脉左缘、右侧至肠系膜下静脉与胰十二指肠下前静脉汇合部。
1.2.3 血清肿瘤标志物检测方法:术前及术后3年时,分别采集患者空腹静脉血3ml,离心后采用电化学发光分析仪检测癌胚抗原(CEA)、糖类抗原(CA199、CA724)水平。
1.3 观察指标 比较两组患者手术相关指标(手术时间、术中出血量、平均淋巴结清扫数量)评估差异;比较术前及术后3年时,两组患者血清肿瘤标志物(CEA、CA199、CA724)水平变化;比较术后1个月内,两组患者并发症发生情况差异;比较术后1年时及术后3年时,两组患者生存率(总生存率、无进展生存率)及淋巴结转移率情况变化。
1.4 统计学方法 采用统计学软件SPSS19.0分析数据,计数资料以百分率表示,采用χ2检验,计量资料以均数±标准差表示,组间同一时间比较采用独立样本t检验,组内不同时间比较采用配对t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标评估比较 两组患者手术时间、术中出血量比较无统计学意义(P>0.05),研究组患者平均淋巴结清扫数量明显多于对照组(P<0.05),见表1。

表1 两组患者手术相关指标评估比较
2.2 两组患者血清肿瘤标志物评估比较 术后3年时,两组患者CEA、CA199、CA724水平均较术前显著降低(P<0.05),且研究组明显低于同一时间对照组(P<0.05),见表2。

表2 两组患者血清肿瘤标志物评估比较
2.3 两组患者术后并发症发生率比较 术后1个月内,两组患者肺部感染、胸腔积液、吻合口瘘、肠梗阻发生率比较无统计学意义(P>0.05),见表3。
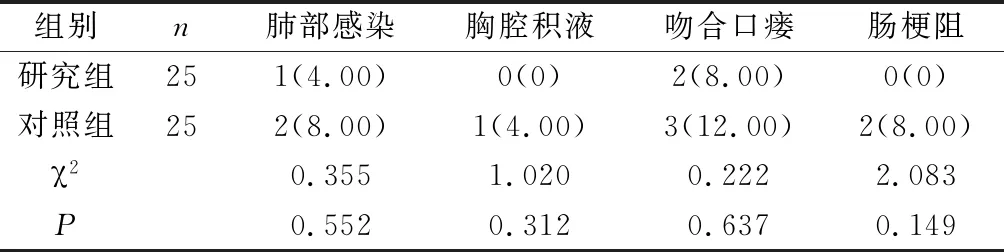
表3 两组患者术后并发症发生率比较[n(%)]
2.4 两组患者术后生存率及淋巴结转移率结果比较 术后3年时,研究组患者总生存率、无进展生存率均明显高于同一时间对照组(P<0.05),且淋巴结转移率均明显低于同一时间对照组(P<0.05),见表4。
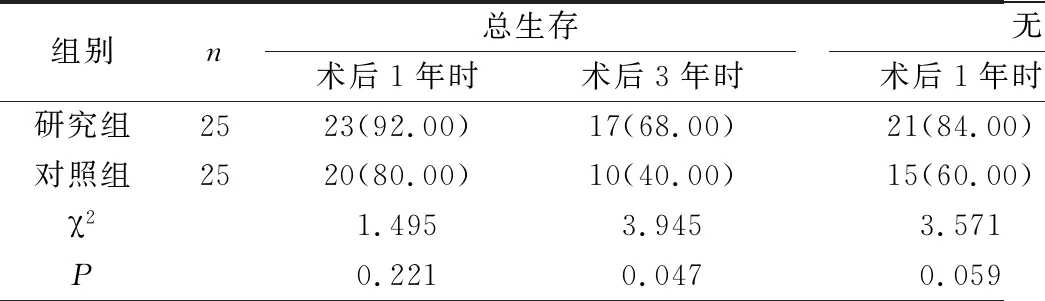
表4 两组患者术后生存率及淋巴结转移率结果比较[n(%)]
3 讨论
胃癌作为目前发病率最高的恶性肿瘤之一,针对其治疗方式以及延长生存期一直是研究重点,由于肿瘤局部侵袭及转移特征,单纯手术切除局部进展胃癌的手术方式,难以有效根治胃癌,患者远期复发率及转移率高达90%以上,严重影响患者疾病预后以及生存质量[4]。临床研究表明,扩大根治范围无法增加患者生存时间及生存率,合理评估手术范围是胃癌外科治疗的关键及难点之一[5]。
No.14v组淋巴结作为第二站淋巴结,就此进行彻底清扫手术方式对局部进展期远端胃癌患者预后发挥重要作用[6]。近年来,随着对胃癌淋巴结转移规律不断探究,淋巴结清扫范围愈加细致,临床对于进展期胃癌公认的淋巴结清扫范围为D2淋巴结清扫,然而对于第二站淋巴结范围也逐渐发生变化[7]。淋巴结复发转移是影响胃癌患者术后生存率的重要指征之一,故淋巴清扫彻底性成为胃癌根治术的有效标志,而淋巴结清扫数量是淋巴清扫彻底性的判断标准[8]。胃周淋巴结引流具有一定规律,在胃癌淋巴结回流过程中,No.14v淋巴结直接接受No.6淋巴结产生的部分淋巴回流,尤其当No.6淋巴结阳性时,No.14v淋巴结转移率极大增加,导致患者预后不佳[9],对于局部进展期远端胃癌患者,术中行No.14v淋巴结清扫可使患者获益[10]。胃癌根治术后,患者常并发胃排空障碍、吻合口瘘及肺部胸腔感染等并发症,严重影响患者预后效果,因此并发症发生率也作为手术安全性的重要指征之一[11]。在本研究中,予以No.14v淋巴结清扫的研究组患者,其手术时间、术中出血量与未采取No.14v淋巴结清扫的对照组患者相比无明显差异,而研究组患者平均淋巴结清扫数量明显多于对照组,且两组患者肺部感染、胸腔积液、吻合口瘘、肠梗阻各项术后并发症发生率比较无显著差距。这说明D2胃切除术中行No.14v淋巴结清扫对局部进展期远端胃癌患者,可最大限度降低淋巴结数量,同时保证患者手术安全,一定程度上避免术后并发症的发生风险。
研究指出,No.6淋巴结是No.14v淋巴结的前哨淋巴结,对于术中发现有No.6淋巴结转移时,及时行No.14v淋巴结清扫,会使患者生存率明显提高[12]。CEA是临床上广泛应用的肿瘤标志物之一,在胃癌发生情况下,其抗原重新表达,从而血液中CEA水平大幅升高[13];CA199是糖类蛋白肿瘤标志物,是诊断消化道癌症的重要指征之一[14];CA724作为一种高分子量糖蛋白抗原,广泛分布于人体胃部、结肠及胰腺等肿瘤部位当中,是胃癌特异性肿瘤标志物[15]。本研究发现,研究组接受No.14v淋巴结清扫,在术后3年时,患者血清肿瘤标志物CEA、CA199、CA724水平均较术前显著降低,且明显低于同一时间对照组,患者在术后1年及术后3年分别进行术后随访,发现在术后3年时,研究组患者总生存率、无进展生存率均明显高于同一时间对照组,且淋巴结转移率均明显低于同一时间对照组。
综上所述,局部进展期远端胃癌患者采用D2胃切除术中行No.14v淋巴结清扫,能够增加淋巴结清扫数量,降低患者肿瘤标志物水平,保证术后安全性,提高其术后生存率,降低淋巴结转移率。

