低剂量阿司匹林联合硫酸镁在子痫前期治疗中的应用及有效性
侯丽英
江苏大学附属武进医院(徐州医科大学武进临床学院)产科,江苏常州 213000
子痫前期在临床中比较常见,其病情变化多样化,可能引起孕妇多脏器病变、子痫、胎盘早剥、产后大出血等问题,给产妇带来了较大的精神压力,同时也会引起胎盘-胎儿受累,严重危害着胎儿的生长发育[1],导致胎儿生长受限、早产、胎儿窘迫、死胎等相对高发。 据有关数据显示[2],每年全球大约有5~6 万左右的产妇死于子痫前期相关性疾病。 针对该疾病的治疗,目前临床中主要采用硫酸镁, 硫酸镁可以缓解全身小动脉痉挛预防子痫,降低患者血压,且可改善胎儿氧代谢、松弛平滑肌从而有效预防早产。 现有学者指出,低剂量的阿司匹林可以预防妊娠高血压、减少子痫前期、早产、胎儿生长受限、宫内窘迫等的发生,且并不增加产后出血、新生儿颅内出血风险。 故此,该文分析了低剂量阿司匹林联合硫酸镁在子痫前期治疗中的应用及有效性,并随机选取了2018 年1 月—2020 年1 月期间该院的120 例子痫前期患者进行观察,现报道如下。
1 资料与方法
1.1 一般资料
随机取该院的120 例子痫前期患者进行观察,以掷硬币方式对患者分组,对照组使用硫酸镁治疗,观察组在以上基础上使用低剂量阿司匹林治疗,每组60 例患者。 对照组年龄21~40 岁,平均年龄(27.3±0.4)岁;初产妇有20 例,经产妇有40 例;患者孕次1~3 次,平均孕次(1.5±0.7)次;患者孕周20~31 周,平均孕周(25.1±0.7)周。 观察组年龄20~41 岁,平均年龄(27.7±0.8)岁;初产妇有23 例,经产妇有37 例;患者孕次1~4 次,平均孕次 (1.6±0.4) 次; 患者孕周21~31 周, 平均孕周(25.5±0.5) 周。 两组患者一般资料差异无统计学意义(P>0.05),具有可比性。
纳入标准:产妇孕前无高血压,孕20 周以后出现血压升高和蛋白尿症状,抗磷脂抗体检测提示阳性,影像学检查可见子宫动脉舒张期压迹和高博动指数、高抵抗指数,血管紧张素敏感实验未超过10 ng/(kg·min),舒张压降低20 mmHg。 患者及家属同意且知情该次研究,医院伦理委员会批准该研究。
排除标准:精神疾病患者;孕前高血压患者;依从性差的患者;血液疾病患者;药物过敏患者。
1.2 方法
对照组患者入院后取侧卧位休息,给予镇静、解痉挛、利尿等常规治疗,管理患者饮食限制盐分摄入,适当补充维生素和钙,给20 mL20%的硫酸镁混合100 mL葡萄糖溶液行静脉滴注,30 min 内完成给药,而后给予60 mL25%的硫酸镁混合1 000 mL 葡萄糖溶液行静脉滴注,治疗1 次/d,疗程2~5 d。观察组在以上基础上给予低剂量阿司匹林(国药准字H44021505)治疗,100 mg/d,睡前口服用药,持续治疗至分娩前1 周。
1.3 观察指标
对比两组患者治疗前后的平均动脉压和24 h 尿蛋白定量。 比较两组患者治疗前后的胎盘生长因子与人绒毛膜促性腺激素, 分别使用酶联免疫吸附实验法和CLIA(皮质酮)试剂盒测定。 统计两组新生儿窘迫发生率、新生儿Apgar 评分(阿氏评分),产后2 h 与24 h 出血量、孕周。
1.4 统计方法
采用SPSS 21.0 统计学软件对数据进行分析,计量资料用()表示,进行t 检验,计数资料用频数与百分比(%),进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗前后的平均动脉压和24 h 尿蛋白分析
观察组治疗后平均动脉压为(101.31±3.44)mmHg,24 h 尿蛋白定量为(1.31±0.26)g,各项数据较之对照组差异有统计学意义(P<0.05)。 见表1。
表1 两组患者治疗前后的平均动脉压和24 h 尿蛋白比较()

表1 两组患者治疗前后的平均动脉压和24 h 尿蛋白比较()
组别平均动脉压(mmHg)治疗前 治疗后24 h 尿蛋白定量(g)治疗前 治疗后观察组(n=60)对照组(n=60)t 值P 值134.64±5.36 134.93±4.85 0.311 0.756 101.31±3.44 113.83±4.05 18.251<0.001 3.89±1.15 3.88±1.26 0.045 0.964 1.31±0.26 1.92±0.55 7.767<0.001
2.2 两组患者治疗前后胎盘生长因子与人绒毛膜促性腺激素分析
观察组治疗后胎盘生长因子水平是 (87.37±12.88)pg/mL, 人 绒 毛 膜 促 性 腺 激 素 水 平 是(269 364.75±2 163.47)mIU/mL,各项数据优于对照组,差异有统计学意义(P<0.05)。 见表2。
2.3 两组母婴结局分析
观察组患者新生儿Apger 评分是(8.11±1.18)分,产后2 h 和产后24 h 出血量分别是 (313.65±11.28)mL、(459.37±26.98)mL,各项数据与对照组比较,差异无统计学意义(P>0.05)。观察组孕周(38.31±1.33)周,高于对照组差异有统计学意义(P<0.05)。观察组新生儿窘迫发生率是3.33%(2 例),对照组是5.00%(3 例),组间差异无统计学意义(χ2=0.000,P=1.000>0.05)。 见表3。
表2 两组患者治疗前后胎盘生长因子与人绒毛膜促性腺激素比较()

表2 两组患者治疗前后胎盘生长因子与人绒毛膜促性腺激素比较()
组别观察组(n=60)对照组(n=60)t 值P 值胎盘生长因子(pg/mL)治疗前 治疗后45.88±5.85 46.11±6.24 0.028 0.835 87.37±12.88 68.74±20.57 5.946<0.001人绒毛膜促性腺激素(mIU/mL)治疗前 治疗后51 333.87±4 285.96 51 426.84±4 384.26 0.118 0.9067 269 364.75±2 163.47 378 365.37±3 528.44 203.995<0.001
表3 两组母婴结局比较()
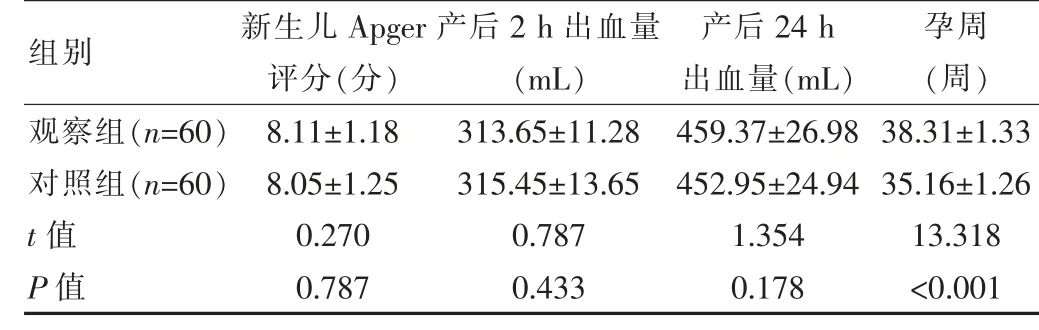
表3 两组母婴结局比较()
组别新生儿Apger评分(分)产后2 h 出血量(mL)产后24 h出血量(mL)孕周(周)观察组(n=60)对照组(n=60)t 值P 值8.11±1.18 8.05±1.25 0.270 0.787 313.65±11.28 315.45±13.65 0.787 0.433 459.37±26.98 452.95±24.94 1.354 0.178 38.31±1.33 35.16±1.26 13.318<0.001
3 讨论
子痫前期在妇产科比较常见, 该疾病将对产妇多个器官产生影响, 由于子痫前期以高血压和尿蛋白为主要的病理表现,并可引起血管痉挛导致的相关症状,因此其治疗多采用具有解痉、降压作用的药物,以有效改善患者临床症状[4]。 此外,子痫前期还会对胎盘产生不良影响,引起胎儿窘迫、胎盘早剥等情况,因此,发病后需要积极进行治疗,减少疾病对母婴健康的影响[5]。轻度的子痫前期一般无需药物治疗,经控制产妇饮食,保持充分休息即可改善症状。 部分需药物治疗的患者,则主要以降压以及解痉治疗为主[6]。 硫酸镁是临床中使用比较广泛的药物, 其主要作用是缓解全身小动脉痉挛、松弛骨骼肌、改善胎儿氧代谢,起到一定的降压作用,预防子痫。 阿司匹林则属于抗炎镇痛类药物,此外,该药还可以维持血液中血栓素A2 和PGI2 水平的平衡,从而确保全身血液循环,血栓素A2 可以有效收缩血管,后者则属于花生四烯酸代谢产物。 子痫前期孕妇胎盘在缺血缺氧状态下一旦血栓素A2 和PGI2 水平平衡被打破,就可能导致血小板聚集、血栓形成、前列腺素水平升高等问题, 并进一步深化血栓素A2 和PGI2不平衡问题,使血压升高,导致妊娠期高血压疾病的一系列病理变化,对患者造成危害[7-9]。 通过使用阿司匹林,可以抑制前列腺素合成,调节血栓素,降低血管对活性物质的敏感度,扩张血管,降低血管外周阻力,抑制血栓形成[10-11]。 从该次的研究结果来看,观察组患者经治疗后,其平均动脉压和24 h 尿蛋白积极改善,且观察组治疗后胎盘生长因子水平是(87.37±12.88)pg/mL,人绒毛膜促性腺激素水平是(269 364.75±2 163.47)mIU/mL,各项数据优于对照组(P<0.05)。 低剂量阿司匹林的使用可以有效改善子痫前期症状,降低患者血压和尿蛋白,并优化胎盘血流灌注,确保胎儿生长发育。 从最终的分娩结果来看,在联合用药下,并没有增加胎儿或产妇不良事件的发生率,说明联合用药的安全性较高。 孙绍静等[12]在其研究中也指出:低剂量阿司匹林联合硫酸镁治疗子痫前期患者胎盘生长因子水平是(87.92±2.31)pg/mL,人绒毛膜促性腺激素水平是(3.18±1.78)mIU/L,各项数据高于对照组(P<0.05)。 其研究与该研究论证观点与一致,仅具有较小数据差异。
综上所述,在子痫前期的治疗当中,联合低剂量阿司匹林和硫酸镁用药,能够有效改善患者病理特征,提高胎盘生长因子水平,促进胎儿生长发育,同时降低人绒毛膜促性腺激素水平,延长胎儿孕周,并不增加产妇产后大出血风险。

