柴芍六君子汤治疗肝郁脾虚型消化性溃疡的临床研究
黄国欣,王静滨,舒晓霞,冯婉珍,刘 丽,赖英哲,刘乐鑫,刘馨瑶,廖 安,张 洁
(广州中医药大学深圳医院·广东 深圳 518034)
消化性溃疡 (peptic ulcer,PU)是在各种致病因子的作用下,消化道黏膜发生的炎性反应与坏死、脱落,形成溃疡,好发于胃、十二指肠;其中幽门螺旋杆菌(Helicobacter pylori,Hp)感染是导致其发病的最重要因素[1]。既往对PU的诊疗效果研究主要依靠医生的临床经验和胃镜检查,不仅增加了患者的痛苦,而且结果具有一定误差性。近年来发现细胞因子、炎性介质,如转化生长因子-α (TGF-α)、超敏C 反应蛋白(hs-CRP)及胃泌素(Gas)等与PU的发生、发展及转归密切相关[2]。本研究通过观察柴芍六君子汤对PU患者的治疗效果及对血清TGF-α、hs-CRP、Gas水平变化的影响,以探讨柴芍六君子治疗PU的有效性及其作用机制。
1 临床资料
1.1 一般资料
收集2019年3月—2019年11月本院脾胃病科门诊及住院诊断为肝郁脾虚型的消化性溃疡患者60例。按随机数表法将患者分为观察组和对照组各30例;观察组男性18例,女性12例;年龄21~64岁,平均年龄(36.8±9.6)岁;病程最短2 个月,最长7年,中位病程3.57年;其中胃溃疡10例,十二指肠球部溃疡17例,复合性溃疡3例。对照组男性20例,女性10例;年龄19~58岁,平均年龄(34.5±8.9)岁;病程最短5 个月,最长9年,中位病程3.84年;其中胃溃疡12例,十二指肠球部溃疡14例,复合性溃疡4例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
西医诊断参考2016年中华消化杂志编委会《消化性溃疡诊断与治疗规范》诊断标准[1]。①具有PU典型临床症状:中上腹痛呈反复性、周期性、节律性发作;可伴有反酸、嗳气、恶心、厌食、纳差、腹胀等消化道症状。②胃镜具备典型PU特征:内镜下可见大小、深浅、部位、形态不一的溃疡,好发于胃及十二指肠。符合上述②和(或)①项。
中医诊断标准参照《中药新药临床研究指导原则》[3]肝郁脾虚型辨证标准。主症:胃脘胀痛或不、 纳少便溏。次症:脘腹胀痛、烦躁易怒、失眠多梦、嗳气反酸、食后腹胀、神疲乏力、便溏不爽,舌胖大、脉弦细。具备主症和任意2项次症。
1.3 纳入标准 符合以上述中、西医诊断标准;年龄在18~65岁;经病理检查为良性溃疡病变;自愿接受治疗,并签署知情同意书。
1.4 排除标准 不符合上述纳入标准者;有严重并发症者,如溃疡出血、幽门梗阻、胃穿孔等;合并有严重心、肝、脑、肾等疾病者;精神疾病患者;妊娠、哺乳期妇女;过敏体质或有试验药物过敏史者;依从性差,无法配合实验完成者。
2 方法
2.1 治疗方法
对照组:口服奥美拉唑钠肠溶片(中化药品有限公司,国药准字H20051864)20 mg,2次/日。观察组:在对照组的基础上加用柴芍六君子汤加减,具体中药如下:柴胡10 g,白芍15 g,党参10 g,白术10 g,茯苓10 g,陈皮10 g,法半夏10 g,甘草6 g,以上药物均广州中医药大学深圳医院中药房提供,并由中药煎药室代煎,每日1剂,煎成300 mL,分2次温服。两组总疗程均为6周。
2.2 疗效标准
总体疗效判定标准参考《内科疾病诊断标准》[4]拟定。临床治愈:患者的体征和症状明显好转(疗效指数≥95%),内镜下溃疡已治愈;显效:患者的体征和症状明显好转(70%≤疗效指数<95%),内镜下溃疡为瘢痕期;有效:患者的体征和症状有所好转(30%≤疗效指数<70%),内镜下溃疡为愈合期;无效:患者的体征和症状没有明显好转甚至加重疗效(疗效指数<30%),内镜下溃疡为活跃期。
2.3 观察指标及检测方法
抽取治疗前后两组患者空腹静脉血10 mL,离心20 min后取血清以酶联免疫吸附法测定TGF-α,试剂盒购自武汉伊莱瑞特生物科技股份有限公司,检测方法严格按照试剂盒操作说明执行。hs-CRP、Gas以放射免疫法由本院检验科检测。

3 结果
3.1 两组患者临床疗效比较 见表1。
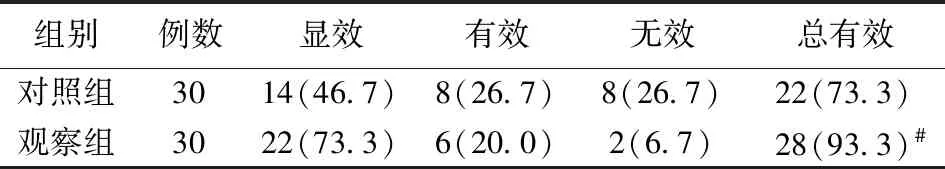
表1 两组患者临床疗效比较[例(%)]
3.2 两组患者治疗前后血清TGF-α、hs-CRP变化比较 见表2。
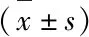
表2 两组患者治疗前后血清TGF-α、hs-CRP水平比较
3.3 两组患者治疗前后血清Gas变化比较 见表3。

表3 两组患者治疗前后血清Gas水平比较
4 讨论
PU是消化科常见疾病之一,其主要发病机制是胃、十二指肠黏膜的损伤和防御机制失衡所致。近年来研究就表明,PU的发展过程还与多种炎症、细胞因子密切相关,如治疗不及时,可出现严重的并发症,比如消化道出血、幽门梗阻、穿孔等,甚至出现癌变[5]。目前治疗PU方法主要是口服抑酸药物、胃黏膜保护剂、抗HP治疗、手术等,中医的优势是通过辨证论治强调个体化治疗,是治疗PU有效方法之一[6]。
消化性溃疡临床上以胃痛胃胀、反酸烧心、恶心呕吐、食欲不振为主要表现,根据其临床表现可归属于祖国医学的“胃脘痛”“胃疡”“嘈杂”等范畴。其病因病机主要是素体脾气虚弱,感受外邪、饮食不节、情志内伤等所致,正如明代医家龚延贤在《寿世保元》中所著:“胃脘痛者,多是纵恣口腹,喜好辛酸,恣饮热酒煎爆,复食寒凉生冷,朝伤暮损,自郁成疾痰,……,妨碍升降。故胃脘疼痛,吞酸嗳气、嘈杂恶心”李东垣《脾胃论》言:“治因忧气结,中脘腹皮底微痛,心下痞满,不思饮食,虽食不散,常有痞气”,指出了本病与饮食、情志密切相关。消化性溃疡中医认为病位在胃,但与脾、肝的功能失调密切有关,《素问 至真要大论》中提出:“民病胃脘当心而痛,……,饮食不下,舌本强,食则呕,冷泄,腹胀,……,病本于脾”,《原病式》云:“酸者,肝木之味也,由火胜金,金不能平木,则肝木自甚,故为酸也。”《医家心法》云:“凡为吞酸,尽属肝木,曲直作酸也。”指出了胃脘痛、腹胀、反酸等症与肝脾的相关性。岭南地区因气候湿热偏盛,人群普遍洗凉饮冷,因而消化性溃疡患者中脾虚者居多,脾虚基础上伴随肝气郁滞者亦常见。此类患者其病性为本虚标实,本虚表现为脾胃虚弱或虚寒,实则表现为肝郁气滞,或夹有痰湿、瘀血,对于此类患者,治疗上当以疏肝健脾为主,方剂选用柴芍六君汤加减。方中柴胡为君,取其辛行苦泄,疏肝郁、平肝热,明代《药品化义》中指出:“柴胡,性轻清,主升散,味微苦,主疏肝”;白芍养血敛阴,调肝血、疏肝气,与柴胡相配,一散一收,重在疏肝柔肝,敛阴和营;党参、白术、茯苓、甘草为四君子汤组成,重在健脾益气渗湿,补虚固本;法半夏性辛散温燥,入脾胃经,取其和胃降逆;陈皮性味辛温入脾胃经,善于理气,诸药合用,共奏疏肝健脾和胃之功,主治肝郁脾虚证。
相关研究表明,TGF-α可以反映PU的严重程度,PU恢复过程中需要产生大量TGF-α参与胃黏膜更新和修复,对PU愈合起到重要的作用[2]。PU的发展过程中由于胃粘膜的损伤,会释放多种炎症因子,hs-CRP与炎症反应密切相关[7]。Gas是由胃肠道黏膜G细胞分泌的胃肠道激素,促进胃酸分泌,PU患者由于炎症刺激,导致胃黏膜G细胞功能活跃,促进Gas释放[8]。本研究表明,观察组和对照组经治疗后,患者的TGF-α都明显升高, hs-CRP、Gas都显著降低,提示两组治疗方案都可通过抑制胃酸分泌,抑制炎症因子,清除溃疡及其周围组织的炎症,还可以促进黏膜的再生,加快溃疡愈合;观察组总有效率高于对照组,TGF-α升高程度,hs-CRP、Gas降低程度也明显优于对照组。
综上所述,柴芍六君子汤联合奥美拉唑治疗PU疗效切确,效果要优于单纯使用奥美拉唑,是治疗PU一种有效方法,值得临床推广及应用。

