不同娩方式对妊娠晚期B族链球菌感染孕妇及新生儿的影响*
陈星 舒艳子 张秀果
B 族链球菌(group B streptococcus,GBS)是一种机会致病菌,常寄生于生殖道,是导致孕妇在围生期发生感染的细菌之一[1-2]。在分娩过程中可导致胎膜早破、新生儿的感染及产妇产褥感染、绒毛膜羊膜炎等,影响产妇及新生儿健康[3-4]。临床上分娩方式分为经阴道分娩和剖宫产,临床上医师考虑经阴道分娩通过产道从阴道口将胎儿娩出,破膜后羊水流出会增加细菌逆行进入子宫内,增加感染率影响胎儿的健康,导致新生儿发生肺炎、脑膜炎等疾病[5-8]。剖宫产无须经过阴道分娩,较少直接接触细菌,两种不同的分娩方式对产妇及新生儿的影响值得研究。故为了比较剖宫产及顺产对母婴结局的影响来进行本次研究,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年4 月-2019 年10 月中本院收治的合并GBS 感染的产妇92 例为研究对象。纳入标准:(1)孕36 周检查发现GBS 感染的单胎孕妇[9];(2)沟通能力正常;(3)可以正常定期产检的孕妇。排除标准:(1)合并精神疾病及抑郁症;(2)精神极度紧张;(3)合并糖尿病;(4)有吸烟习惯;(5)曾发生过GBS 感染;(6)怀双胎的孕妇。按患者分娩时选择的分娩方式分为顺产组和剖宫产组,各46 例。根据破膜方式顺产组分为人工破膜组(n=24)和自然破膜组(n=22),根据分娩时间将顺产组分为长时组(n=21)和短时组(n=25)。本研究经医院伦理委员会批准,并且获得所有患者签署的知情同意书。
1.2 方法 对所有入院患者进行GBS 感染的危害的讲解,所有患者在入院时均行常规检查、检测产程,根据产程进展选择分娩方式,严格无菌操作。(1)顺产组:于孕妇临产或是胎膜早破时予以首选青霉素钠[生产厂家:哈药集团制药总厂,批准文号:国药准字H23021439,规格:按C16H17N2NaO4S计算0.48 g(80 万IU)],480 万IU 静脉滴注,再调整用药量至240 万IU/4 h 维持静脉滴注至分娩结束,若对青霉素过敏患者,换用盐酸克林霉素静脉滴注,首次剂量为900 mg,持续900 mg 每8 小时静脉滴注直至分娩结束。(2)剖宫产组:产妇入院时进行围产期GBS 感染的危害进行详细讲解,并且进行饮食及活动指导,疏解患者的紧张情绪。根据患者本人意愿进行抗生素预防治疗,方法同顺产组。在剖宫产术中注意解剖层次,把控出血量,手术时间超过4 h 必要时再次使用抗生素,缝合筋膜前更换手套,彻底止血缝合各层。人工破膜方式为宫口扩张3 cm 以上后,进行阴道清洁度检查,并且严格进行阴道消毒,在两次宫缩的间隙,将左手食指及中指伸入阴道内,右手持有齿钳钳夹,撕开破膜,然后用手指将破口扩大。总产程时长在8 h 以上为长时组,在8 h 以下为短时组[10]。
1.3 观察指标及评价标准 (1)两组新生儿疾病发生情况,包括新生儿肺炎、胆红素血症、窒息、脑膜炎及败血症。新生儿肺炎的判断标准:新生儿呼吸困难或浅快、鼻煽,肺部有湿啰音,胸部X线出现表现增粗性紊理[11-12]。窒息的判断标准:根据新生儿1 min Apgar 评分进行判定,共4 各条目,8~10 分表示新生儿正常无窒息;4~7 分表示轻度窒息;0~3 分表示重度窒息[13]。(2)两组产妇并发症情况,包括:绒毛膜羊膜炎、羊水粪染、产褥感染。(3)人工、自然破膜对产妇及新生儿结局的影响。(4)顺产分娩时间长短对产妇及新生儿结局的影响。
1.4 统计学处理 采用SPSS 22.0 软件对所得数据进行统计分析,计量资料以(±s)表示,组间比较采用独立样本t 检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 顺产组平均年龄(29.78±3.98)岁,平均孕周(39.20±1.33)周,胎膜早破20 例;剖宫产组平均年龄(30.01±3.85)岁,平均孕周(39.18±1.40)周,胎膜早破18例。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组新生儿疾病发生情况比较 两组新生儿疾病发生情况比较,差异无统计学意义(χ2=0.089,P=0.764)。见表1。

表1 两组新生儿疾病发生情况比较 例(%)
2.3 两组产妇并发症发生情况比较 剖宫产组产褥感染发生率高于顺产组(P<0.05);两组绒毛膜羊膜炎、羊水粪染发生率比较,差异均无统计学意义(P>0.05)。见表2。
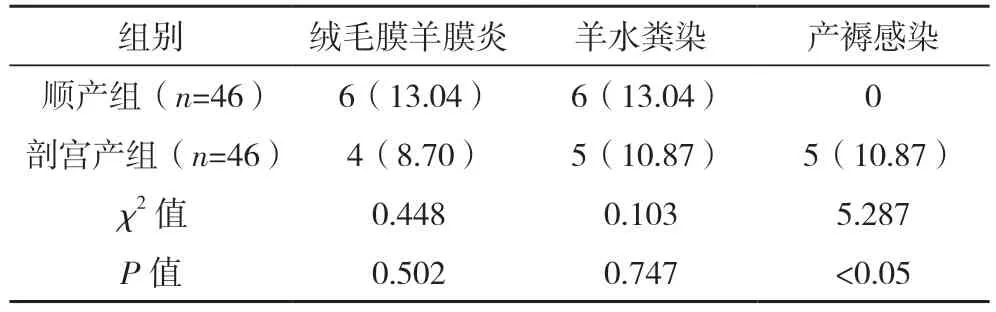
表2 两组产妇并发症发生情况比较 例(%)
2.4 顺产组人工破膜、自然破膜中新生儿及产妇并发症发生情况比较 人工破膜组与自然破膜组对新生儿及产妇并发症发生情况比较,差异均无统计学意义(P>0.05)。见表3。
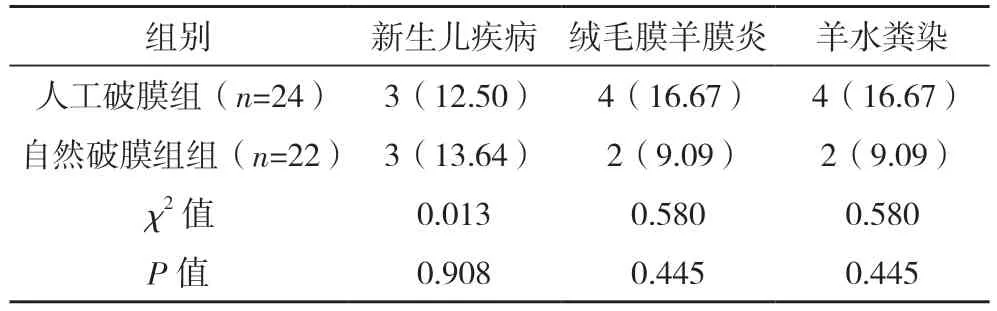
表3 顺产组人工破膜、自然破膜中新生儿及产妇并发症发生情况比较 例(%)
2.5 顺产组不同分娩时间中新生儿及产妇并发症发生情况比较 长时组与短时组新生儿疾病发生率比较,差异无统计学意义(P>0.05);长时组产妇绒毛膜羊膜炎、羊水粪染发生率均高于短时组(P<0.05)。见表4。
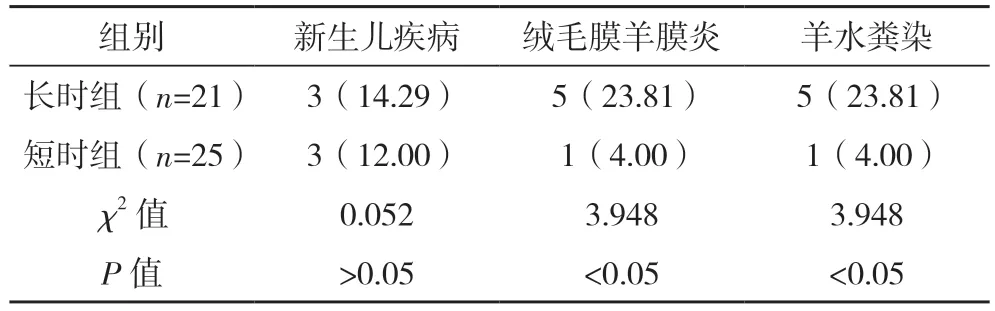
表4 顺产组不同分娩时间中新生儿及产妇并发症发生情况比较例(%)
3 讨论
女性生殖道寄居着很多微生物,平素微生物之间处于相对平衡状态,在患者免疫力降低及体内激素变化时可引起菌群结构的变化。在女性怀孕期间,由于激素的变化,会导致GBS 的感染率增加[14-16]。在经阴道分娩的过程中,胎膜可以逆行至子宫内,GBS 对绒毛膜具有极强的穿透及吸附力,容易导致产后绒毛膜羊膜炎,对产妇不利[16-17];并且在经阴道分娩的过程中,垂直传播容易导致胎儿直接接触GBS,导致新生儿发生疾病[18-20]。为了减少分娩过程中对产妇及新生儿的影响,采用剖宫产手术是否会对产妇及新生儿更加有利值得研究,故本次研究两种分娩方式对妊娠晚期GBS 感染孕妇并发症和新生儿的影响。
两种手术分娩方式通过不同路径将胎儿娩出,在本次研究中,两种分娩方式对新生儿疾病发生情况比较,差异无统计学意义(P>0.05),说明剖宫产与顺产对GBS 感染孕妇分娩出的新生儿影响不大。可能原因是,剖宫产通过避免新生儿经阴道与GBS接触,从而减少GBS 对新生儿的作用。经阴道分娩羊水流出时对产道GBS 具有冲刷作用,减少了产道GBS 的数量,新生儿通过产道时与GBS 接触较少,故两组新生儿疾病发生率比较差异不大。
在本次研究中,两组产妇均有绒毛膜羊膜炎、羊水粪染的发生,两组比较差异均无统计学意义(P>0.05);剖宫产组产褥感染高于对照组(P<0.05);说明剖宫产对GBS 感染孕妇会增加产褥感染的风险,在绒毛膜羊膜炎及羊水粪染方面两种分娩方式差别不大。可能是因为剖宫产未经阴道分娩,羊水通过腹部切口流出体外对阴道无冲刷作用,导致阴道GBS 仍多。在患者分娩后,机体免疫力下降,GBS通过阴道上行至宫腔,通过血液循环到达全身各处,引起产妇全身或局部感染,致使产褥期的感染增加。两种分娩方式均是羊水较胎儿先行离开体内,由于物理作用,减少了羊水逆流的风险,故两种分娩方式绒毛膜羊膜炎及羊水粪染发生的差异不大。
在本次研究中,顺产组行人工破膜及自然破膜对产妇并发症及新生儿的影响比较,差异均无统计学意义(P>0.05)。说明破膜方式对产妇及新生儿影响不大。可能原因是自然破膜是通过子宫的收缩使宫腔内压力增大,使胎膜破裂,人工破膜是利用物理的原理作用于胎膜,最终的结局均是胎膜破裂后,刺激子宫收缩,促进分娩,羊水流出,两种破膜方式从本质上差异并不明显,故对GBS 感染妊娠产妇并发症及新生儿影响不大。
胎儿娩出的总产程越长,胎儿及胎盘在母体内停留的时间越多。在本次研究中,长时组于短时组的新生儿疾病发生率比较,差异无统计学意义(P>0.05);长时组产妇绒毛膜羊膜炎发生率、羊水粪染发生率明显高于短时组(P<0.05);说明总产程时长对新生儿疾病发生的影响不大;总产程越长,产妇发生绒毛膜羊膜炎发生率、羊水粪染的发生率明显增高。可能原因是,总产程的延长,尤其是胎儿娩出后,胎盘还未娩出时,易使GBS 逆行经由血液进入体内。总产程延长,致使胎儿在母体内停留的时间延长,给GBS 逆行提供了时间及机会。GBS与绒毛膜羊膜的吸附性强,导致产妇发生绒毛膜羊膜炎及羊水粪染的发生。新生儿疾病发生与阴道GBS 相关,长时组与短时组阴道细菌的量差异不大,故引起新生儿发生疾病的差异不明显。
综上所述,妊娠晚期GBS 感染孕妇行剖宫产手术会增加产妇产褥感染的风险,不会增加新生儿疾病发生率;经阴道分娩破膜方式不会影响产妇及新生儿的结局;分娩产程越长,越易导致产妇发生绒毛膜羊膜炎与羊水粪染,不会增加新生儿疾病发生率。

