心电图联合不同心肌损伤标志物在疑似急性冠脉综合征患者快速诊断中的应用
蒋鲁生,蔡卫东
1山东省荣军总医院,济南 250013;2山东第一医科大学第一附属医院
胸痛系急诊胸痛中心常见就诊症状,约占内科就诊患者的15%[1]。多数胸痛由胸部疾病引起,包含物理、化学因素刺激胸部感觉纤维异常后产生的痛觉冲动传导[2]。致命性胸痛主要以急性冠脉综合征(ACS)常见,多以胸痛为首发症状,导致心力衰竭、心律失常,甚至猝死,是造成急诊患者死亡的关键原因[3]。一般仅ST段抬高型心肌梗死可通过心电图获得初步诊断,多数无法即刻确诊,需进一步筛查[4]。以往多建议对不能排除的高危胸痛患者急诊留观6~12 h,但最终仅有1/5左右的患者确诊为高危胸痛,其中大部分均为ACS,导致急诊科运转负担加重[5]。而促进疑似ACS高危胸痛患者快速诊断,安全排查高危胸痛对缓解胸痛中心就诊负担有积极的意义。早期指南建议在保留0~3 h超敏肌钙蛋白(hs-cTnI)的基础上新增0~1 h内hs-cTnI心肌标志物检测快速排除非ST段抬高型心肌梗死[6]。已证实hs-cTnI对心肌损伤有较高灵敏度,但较多疾病均可引起hs-cTnI上调,从采样到出检测结果至少需耗费1 h,且对无法排除观察的患者仍需长时间观察及重复测定,繁琐且存在局限[7]。最新报道发现,通过心肌肌钙蛋白(cTnI)、肌红蛋白(Mb)、肌酸激酶同工酶(CK-MB)、脑利钠肽(BNP)、D-二聚体(D-D)等5项标志物联合快速床旁诊断有助于加速急诊胸痛确诊时间,以上各参数联合诊断从床旁采血至出结果仅耗时15 min,满足急诊快速检验需求[8]。但对其与心电图联合识别指导疑似ACS胸痛患者危险分层的价值尚未完全明确。本研究现对急诊胸痛中心疑似ACS患者采用以上五项指标联合心电图进行危险分层,并与常规心电图联合hs-cTnI危险分层进行对照,以确定最佳快速诊断路径。
1 资料与方法
1.1 临床资料 采集2019年6—10月山东省荣军总医院急诊胸痛中心就诊的疑似ACS胸痛患者123例。入选标准:年龄≥18岁;就诊时主诉胸痛,包括前胸与侧胸疼痛;急诊诊治期间完成心电图、hs-cTnI及心肌相关五项标志物床旁检验;完成近3个月随访;临床资料完善。排除标准:中途退出;入院前已死亡;已确诊ST段抬高急性心肌梗死;新发左束传导阻滞;心律失常;明确为主动脉夹层、气胸或肺栓塞等其他高危胸痛;心包积液;严重肾衰竭;孕期或哺乳期女性;拒绝配合各项检查;临床资料不全。其中男66例、女57例,年龄18~78(53.75±12.08)岁;合并糖尿病20例,高脂血症51例,高血压57例;有吸烟史38例;既往有心绞痛史12例;冠脉造影狭窄超过50%史2例;脑卒中史4例,慢性阻塞性肺疾病史15例;伴劳力性心绞痛10例;入院心率(82.14±15.81)次/min;血压:(126.88±6.41)/(81.27±6.10)mmHg;呼吸频率(17.52±2.67)次/min。本研究经医院伦理委员会批准。患者或其家属签署知情同意书。
1.2 心肌损伤及相关标志物五项床旁快速筛查 患者入院0、2 h均采用床旁快速检测仪,于床旁完成采血,诊室内完成cTnI(正常值上限:0.4 ng/mL)、Mb(正常值上限:107 ng/mL)、BNP(正常值上限:100 pg/mL)、CK-MB(正常值上限:4.3 ng/mL)、D-D(正常值上限:600 ng/mL)筛查,采用双抗体夹心免疫荧光法测定,15 min内输出结果。
1.3 hs-cTnI检测及心电图筛查 患者入院0、6 h均采用床旁hs-cTnI快速检测平台,采血后采用化学发光酶联免疫分析法检测hs-cTnI水平(正常值上限:0.02 ng/mL)。患者入院后均进行床旁心电图筛查,记录初始心电图结果。
1.4 诊断路径危险分层 ①心电图+hs-cTnI+改良Goldman评分。依据心电图、改良Goldman评分(静息下新发胸痛;胸痛性质及既往心肌梗死相似;含服硝酸甘油15 min内胸痛无改善;胸痛持续超过1 h;胸痛频次较前次增加;收缩压<100 mmHg;伴急性呼吸困难;胸痛发生于血管重建6周内或心肌梗死后;每项均计1分,总分8分)及hs-cTnI评估。低危:心电图无缺血改变,改良Goldman总评分≤1分,hs-cTnI≤26.2 ng/L,满足以上条件可以离院;非低危:心电图呈缺血性改变,改良Goldman评分超过1分,hs-cTnI>26.2 ng/L,满足以上条件继续留院观察。②心电图+心肌损伤5项+改良Goldman评分。低危:心电图无缺血改变,改良Goldman评分≤1分,心肌损伤相关标志物5项正常,满足以上条件可以离院;非低危:心电图呈缺血改变,改良Goldman评分超过1分,心肌损伤相关指标5项内任一项异常,继续观察。以随访30 d急性心肌梗死发生结果作为金标准,评估不同诊断路径方法对急诊胸痛疑似ACS危险分层的价值。
1.5 近期随访 患者均完成30 d近期随访,统计急性心肌梗死发生情况。急性心肌梗死诊断心肌标志物升高超过,且至少伴以下一项症状改变:心肌缺血;新诊心电图缺血改变;心电图病理Q波形成;新诊心电图ST-T改变或左束支传导阻滞;冠脉造影证实动脉内血栓形成;影像学显示新诊局部室壁运动异常或心肌活性缺失。
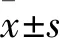
2 结果
2.1 患者急诊期间hs-cTnI及心肌标志物相关筛查结果 123例患者入院0 h hs-cTnI为(15.14±5.03)ng/mL、cTnI为(0.04±0.01)ng/mL、CK-MB为(0.96±0.25)ng/mL、Mb为(59.79±10.16)ng/mL、BNP为(41.87±6.93)pg/mL、D-D为(584.29±110.55)ng/mL;患者入院2 h cTnI为(0.07±0.02)ng/mL、CK-MB为(1.80±0.38)ng/mL、Mb为(87.73±12.78)ng/mL、BNP为(69.51±15.48)pg/mL、D-D为(758.20±133.52)ng/mL;患者入院6 h hs-cTnI为(19.94±5.85)ng/L。患者入院2 h心肌相关标志物筛查结果均较入院0 h上升(P均<0.05),患者入院6 h hs-cTnI高于入院0 h(P<0.05)。
2.2 不同分层方法对疑似ACS急诊胸痛患者分层的价值 心电图+hs-cTnI(0 h)+改良Goldman评分共筛查低危50例,非低危73例,随访30 d低危者中1例发生急性心肌梗死,非低危者中49例发生急性心肌梗死,分层灵敏度、特异度、准确率分别为67.12%、98.00%、79.67%,阳性预测值为98.00%,阴性预测值为67.12%;心电图+hs-cTnI(6 h)+改良Goldman评分共筛查低危69例,非低危54例,随访30 d低危者中1例发生急性心肌梗死,非低危者中49例发生急性心肌梗死,分层灵敏度、特异度、准确率分别为93.15%、98.00%、95.12%,阳性预测值为98.55%,阴性预测值为90.74%;心电图+心肌损伤5项(0 h)+改良Goldman评分共筛查低危67例,非低危56例,随访30 d低危者中2例发生急性心肌梗死,非低危者中48例发生急性心肌梗死,分层灵敏度、特异度、准确率分别为89.04%、96.00%、91.87%,阳性预测值为97.01%,阴性预测值为85.71%;心电图+心肌损伤5项(2h)+改良Goldman评分筛出低危71例,非低危52例,随访30 d低危者中2例发生急性心肌梗死,非低危者中48例发生急性心肌梗死,分层灵敏度、特异度、准确率分别为94.52%、96.00%、95.12%,阳性预测值为97.18%,阴性预测值为92.31%。
3 讨论
急诊胸痛由多病因所致,涉及多个器官,且不同病因引起胸痛预后存在明显差别,其中ACS、心包填塞、张力性气胸、主动脉夹层等所致胸痛多存在较大危害,若未及时诊疗,可能增加患者猝死风险[9]。心电图是胸痛中心用于常规筛查急性ST段心肌梗死的常用手段,但其对其他高危胸痛筛查价值有限,且无法明确胸痛诱因[10]。故急诊胸痛中心疑似ACS患者经过心电图初筛后需配合其他急诊检查,主要为心肌损伤标志物筛查。以上疑似ACS胸痛患者较大一部分皆为低危患者,在胸痛中心留观时间过长,可能造成医疗资源浪费,增加胸痛中心医疗负担,可能延误其他非低危胸痛患者诊治时机,造成不良后果[11]。国外调查发现,医院急诊科因胸痛就诊病例每年超过数百万,其中多数为非严重胸痛患者,且此类急诊患者医疗花费高,但仍有2%~10%的ACS患者漏诊[12,13]。目前对疑似ACS胸痛患者多依据心肌损伤标志物快速检验及胸痛评分系统综合筛查,以减少非必要抽血筛查及急诊留观时间,减少患者经济负担。常用评分系统以改良Goldman评分为主[14]。实验室快速筛查心肌损伤相关标志物则包括cTnI、hs-cTnI、Mb、CK-MB等。hs-cTnI作为心肌损伤标志物敏感性较高,有助于指导非ST段抬高型ACS急诊分诊[15]。但较多心肌损伤相关疾病均可引起hs-cTnI上调,虽有较高的灵敏度,但特异度有限,经hs-cTnI无法排查患者仍需进一步急诊观察[16]。相对而言,急诊胸痛中心开展床旁即时检验技术更利于加速急诊胸痛患者危险分层[17]。传统hs-cTnI检验虽灵敏度高,但检测时间长,至少需耗时1 h出结果,而利用即时检验技术筛查心肌损伤5项标志物可在15 min内输出结果,配合心电图及改良Goldman评分利于快速指导疑似ACS胸痛患者危险分层,有助于鉴别低危与非低危患者,减少非必要急诊留院观察时间[18]。
Moritz等[19]对胸痛中心疑似ACS患者采用心肌损伤标志物5项进行急诊加速危险分层,发现其鉴别低危胸痛灵敏度超过90%。有学者对心电图、hs-cTnI联合胸痛评分对疑似ACS患者危险分层,发现其区分低危胸痛灵敏度高达92%,但特异度不及50%[20]。但采用以上快速分层方法尽需采集单次血样,便捷高效。后续也有报道将0~1 h、6 h hs-cTnI检测纳入非ST抬高型ACS快速诊断流程,虽诊断灵敏度高,但耗时长,较多患者仍需急诊留观较长时间[21]。本研究患者入院时均完成心电图初步评估,并进行0 h、6 h hs-cTnI以及0、2 h心肌损伤标志物5项筛查,其中cTnI为心肌收缩调节关键蛋白,仅分布于心肌组织内,已证实为心肌梗死特异性标志物,可灵敏反映心肌损伤程度;CK-MB广泛分布于细胞胞质及线粒体内,心肌、骨骼肌内含量最多,对心肌损伤有较高的灵敏度,可在发病3~8 h内快速上升,约在30 h到达高峰[22]。Mb为分布于横纹肌的小分子携氧蛋白,正常人血清含量极低,心肌损伤后释放进入外周血循环,对急性心肌梗死较为灵敏,在损伤0.5~2 h内上升,12 h内达到高峰[23]。BNP由心肌细胞分泌及合成,在心室负荷上升及室壁张力改变后分泌增多,对诊断心衰有较高的灵敏度[24],同时可辅助ACS早期诊断[25]。Chapman等[26]发现,心肌损伤患者BNP上升较cTnI更为明显,且变化时间更早。D-D则为纤维蛋白降解产物,与体内高凝状态、纤溶亢进密切相关,近年来发现,对ACS患者D-D亦可作为辅助诊断手段,评估ACS灵敏度超过83%,特异度超过95%[27]。本研究选取以上心肌损伤相关标志物5项、配合胸痛改良Goldman评分及心电图初筛,发现疑似ACS急诊胸痛患者6 h hs-cTnI及2 h心肌损伤标志物5项均较入院0 h上升,提示心肌损伤标志物在患者入院2~6 h仍处于持续上升过程。而采用心电图+改良Goldman评分+hs-cTnI(0、6 h)筛查低危、非低危患者敏感分别为67.12%、93.15%;特异度分别为98.00%、98.00%,表明联合心电图+改良Goldman评分可提高疑似ACS胸痛患者风险筛查特异性,与近30 d随访结果符合度较高。但心电图+心肌损伤标志物5项(0、2 h)+改良Goldman评分危险分层灵敏度、特异度分别为89.04%、96.00%及94.52%、96.00%,整体效能略高于hs-cTnI联合心电图及评分,但6 h hs-cTnI与2 h心肌损伤标志物5项效能接近,表明hs-cTnI与心肌损伤相关标志物5项在胸痛中心疑似ACS危险分层中均有较高价值,但在快速诊断价值方面,以心电图+心肌损伤5项(0 h)+改良Goldman评分综合价值最高,可利用即时检验优势,床旁采血,操作简单,并在15 min内输出结果,快速筛出低危患者,减少急诊留观时间,避免医疗资源浪费,有助于促进低危胸痛患者早期离院。
不同快速诊断路径对疑似ACS急诊胸痛患者危险分层各有优缺点,心电图+hs-cTnI(0 h)+改良Goldman评分仅需单次采血即可筛查超过60%的低危胸痛患者,有助于减少患者急诊留观时间,但hs-cTnI出结果耗时长,患者最少需留观1 h,且整体效能不及采用床旁即时检验心肌损伤5项相关标志物的风险分层方法。为加速疑似ACS急诊胸痛患者危险分层,宜采用心电图+即时检验心肌损伤5项标志物+改良Goldman评分的方式,尽早促进低危患者早期安全离院,减少胸痛中心急诊医疗资源浪费。但本研究未探讨其他胸痛评分方式联合心肌损伤标志物用于疑似ACS胸痛患者风险评估的可行性,尚存在一定局限,后续需纳入不同胸痛评分进行比较,以指导急诊患者处理及诊治工作合理开展。

