阴道分娩产妇不同时间行盆底康复训练的护理效果观察
李慧

【摘 要】 目的:分析阴道分娩产妇不同时间行盆底康复训练的护理效果。方法:随机选择2018年7月至2019年7月本院门诊治疗的51例顺产后盆底功能受损产妇作为研究对象,并按照随机数字表法将其分为观察I组(产后第42天行盆底康复训练护理)、观察II组(产后第3月行盆底康复训练护理)及观察III组(产后第6月行盆底康复训练护理),每组各17例。观察盆底肌力、不良症状发生情况,以此评估护理效果。结果:观察I组的盆底肌力正常率显著高于观察II组及观察III组,P<0.05;观察I组的不良症状发生率显著低于观察II组及观察III组,P<0.05。结论:在产后第42天行盆底康复训练护理具有最佳的临床效果。
【关键词】
阴道分娩;盆底功能障碍;盆底康复训练;护理效果;不同时间;盆底肌力
产后盆底功能受损是阴道分娩产妇较为常见的一种临床症状,其主要是由于产妇在分娩时盆底肌肉及神经过度伸张所致,临床表现主要为女性性功能障碍、漏尿及压力性尿失禁等,严重影响患者的生活质量与心理健康[1]。因此,给予阴道分娩产妇产后进行盆底康复训练护理至关重要。有学者认为[2]盆底功能训练能够刺激盆底肌肉的自主收缩,提高肌力,促进盆底结构功能的恢复,有利于产妇的产后恢复。但有研究指出,不同时间行盆底康复训练护理所取得的效果存在一定差异,但相关时间未给出严格标准。鉴于此,文本将2018年7月至2019年7月本院门诊治疗的51例顺产后盆底功能受损产妇纳入研究,将产后第42天(17例)、产后第3月(17例)、产后第6月(17例)这3个时间点进行盆底康复训练护理作对比,观察盆底肌力、不良症状发生情况,以明确最佳的盆底康复训练时间,总结如下。
1 资料与方法
1.1 一般资料
将2018年7月至2019年7月本院门诊治疗的51例顺产后盆底功能受损产妇作为研究对象,并按照随机数字表法将其分为观察Ⅰ组(产后第42天行盆底康复训练护理)、观察Ⅱ组(产后第3月行盆底康复训练护理)及观察Ⅲ组(产后第6月行盆底康复训练护理),每组各17例。观察Ⅰ组:年龄30~55岁,平均年龄(35.42±1.66)岁;孕周37~41周,平均孕周(38.13±1.02)周。观察Ⅱ组:年龄31~55岁,平均年龄(35.12±1.72)岁;孕周37~42周,平均孕周(38.19±1.05)周。观察Ⅲ组:年龄30~54岁,平均年龄(35.61±1.36)岁;孕周37~41周,平均孕周(38.15±1.04)周。三组上述资料基本一致(P>0.05)。
纳入标准:单胎、足月经阴道分娩;无妊娠合并症;均未使用产钳、胎头吸引器助产;无其他盆腔疾病;知情同意本研究。
排除标准:合并神经肌肉疾病;引产、急产或早产;精神障碍,无法配合研究。
1.2 方法
三组均进行相同的盆底康复训练护理,观察Ⅰ组从产后第42天开始,观察Ⅱ组从产后第3月开始,观察Ⅲ组从产后第6月开始。
1.2.1 Kegel训练 护理人员指导患者进行缩紧肛门的训练动作,缩紧时间应>3s/次,持续进行训练15~30min,并逐漸增长训练时间,训练以2~3次/d为宜,连续训练6~8周。另外,在进行运动的过程中可将手放置于腹部,保持运动全程呼吸自然及身体放松,若在运动时出现腹部肌肉收缩情况,则表明肌肉运动有误。
1.2.2 电刺激康复 嘱咐患者将膀胱排空,取平卧位,屈曲双腿并分开,在患者阴道内置入肌电位探头,采取不同强度的电刺激进行康复治疗,同时利用生物反馈以促进其恢复盆底肌力,时间以30min/次为宜,2次/7d,进行10~15次。
1.2.3 盆底康复器(阴道哑铃) 根据患者的具体病情选择对应的康复器,训练需从最大直径或最轻球囊开始,若患者维持时间>10min,且在跑步、大笑及咳嗽时均未脱出,则可渐渐更换直径较小的球囊或增加球囊重量。
1.3 观察项目
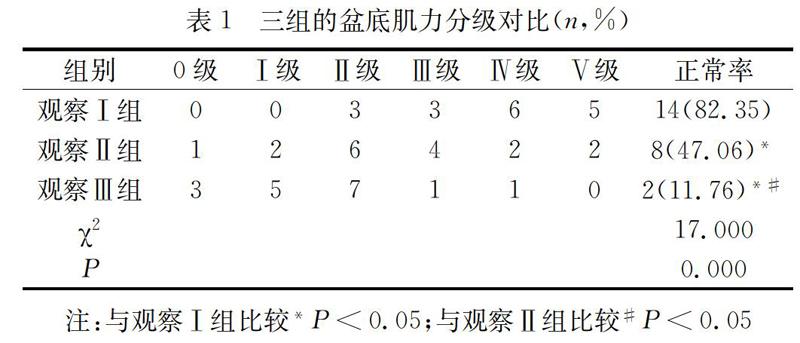
对比三组的盆底肌力分级,评定标准[3]:采用盆底肌力测试进行评定,共有6级,其中0级为无收缩(收缩次数为0次、维持收缩时间为0S);Ⅰ级:仅纤维颤动且收缩次数为1次、维持收缩时间为1s;Ⅱ级:收缩不完全且收缩次数为2次、维持收缩时间为2s;Ⅲ级:收缩完全、无抗力且收缩次数为3次、维持收缩时间为3s;Ⅳ级:收缩完全、有一定抗力且收缩次数为4次、维持收缩时间为4s;Ⅴ级:收缩完全、存在持续抗力且收缩次数为5次、维持收缩时间>5s。注:Ⅲ级以上为正常。对比三组不良症状发生率。观察阴道收缩压。
1.4 统计学处理
采用SPSS 19.0统计软件对数据进行分析处理,计数资料以百分比表示,采用χ2检验;计量资料采用t检验,以(±s)表示;多组间对比采用方差分析,以F值检验。以P<0.05表示差异具有统计学意义。
2 结果
2.1 对比三组的盆底肌力分级
观察Ⅰ组的盆底肌力正常率显著高于观察Ⅱ组及观察Ⅲ组,P<0.05。见表1。
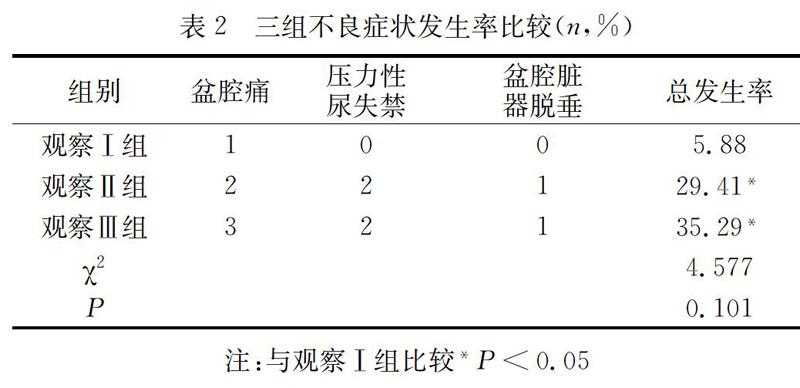
2.2 对比三组的不良症状发生率
观察Ⅰ组的不良症状发生率显著低于观察Ⅱ组及观察Ⅲ组,P<0.05。见表2。
2.3 对比三组的阴道收缩压
观察Ⅰ组的阴道收缩压显著高于观察Ⅱ组及观察Ⅲ组,P<0.05。见表3。
3 讨论
盆底是由韧带与肌肉将直肠肛门、阴道子宫及膀胱尿道联系组成,其属于同受一个神经系统控制的功能整体,而在产后产妇极易出现盆底功能受损情况,这与盆腔结构功能受损、腹压长期增加、产后过早进行体力活动、阴道分娩损伤及妊娠等因素相关,其中分娩与妊娠是主要因素[4]。Kegel训练法主要通过患者自主收缩会阴及肛门肌肉,促进局部血液循环,采取机械性锻炼从而提高肌肉收缩力;电刺激法主要通过特定的电流参数刺激盆底神经或器官,在提高盆底神经兴奋性的同时增强肌肉的收缩力,减轻患者的临床症状,促进其膀胱/尿道功能及盆底功能的恢复;通过盆底康复器能够有意识地控制盆底肌肉,学会收缩/放松肌肉,掌握正确的盆底肌肉收缩方法,提高盆底肌肉功能[5-6]。
但目前关于产后盆底训练的具体时间尚未作出明确指示。有相关研究表明[7]:产后42d是最佳进行盆底康复训练的时间,在此时间正确的进行盆底康复训练可有效提高患者的盆底肌力,并促进其快速康复。本文研究发现:观察Ⅰ组的盆底肌力正常率显著高于观察Ⅱ组及观察Ⅲ组,P<0.05,提示产后第42天行盆底康复训练护理具有最佳的护理效果,与上文所述基本一致。这是由于在产后的第42天是机体机能最薄弱的时间段,也是患者康复的黄金时期。产后第42天行盆底康复训练护理可通过Kegel训练与阴道哑铃训练明显增强患者的盆底肌力;电刺激可有效恢复盆底肌肉对刺激所产生的兴奋性,且可使患者被动收缩腹部肌肉与盆底肌肉,从而达到锻炼盆底肌力的目的,最终增强盆底肌肉的收缩强度。本文研究亦发现:观察Ⅰ组的不良症状发生率显著低于观察Ⅱ组及观察Ⅲ组,P<0.05,说明在产后第42天行盆底康复训练护理可确定最佳效果。王芙蓉的研究结果显示产后第42天行盆底康复训练阴道收缩压最高[8],与本研究结果一致,进一步证实产后第42天进行盆底康复训练能够取得较好的护理效果。
综上所述,产后第42天行盆底康复训练护理可有效改善甚至完全恢复患者的盆底肌力,是一个最佳的行盆底康复训练护理的时间。
参考文献
[1] 王慧丽,李小红,翁佳丽.阴道分娩产妇不同时间行盆底康复训练的效果评价[J].护士进修杂志,2017,32(07):643-645.
[2] 陳小宁,张淑清,卢文琼.盆底康复训练对不同分娩方式产后盆底功能障碍的防治作用[J].安徽医学,2015,36(02):160-163.
[3] 阿斯叶·阿布拉,米娜瓦尔·阿布力孜.不同分娩方式结合产后电刺激对盆底功能及盆底肌康复效果的影响[J].河北医学,2017,23(08):1268-1272.
[4] 赖海燕,管晶.产后盆底康复护理策略对阴道分娩产妇盆底功能障碍的影响[J].川北医学院学报,2019,34(01):145-147.
[5] 程芳,杨云洁,罗亚,等.不同盆底肌功能康复训练方法对产后盆底肌功能降低初产妇的恢复作用[J].中华妇幼临床医学杂志(电子版),2019,15(03):334-342.
[6] 张娜,李红,门月玲,等.1162例孕妇产后盆底功能障碍的发生率、影响因素及康复训练效果分析[J].中国妇幼保健,2018,33(07):1469-1472.
[7] 李军莉,张亚红,孙欣.产后盆底肌综合康复治疗对盆底神经肌电生理及盆底肌功能康复分析[J].贵州医药,2019,43(05):738-739.
[8] 王芙蓉.不同时间行盆底康复训练在阴道分娩产妇中的应用效果比较[J].黑龙江医药,2019,32(06):1420-1422.

