凶险性前置胎盘患者子宫切除的相关因素研究
谭丽华
【摘 要】 目的:研究凶险性前置胎盘(PPP)患者子宫切除的相关因素。方法:回顾分析本院2018年1月至2019年1月收治的86例PPP行手术患者,有37例患者行子宫切除,49例患者子宫保留。对86例患者一般资料进行收集,分析PPP行子宫切除因素。其中包括剖宫产次数、合并慢性疾病、孕周等相关因素。结果:86例患者均行手术,依据手术记录发现有37例(43.02%)患者实行子宫切除术,49例(56.98%)患者成功保留子宫;子宫切除与年龄、有无HDP、有无GDM无关(P>0.05);与剖宫产次数、术前介入干预、胎盘因素、有无保胎史有关(P<0.05)。结论:影响子宫切除因素较多,胎盘植入较为严重的PPP患者决定行子宫切除术前要充分考虑患者一般情况,做好充足准备,避免发生意外,对医疗条件较好的医院要积极推行术前介入干预,以此降低PPP患者子宫切除风险,提高安全性。
【关键词】 子宫切除;剖宫产;子宫保留;凶险性前置胎盘;影响因素
Related factors of hysterectomy in patients with pernicious placenta previa
Tan Lihua
Weifang maternal and child health care hospital, Weifang, Shandong 261021
[Abstract] Objective:To study the related factors of hysterectomy in patients with pernicious placenta previa(PPP). Methods: A retrospective analysis of 86 cases of PPP patients in our hospital from January 2018 to January 2019,37 cases of patients underwent hysterectomy,49 cases of patients with uterine preservation.The general data of 86 patients were collected and the factors of PPP hysterectomy were analyzed.These factors include the frequency of cesarean section,chronic diseases,gestational weeks and other related factors. Results: 86 patients were operated,according to the operation records,37 cases(43.02%)were hysterectomy,49 cases(46.98%)were successfully retained uterus;hysterectomy was not related to age,HDP,GDM(P>0.05);it was related to the number of cesarean section,preoperative intervention,placental factors,and history of fetal protection(P<0.05). Conclusion: There are many factorsaffecting hysterectomy,and the patients with severe placenta accreta should fully consider the general situation of patients before hysterectomy,make adequate preparations to avoid accidents,and actively implement the intervention before operation in hospitals with better medical conditions,so as to reduce the risk of hysterectomy in PPP patients and improve the safety.
[Key words]Hysterectomy; Cesarean section; Uterine retention; Pernicious placenta previa; Influencing factors
1993年Chattopadhyay等研究提出兇险性前置胎盘(pernicious placenta previa,PPP),PPP主要是指伴有剖宫产史的患者,在这次妊娠其胎盘附着于剖宫产瘢痕处且其前置胎盘,常会同时伴有胎盘植入[1]。难以控制的产科出血、子宫损伤等均是PPP患者可能会发生的临床表现,手术过程失血量多可能会引发弥散性血管内凝血(DIC)以及多脏器功能障碍综合征(MODS),甚至会直接导致患者死亡,是目前产科子宫切除的重要因素之一。因此对PPP实行早诊断能够为治疗PPP患者提供充分的准备时间,常见诊断PPP方式有超声以及核磁共振(MRI)。如何利用已知危险因素去判断子宫切除风险,是目前临床医学专家研究的重点内容。故本文回顾分析就2018年1月至2019年1月于本院收治的86例PPP行手术患者,研究子宫切除相关影响因素,阐述如下。
1 资料与方法
1.1 一般资料
回顾分析于本院2018年1月至2019年1月收治的86例PPP行手术患者病例资料,资料收集来源医生、护士等。86例患者年龄在27~38岁,平均为(32.52±3.69)岁;孕周为36~40周,平均为(37.15±0.54)周;新生儿出生体质量为2536~3100g,平均为(2751.87±126.95)g。纳入标准[2]:1)所有患者均与医院签订知情同意书;2)经MRI以及超声诊断为PPP患者,并择期行剖宫产手术;3)均为单胎妊娠患者;4)本研究经本院伦理委员会同意。排除标准:1)资料收集不全;2)分娩前已有阴道大量出血行急诊剖宫产手术终止妊娠;3)患有肾、肝等其他器官功能障碍患者。
1.2 方法
回顾分析患者病例,采纳收集医生以及护理人员所掌握资料。了解PPP患者子宫切除相关因素是否与年龄、术前介入干预、剖宫产次数、有无妊娠期高血压疾病、有无妊娠期糖尿病、胎盘因素、有无保胎史有关。
1.3 观察指标
总结、分析所有患者子宫切除因素[3]。
1.4 统计学处理
本文研究中选择SPSS 20.0系统计算数据,其中(±s)表达计量数据,选择t检验,而百分比表达计数数据,选择χ2检验,P<0.05为两组数据存在统计学差异。
2 结果
2.1 手术结果
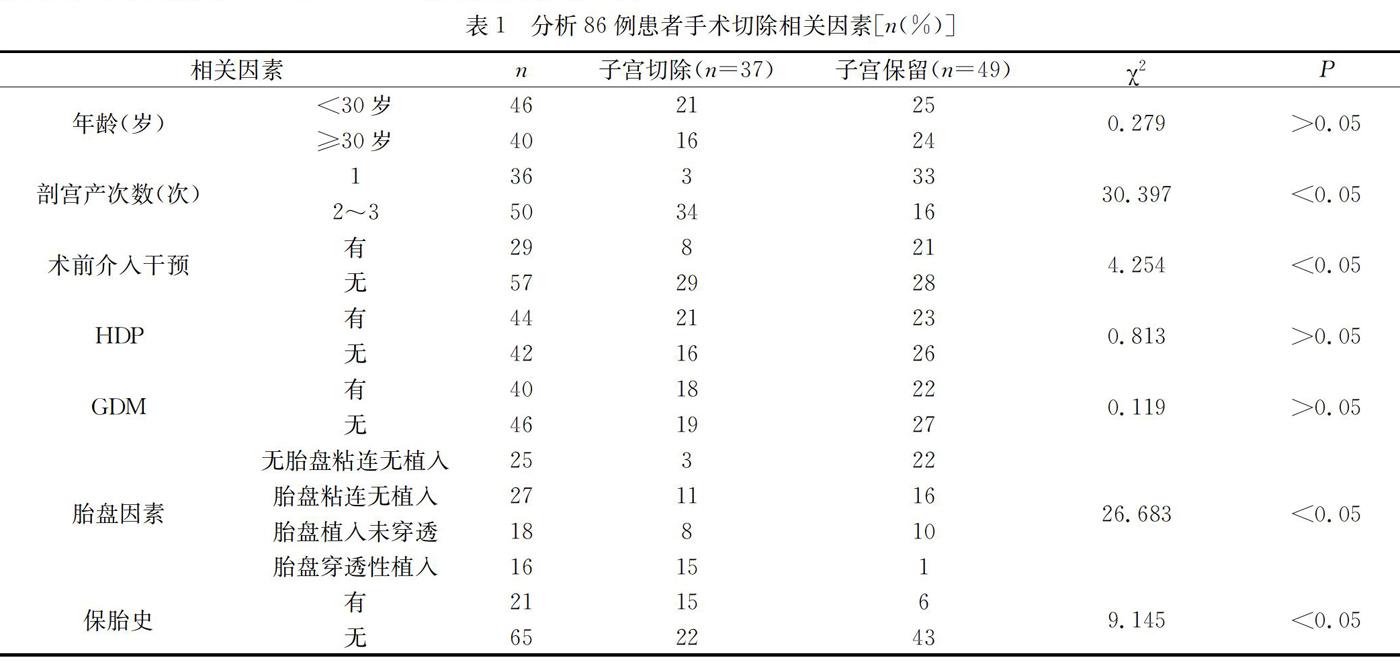
86例患者均行手术,依据手术记录发现有37例(43.02%)患者实行子宫切除术,49例(56.98%)患者成功保留子宫。
2.2 对86例患者子宫切除相关因素进行分析
子宫切除与年龄、有无HDP、有无GDM无关(P>0.05);与剖宫产次数、术前介入干预、胎盘因素、有无保胎史有关(P<0.05)。见表1。
3 讨论
PPP患者产前出血较为多见,但患有完全性胎盘植入患者临床表现以及体征在分娩前比较少见。故PPP可以依据患者妊娠中、晚期出现无显著诱因、无痛性阴道流血以及胎位异常等进行初步诊断。PPP是引发产后严重出血的主要因素,而严重的产后出血是导致子宫切除的直接因素,PPP产后出血表现为局部出血广泛大量渗血,最终无法控制需行子宫切除术[4]。
多项研究表明,PPP与产后出血以及子宫切除之间有密切相关的联系,PPP患者子宫切除的影响因素就更為繁杂,多种因素之间存有伴生关系,对于PPP患者行子宫切除,可能与年龄、孕周、新生儿出生体质量、有无保胎史、胎盘因素等因素均有关联[5]。本文结果显示,86例患者均行手术,依据手术记录发现有37例(43.02%)患者实行子宫切除术,49例(56.98%)患者成功保留子宫;子宫切除与年龄、有无HDP、有无GDM无关联(P>0.05);与剖宫产次数、术前介入干预、胎盘因素、有无保胎史有关(P<0.05)。由此得出,剖宫产次数较多、有保胎史、胎盘粘连、植入加重,尤其是行剖宫产≥2次的患者,均可导致术中出现大出血,对患者生命安全造成严重威胁,因此在术前要向患者进行健康教育,向其介绍手术风险以及术中注意事项,且要做好术中大量出血、子宫切除以及新生儿抢救的应急预案,以提升手术安全性;术前介入干预可分为髂总动脉、腹主动脉与髂内动脉球囊封堵术,临床最常使用的是髂内动脉球囊封堵术,且具有良好的治疗效果。给予患者术前介入干预能有效降低子宫切除率以及术中出血量,确保手术安全。
综上所述,影响子宫切除术的因素较多,在对患者实行手术之前要充分了解其一般情况,并制定相应的干预措施,进而提升手术安全性,确保患者预后,对医患双方均具有重要意义。但本文研究还存有不足之处,例如样本数量较少,评价缺乏客观性指标等,故此在今后研究中可进一步加大样本数量、引用更具有说服力的指标等,深入研究PPP患者子宫切除的影响因素,并针对这些因素采取相应的干预措施。
参考文献
[1] 鲁景元,顾建平,郑明俭,等.凶险性前置胎盘子宫切除相关因素分析[J].实用妇产科杂志,2018,34(09):690-694.
[2] 曾雯琼,徐金霞.凶险性前置胎盘相关原因分析及介入治疗应用效果分析[J].中国性科学,2018,27(08):113-115.
[3] 李春梅,贾红梅,李幼飞,等.双侧子宫动脉栓塞治疗凶险性前置胎盘产后出血疗效观察[J].重庆医学,2019,48(17):2971-2974.
[4] 李明,杜菲,滕银成,等.凶险性前置胎盘的妊娠结局及其与产后出血的高危因素分析[J].实用妇产科杂志,2017,33(10):755-759.
[5] 潘春红,吴玉花,韦玉岚,等.143例凶险型前置胎盘发病的影响因素及围生期结局分析[J].重庆医学,2017,46(17):2377-2380.

