抗肺纤合剂辅助治疗特发性肺间质纤维化的疗效观察
范林建,丁光辉,马洪方,赵立祥
(阜阳市妇女儿童医院呼吸内科,阜阳 236000)
特发性肺间质纤维化(IPF)是最常见的间质性肺病,是弥漫性肺间质炎性疾病,预后不良,其特征为发病隐匿和存活率低[1]。病理表现为慢性炎症反应和肺间质纤维的过度沉积。临床表现是日渐加重的活动性呼吸困难,通常伴有干咳,患者最终因呼吸衰竭而死亡[2]。尽管在美国,欧洲和亚洲发表的专家共识给出了诊断标准和治疗意见,但仍在探索能够有效缓解IPF患者症状和进展的治疗措施。主要的治疗药物是激素,
虽然有一定的疗效,但也有很多不良反应。研究表明,抗肺纤合剂具有抑制血管生成的作用,可用于IPF 治疗[3];抗氧化剂N-乙酰半胱氨酸已广泛应用于临床,可显着延缓IPF 肺功能的进行性恶化。但尚未有研究直接探讨将抗肺纤合剂和N-乙酰半胱氨酸二者联合使用对IPF 患者的疗效作用。本次研究选取我院2017年以来收治的IPF 患者60 例来观察抗肺纤合剂联合N-乙酰半胱氨酸对特发性肺间质纤维化(IPF)患者的疗效。
1 资料与方法
1.1 一般资料选取我院(2017 年1 月~2019 年1 月)收治的IPF 患者60 例,采用随机数字法分为2 组。对照组30 例,男17 例,女13 例;年龄40~75 岁,平均(61.55±9.78)岁;病程6 个月~8 年,平均(3.63±1.02)年。观察组30 例,男16 例,女14 例;年龄40~75 岁,平均(62.05±9.67)岁;病程6 个月~8 年,平均(3.58±1.11)年。纳入标准:(1)符合《特发性肺纤维化诊断和治疗中国专家共识(2016 年)》中相关诊断标准;(2)近3个月未参加其他临床试验者;(3)患者及家属签署知情同意书,本研究符合2013 年修订的《赫尔辛基宣言》的要求。排除标准:(1)合并严重肝肾功能损害、结缔组织病、精神疾病及恶性肿瘤者;(2)其他已知原因的间质性肺炎;(3)合并心脑血管原发性疾病者;(4)已知对试验用药物成分过敏者。2 组IPF 患者一般资料比较,不具有统计学意义(P>0.05)。
1.2 方法对照组口服 N-乙酰半胱氨酸片(上海李氏化学科技有限公司)(每次600 mg,一天三次),观察组在口服等剂量 N-乙酰半胱氨酸片的基础上,联合抗肺纤合剂,组成是:黄芪15g、太子参18g、炒白术12g、茯苓15g、地龙15g、丹参30g、川芎10g、白花蛇舌草30g、浙贝母(大贝母)15g、益母草15g、黄芩15g、夏枯草15g、郁金15g。每日1 剂,煎服 每剂加水500mL,煎取200mL,两煎混合,早晚温服,连续治疗3 个月。
1.3 检测方法在治疗前后测量氧分压(PO2),肺功能,血清HA,症状自我评估和不良反应。在平静和非氧气状态下观察肺总量(TLC)、肺活量(VC)、第一秒用力呼气量(FEV1)、用力肺活量(FVC)、第一秒用力呼气量占用力肺活量的百分比(FEV1/FVC)、一氧化碳弥散量(DLCO)。治疗前后,患者早晨静脉滴注5mL 静脉血,高速离心提取血清。将血清储存在-20℃的冰箱中。通过酶联免疫吸附试验测定HIF-1α,PDGF,ES,VCAM-1 和CTGF。
对比治疗前后肺功能各项指标检测结果。与治疗前相比没有显着变化得分为0 分;略好于治疗前记1分;症状改善记为2 分;症状明显改善或消失为3 分;症状略加重- 1 分;症状加重-2 分;症状明显加重或出现呼吸困难记-3 分。不良反应主要观察是否有出血,肝肾功能异常。
1.4 肺部HRCT 评分标准采用国际上通用的量化高分辨率CT(HRCT)进行评分,包括网格状影、磨玻璃状影、斑片状模糊影、小片状模糊影、蜂窝影进行判断,并依据评分对象在所选择层面占面积的百分比表示[5]。
1.5 统计学方法采用SPSS 19.0 处理,肺功能指标、肺部HRCT 评分等计量指标采用mean±SD 描述,P<0.05 则具有统计学意义[2]。
2 结果
2.1 2 组患者肺功能指标比较2 组治疗前FVC%、MVV%、DLCO/VA%水平组间比较,差异不具有统计学意义(P>0.05)。观察组治疗后FVC%、MVV%、DLCO/VA%水平高于对照组(P<0.05),见表1。
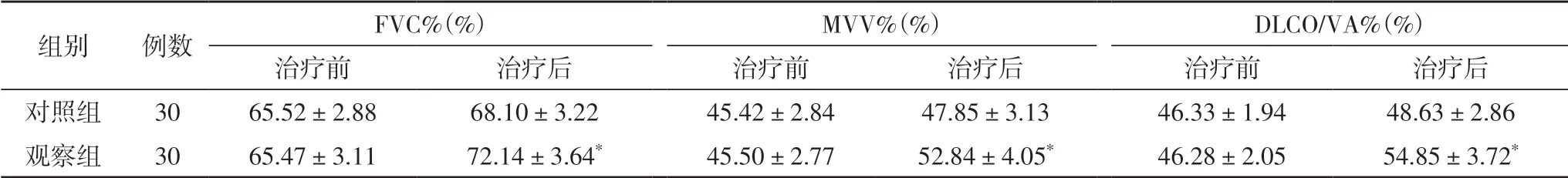
表1 2组患者肺功能指标比较
2.2 2 组患者肺部HRCT 评分比较2 组治疗前肺部HRCT 评分组间比较,差异不具有统计学意义(P>0.05)。观察组治疗后肺部HRCT 评分(9.48±2.71)分低于对照组(13.25±3.65)分,差异具有统计学意义(P<0.05)见表2。
2.3 2 组患者HIF-1α、PDGF、ES、VCAM-1、CTGF 水平比较2 组治疗前HIF-1α、PDGF、ES、VCAM-1、CTGF 水平组间比较,差异不具有统计学意义(P>0.05)。观察组治疗后ES 水平高于对照组,HIF-1α、PDGF、VCAM-1、CTGF 水平低于对照组(P<0.05) 见表3。

表2 2组患者肺部HRCT评分比较

表3 2组患者HIF-1α、PDGF、ES、VCAM-1、CTGF水平比较

续表3
3 讨论
特发性肺纤维化(IPF)的临床症状是呼吸困难,呼吸短促和咳嗽。正气不足,特别是肺和肾虚,是决定疾病发生,发展和变化的主要因素[7]。中医上讲,邪气痹阻于肺,肺失宣降,肾失摄纳,气机不畅;病久入络,瘀血阻滞,痰湿凝聚,正邪交争,缠绵难愈[10]。抗肺纤合剂是基于肺肾不足和肺痰阻塞的临床经验总结出的补充肺肾,促进血液循环和祛瘀的方法,药物各成分相关。
IPF 发病隐匿,由多种因素引起,包括灰尘和石棉纤维等环境因素,细菌,病毒和衣原体等生物因素,以及药物和放射疗法等化学因素[12]。发病机制尚不清楚,没有具体的治疗方法,目前所用的方法有糖皮质激素治疗,免疫抑制治疗,抗凝治疗,抗氧化治疗和干扰素治疗等。治疗尚未达到预期效果。最有效的治疗方法是肺移植。然而肺移植不仅手术风险高,而且价格昂贵且具有很大的不良反应[9]。临床治疗中选择的大多数药物都很弱,不推荐使用。在许多但已有研究发现N-乙酰半胱氨酸对IPF 有一定的疗效,不良反应小,价格低。N-乙酰半胱氨酸是含有半胱氨酸结构的硫醇化合物。进入体内后,乙酰基转化为半胱氨酸,通过减少氧化物的形成和提高抗氧化剂水平起到抗氧化剂的作用,稳定细胞膜的结构[11]。临床上还具有稀释痰液的作用,促进患者痰液的排出,已成为IPF 最常用的治疗药物之一。
肺纤维化与肺血管生成密切相关。在正常条件下,血管生成促进因子和抑制剂处于动态平衡,而肺纤维化患者具有升高的促进因子,抑制因子减少,不平衡因素,导致血管增生和肺部异常,形成纤维化[4],因此血管生成因子的调节可以延迟肺纤维化的进展。PDGF和HIF-1α是血管生成促进因子,其水平越高,血管增殖越活跃,PDGF 和ES 是抑制剂,可抑制血管增殖[10]。从研究结果来看,两组治疗前用力肺活量(FVC%)、最大分钟通气量(MVV%)、比弥散量(DLCO/VA%)水平组间进行比较,没有显著差异。治疗后抗肺纤合剂联合N-乙酰半胱氨酸治疗组FVC%、MVV%、DLCO/VA%水平明显高于N-乙酰半胱氨酸治疗组,说明肺功能很大程度得到改善;两组患者肺部HRCT 评分进行比较,治疗前肺部高分辨率CT(HRCT)评分差异不具有统计学意义,治疗后抗肺纤合剂联合N-乙酰半胱氨酸治疗组肺部HRCT 评分明显低于N-乙酰半胱氨酸组;两组缺氧诱发因子-1α(HIF-1α)、血小板衍生生长因子(PDGF)、内皮抑素(ES)、血管细胞黏附分子(VCAM-1)、结缔组织生长因子(CTGF)水平组间进行比较,治疗前差异不具有统计学意义,治疗后抗肺纤合剂联合N-乙酰半胱氨酸治疗组ES 水平高于对照组,HIF-1α、PDGF、VCAM-1、CTGF 水平明显低于N-乙酰半胱氨酸组。说明两种药物联合可以增加抑制因子,降低促进因子,使二者达到平衡的效率更高,效果更好,达到治疗的目的。
综上所述,抗肺纤合剂联合N-乙酰半胱氨酸治疗IPF 可改善患者血氧饱和度、肺功能及临床症状,抑制血管新生,减轻影像改变,且安全性高。

