距下关节运动控制训练对髌骨外侧高压综合征患者膝关节功能的影响
蒋学永,许光旭,孟殿怀,刘守国,曹 蓉,郑棋华,鲁 俊
(1.南京医科大学第一附属医院康复医学中心,南京 210029;2.南京市西岗社区卫生服务中心康复科,南京 210012)
髌骨外侧高压综合征(excessive lateral pressure syndrome,ELPS)又称髌骨外侧挤压综合征,是髌骨长期向外侧倾斜移位导致外侧髌股关节面压力增高和髌骨内外侧软组织应力不平衡,这会导致咯吱声、膝关节外侧室疼痛、滑膜刺激和关节积液[1-2]。因此,这些症状可能导致股骨外侧髁和关节髌骨表面的关节面过早磨损[3]。由于ELPS 病因、疼痛发生机制的复杂性和多样性,治疗不当会进展为膝关节骨性关节炎,导致膝关节残障[3],目前国内外的ELPS 康复治疗方法主要以限制活动、股四头肌力量训练为主[4-5],仍然缺乏比较理想的康复治疗方法。Tiberio[6]提出一个理论模型,认为距下关节过度旋前,会引起同侧下肢髌骨外侧移位,有可能是ELPS 的发病机制。根据其提出的理论模型,我们设计了一套针对ELPS 患者的运动训练方法,应用于临床实践,疗效较为理想。现报道如下。
1 资料与方法
1.1 一般资料选取2016 年1 月~2019 年11 月在江苏省人民医院康复中心、南京市栖霞区医院、南京市栖霞区西岗社区卫生服务中心门诊收治的髌骨外侧高压综合征患者筛选43 例,采用随机数字表法将上述患者随机分为实验组和对照组,其中试验组22 例,对照组21 例。
1.2 病例选择标准
1.2.1 ELPS 诊断标准[7]①持续性的膝关节前侧疼痛、髌股关节受力时疼痛加重;②查体:髌股外侧缘或外侧支持带有局限性压痛点,髌骨研磨试验阳性,髌骨推移试验阳性;③影像学检查:X 线轴位片、CT 或MRI出现髌骨向外侧倾斜以及外侧髌股关节间隙变窄,MRI T1 序列上出现外侧支持带挛缩、变细,髌股关节软骨退行性改变。
1.2.2 入选标准①单侧发病,其他关节无明显损伤;②距下关节被动活动度正常;③站立位和步行支撑相跟骨处于外翻位;④年龄20-70 岁;⑤病程≥1 月,且近1 个月内未接受正规的康复治疗;⑥认知正常,能够配合治疗方案实施;⑦自愿参加试验研究并签署知情同意书。
1.2.3 排除标准①患有心、肺、肝、肾等重要脏器功能减退或衰竭而影响运动者;②严重认知及交流障碍而不能配合者;③伴有严重骨质疏松或有骨折倾向者;④有患膝踝手术史;⑤妊娠期或拟妊娠女性。
1.3 方法
1.3.1 治疗方法所有患者均接受为期3 个月的训练治疗,每次训练包括治疗师指导及监督下的股四头肌训练器等长抗组,每次坚持10 秒钟,每组3 个,每次3组;上下楼梯训练,每组20 级,重复3 组;深蹲训练,每组3 次,重复3 组。每周3 次,隔天一次,共耗时约10min。同时,要求对照组患者在门诊训练结束后,每周以同样强度和频次进行居家股四头肌训练,每次持续30min。
实验组每次在常规治疗基础上增加治疗师一对一的距下关节运动控制训练,内容包括胫骨后肌激活训练及距下关节综合训练。两组运动训练过程中均遵循无痛原则,如诱发疼痛则应降低运动强度和/或减少运动时间,每次治疗总时长约30min。具体方案如下:①胫骨后肌激活训练[8]:患者仰卧位,患侧下肢伸直,治疗师坐于患者足侧,面向患者,一手固定患者踝关节,一手固定足部跖骨远端将足置于跖屈内翻位,嘱患者做跖屈内翻等长抗阻运动,每次持续10s,重复10 次。②距下关节综合运动控制训练:患侧下肢支撑,健侧下肢踝部绑Thera-band 蓝色训练带,做前向抗阻迈步训练,过程中患者控制距下关节做旋后运动;后向抗阻迈步训练,过程中患者控制距下关节旋前运动;横向抗阻外侧跨步训练、横向抗阻并步训练,这两个动作过程中患者控制距下关节处于中立位。每个动作100 次/组,重复3 组。如果患者不能完成相应的距下关节运动控制,可以由治疗师用手辅助引导完成。如果患者能很好的完成上述训练,可以进一步增加难度,让患侧足部站在Thera-band 软垫上完成上述训练。
1.3.2 评定指标入选患者接受运动训练,每周三次,隔天一次,每次约40min,总疗程3 个月。分别于入组时(基线)、治疗1 个月、治疗2 个月、治疗3 个月进行如下评定:
1.3.2.1 Lysholm 评分是Lysholm 和Gillqui 在1982年提出的国际通用膝关节评分标准。该评分包括疼痛、不稳定、绞索感、肿胀、跛行、爬楼梯、下蹲和支撑等8项内容,是反映膝关节功能障碍情况的常用指标之一。
1.3.2.2 髌骨左右/横向活动度评估[9]患者仰卧位,患膝伸直放松,测量髌骨向内被动活动度时,将一木板置于膝内侧,一名治疗师将双手拇指指腹置于髌骨外侧缘,平行向内侧推移至髌骨活动极限,如诱发疼痛,则以患者忍受为度。另一名治疗师用游标卡尺测量推移前后髌骨内缘与木板间的距离(单位:mm),两次测量值之差即为髌骨向内被动活动度;测量髌骨向外被动活动度时,将木板置于膝外侧,同理测量出髌骨向外被动活动度。
1.3.2.3 Q 角患者自然站立,找到髌骨中点、髂前上棘、胫骨结节。用细棉线连接髌骨中点和髂前上棘,固定两端,沿着棉线在大腿上画线。然后再用细棉线连接髌骨中点和胫骨结节,固定两端,沿着棉线在膝前下方画线。用量角器测出两线夹角,补角度数即为Q 角度数。为了尽可能减少每次测量寻找标记点带来的的误差,三个标记点用不易褪色的记号笔做标记,并及时补色。
1.3.3 统计学方法采用SPSS 17.0 统计软件进行数据处理以及统计学分析。计数资料采用卡方秩和检验;计量资料采用均数±标准差表示,组内比较采用单因素方差分析(比较参数LSD),组间比较采用配对T 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较两组患者一般资料组间比较差异无统计学意义(P>0.05),具有可比性,见表1。

表1 一般资料比较
2.2 各次访视膝关节Lyshlom 功能评分实验组和对照组在治疗3 个月后的Lysholm 总分均较治疗前显著提高(P<0.05),并且实验组的改善程度较对照组更为明显(P<0.05)。其中疼痛、不稳定、爬楼梯和下蹲四项,实验组明显优于对照组(P<0.05),结果见表2。
2.3 各次访视膝关节髌骨移动度评估结果和Q 角评估
实验组和对照组在治疗3 个月后的髌股向内被动活动度均较治疗前显著提高(P<0.05),但两组间比较差异无统计学意义。与治疗前相比,实验组和对照组在治疗3 个月后的髌股向外被动活动度和Q 角无显著改善,并且两组间比较差异无统计学意义,结果见表3。
3 讨论
目前,ELPS 的发生机制尚无统一认识。Tiberio[6]认为距下关节过度旋前是导致ELPS 的根本原因。基于Tiberio 理论模型,本研究设计了一套针对ELPS 患者的运动训练方法,包括胫骨后肌激活训练和距下关节综合运动控制训练。胫骨后肌是稳定和支撑内侧纵弓的重要因素,Kamiya 等[10]研究显示胫骨后肌激活训练,可改善足弓旋前状况,对于防止胫骨后肌无力或功能障碍非常重要。此外,距下关节在步态周期中是否完成正确的功能动作,除了和相关肌肉的力量有直接的关系之外,也和距下关节运动控制有关系[11]。为了让距下关节在各种环境中,能保持正确的运动学模式进行运动,本研究采用健足绑治疗带进行抗阻,可以增强患者对足部运动的感知,帮助患者建立正确的距下关节运动模式。通过完成3 个月的训练治疗,我们发现实验组在疼痛、不稳定、爬楼梯和下蹲四项表现方面明显优于对照组,说明在股四头肌训练基础上增加距下关节运动控制训练对ELPS 的功能改善有更好的疗效。
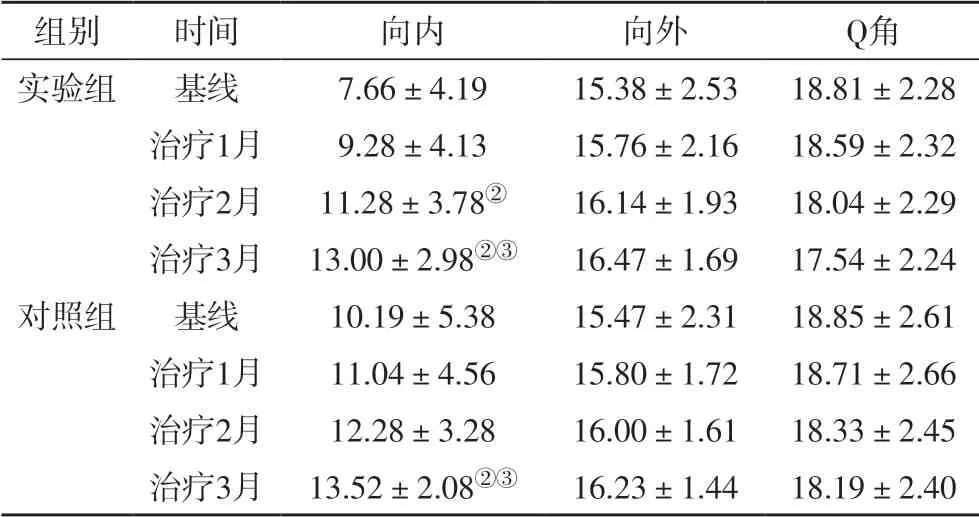
表3 各次访视患侧髌骨动度(单位:mm)与Q角(单位:度)评估结果
ELPS 患者由于髌骨活动度降低,使膝关节间隙减小,导致膝前痛持续存在[12-13]。本研究中,两组方案对髌股向内活动度均有明显改善。结合Lyshlom 功能评分中疼痛的变化情况,可以看出ELPS 患者的疼痛症状减轻可能与髌股的活动性改善有关。Q 角作为衡量下肢力线的重要指标,诸多ELPS 临床实验把它作为一个疗效观察指标。本研究两组均没有观察到Q 角的明显的变化。FITHIAN[14]等认为髌骨外侧半脱位,会使测量出的Q 角偏小。ELPS 患者也存在髌股外侧移位的问题,是否因此导致Q 角作为疗效评估指标失灵,值得进一步研究[15]。

