妊娠期甲状腺功能减退症与GDM、PIH的关系及其对妊娠结局的影响
金 姣,陈亚军
南京医科大学附属妇产医院/江苏省南京市妇幼保健院检验科,江苏南京 210004
妊娠期甲状腺功能减退症(简称甲减)与母亲和胎儿的多种不良结局有关,包括流产、先兆子痫、早产及胎儿神经发育不全等[1-3]。有研究指出,5%~8%妇女在妊娠期会出现甲减症状,而且妊娠期甲减与妊娠期糖尿病(GDM)及妊娠期高血压综合征(PTH)的发生有一定的相关性[4]。本研究探讨妊娠期甲减与GDM和 PTH的关系及其对妊娠结局的影响,以便为临床预防提供理论科学依据。现报道如下。
1 资料与方法
1.1一般资料 选取2017年4月至2019年9月在本院确诊的118例妊娠期甲减孕妇作为研究组,另选取同期孕妇常规体检甲状腺功能正常的118例孕妇作为对照组。研究组孕妇年龄22~41岁,平均(28.39±3.21)岁;对照组孕妇年龄23~39岁,平均(29.54±2.66)岁。两组孕妇的一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)所有孕妇在妊娠前均未患有高血压和糖尿病;(2)对本次研究的所有检测均知情同意。排除标准:(1)患有慢性病、肝、肾等脏器功能疾病的孕妇;(2)合并其他内分泌系统失调疾病的孕妇;(3)有严重焦虑、抑郁倾向的孕妇。
1.2方法 清晨抽取各组孕妇空腹静脉血3~5 mL作为检测标本,静置30 min后高速离心15 min分离血清,做好标记后将血清放在-20 ℃冰箱中待检,24 h内完成检测。
1.3GDM临床诊断 所有孕妇均接受口服葡萄糖耐量试验(OGTT试验),告知孕妇血液样本抽取前的 12 h 保持空腹状态,对两组孕妇的空腹血糖(FPG)水平进行测定。在 200 mL 的温开水中加入葡萄糖粉 75 g,搅拌均匀,嘱咐孕妇在 10 min 内喝完,进行餐后2 h血糖(2 hPG)检测。GDM判定标准[5]:若FPG≥5.1 mmol/L,则可直接诊断为GDM,无需再给予75 g的OGTT试验;若FPG 为4.4~5.1 mmol/L,则需予以75 g OGTT试验,2 hPG≥8.5 mmol/L,可判定为GDM。采用乳胶增强免疫比浊法检测糖化血红蛋白(HbA1c)水平。
1.4PIH临床诊断 PIH判定标准[6]:当孕妇的血压≥140/90 mm Hg,且无蛋白尿检出,同时伴有血小板减少、腹部不适等的临床症状体征,可判定为PIH。
1.5观察指标 两组孕妇 GDM、PIH 发生率、血糖情况、甲状腺功能[(促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)]、三酰甘油(TG)、总胆固醇(TC)、清蛋白(ALB)、总蛋白(TP)水平,以及经过甲状腺激素替代治疗后[给予左旋甲状腺素纳片(德国默克公司,50 μg/片),初始剂量50~100 μg/d,均为餐前0.5 h口服,1次/d]不良妊娠结局的发生率进行比较。

2 结 果
2.1两组孕妇甲状腺功能比较 研究组孕妇血清TSH水平显著高于对照组,而研究组血清FT3、FT4水平均显著低于对照组,差异有统计学意义(P<0.05)。见表1。
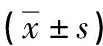
表1 两组孕妇甲状腺功能比较
2.2两组孕妇GDM与PIH发生率比较 研究组孕妇GDM和PIH发生率均高于对照组,差异有统计学意义(P<0.05)。见表2。
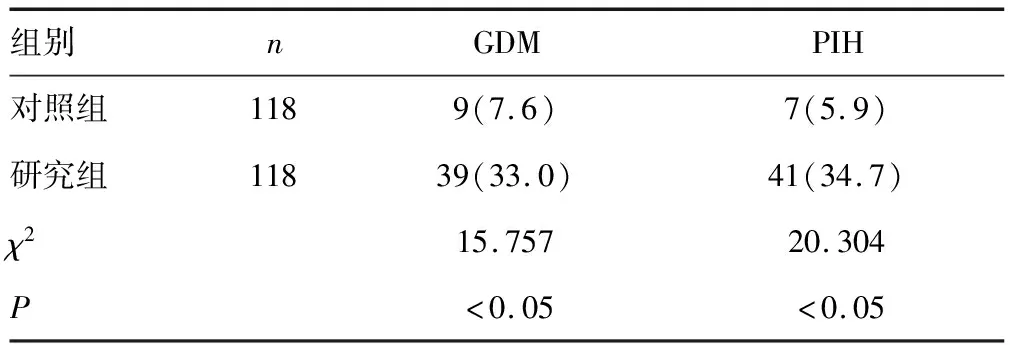
表2 两组孕妇GDM与PIH发生率比较[n(%)]
2.3两组血糖情况比较 研究组孕妇FPG、2 hPG及HbA1c水平均高于对照组,差异有统计学意义(P<0.05)。见表3。
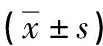
表3 两组血糖情况比较
2.4两组孕妇TC、TG、ALB、TP水平比较 研究组孕妇TC、TG水平高于对照组,ALB、TP水平均低于对照组,差异有统计学意义(P<0.05)。见表4。
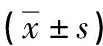
表4 两组孕妇TC、TG、ALB、TP水平比较
2.5两组不良妊娠结局的发生率比较 研究组经过甲状腺激素替代治疗后,两组早产、流产、剖宫产、低体质量儿、产后出血的发生率比较,差异无统计学意义(P>0.05)。见表5。
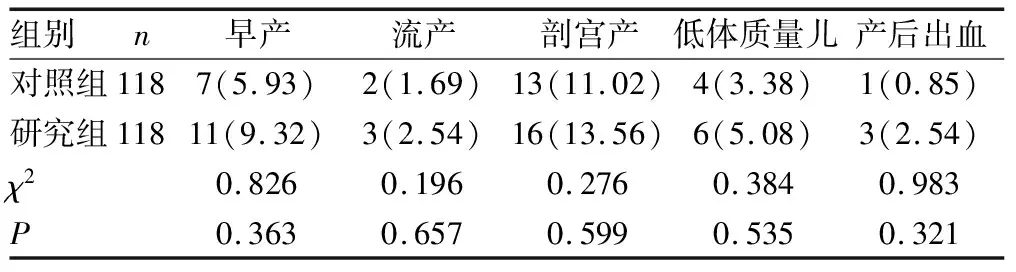
表5 两组不良妊娠结局的发生率比较[n(%)]
3 讨 论
甲状腺激素在维持生长发育、促进代谢、调节神经系统发育等方面具有不可替代的重要作用。妊娠期孕妇由于雌激素的影响,甲状腺激素会发生不同程度的变化,如甲状腺体积增大,TSH生成减少,T4和T3的生成量增加50%等情况[7]。这种应激情况下,大部分甲状腺功能正常的孕妇可以适应这种变化,进行完善的补偿,而部分孕妇可能体内无法及时产生怀孕期间所需要的额外的甲状腺激素,从而导致妊娠期甲减。甲状腺分泌水平异常会引起孕妇血糖及血脂水平的异常变化,危害母体及胎儿的身体健康,导致不良妊娠结局。GDM是妊娠过程中的一种碳水化合物不耐受症,2%~10%的孕妇会发生GDM[8]。GDM与多种危险因素相关,包括糖尿病史、糖耐量受损、种族、高龄、多囊卵巢综合征、代谢综合征、肥胖等[9]。发生GDM的孕妇很有可能在老年时罹患糖尿病[10]。另外,PIH也是造成孕产妇及新生儿死亡的主要原因之一[11-13]。因此研究孕产妇发生GDM及PIH的危险因素,及时给予预防和治疗措施,对于保障母婴健康,维护母婴生命安全至关重要。
本研究结果显示,研究组孕妇GDM和PIH发生率均高于对照组,差异有统计学意义(P<0.05)。这说明妊娠期甲减对孕妇血糖及血脂水平的调节产生了负反馈,使母婴健康处于危险状态。研究组孕妇FPG、2 hPG及HbA1c水平均高于对照组,差异有统计学意义(P<0.05),表明妊娠期甲减会降低孕妇的糖代谢水平,导致患者的糖代谢紊乱,出现胰岛素抵抗的现象。有研究者建议在临床中应尽早进行甲状腺功能筛查和血糖检测[14-15]。研究组孕妇TC、TG水平高于对照组,差异有统计学意义(P<0.05),说明妊娠期甲减可能对孕妇的脂代谢也产生不良影响,干扰血脂代谢导致孕妇血压升高。另外,研究组经过甲状腺激素替代治疗后,两组早产、流产、剖宫产、低体质量儿、产后出血的发生率比较,差异无统计学意义(P>0.05),因此及时发现和治疗妊娠期甲减对改善妊娠结局具有重要意义。
综上所述,妊娠期甲减孕妇GDM、PIH发生率高,应及时筛查甲状腺功能,避免不良妊娠结局的发生,保护母婴健康。

