人口老龄化对我国居民家庭健康支出的影响研究
——基于微观数据的分析
陈 晶,孙 平
(沈阳工业大学经济学院,辽宁沈阳 110870)
一、引言
近几年来我国的人口老龄化呈现出更加紧迫和严峻的趋势,据世界银行估计,2019 年我国65 岁及以上老龄人口已占总人口的11.5%,2035 年占比将突破20%,步入超老龄化社会。可以预见,在未来几十年我国与老年人口消费需求相关的养老产业和医疗保健等大健康产业都将迎来一次新的发展机遇。目前,国内对居民医疗保健消费支出与人口老龄化进行定量研究的成果非常有限,缺少对各种因素影响居民医疗保健消费支出的定量研究成果。我们利用CHFS(中国家庭金融调查数据库)数据从微观角度对我国居民家庭医疗保健支出受到人口老龄化的影响做定量分析,并利用CHARLS(中国健康与养老追踪调查)数据比较分析2011 年、2013年和2015 年三次追踪调查的中老年居民在健康支出上的构成和分布,以期为我国健康产业未来的发展有所启发。
二、文献回顾
近年对居民消费支出的研究中,一个重要的发现就是人们用于医疗保健产品和健康服务类的健康支出不断增长。学者们从不同角度对影响健康支出的因素进行了多方位的思考。在20 世纪七八十年代的早期研究中,学者们认为人均收入的增长是健康支出增加的首要因素,如Newhouse,J.P.(1977,1987)[1-2]使用1971 年13 个国家的跨国面板数据及时间序列数据发现一国的健康保健支出的收入弹性远大于1;类似的研究还有Carlos Murillo(1993)[3]使用欧洲国家的数据进行动态面板模型的研究,发现健康支出有极大的收入弹性。
进一步的Newhouse 认为健康支出更类似于奢侈品类的支出,花费在健康照料(caring)上的收入的边际效应要大于花费在治疗上的收入的边际效应,Parkin 等(1987,1989)[4-5]使用横截面数据也得出了类似的结论。
20 世纪80 年代到90 年代之间的研究拓展到影响健康支出的其他因素,如Leu(1983,1986)[6-7]使用1974 年19 个OECD 国家的横截面数据,研究发现政府的公共医疗卫生投资、私人非营利性医疗机构投资支出的增加、以及城市化的进展都对健康支出的增长具有显著的作用。同时,Gerdtham(1992)[8]使用OECD 中22 个国家从1972—1987 年之间的面板数据,在影响健康支出的解释变量中增加了老龄人口占比;1998 年的文章中Gerdtham 等(1988)[9]再次在模型中增加了居民人均消费酒精数量和烟草数量(体现国民的身体健康状况),每千人的医疗技师数量、医疗机构床位数(体现医疗科技发展水平)以及医疗支出中可以由医疗保险支付的比例作为解释变量。
在研究方法上,学者们大多采用变量取自然对数的回归模型并使用宏观经济总量指标中的横截面数据和时间序列面板数据相结合,大多通过两阶段最小二乘法形成固定效应模型。进入21 世纪以来,围绕人口老化和健康支出的研究使用的观测值落实到了微观数据,如A Werblow 等(2007)[10]使用1999 年在瑞士做的居民调查数据,将健康支出具体分为七个部分针对老龄化对健康支出的影响进行了细致的研究。
随着近些年来我国人民收入水平的提高和保健意识的改善,健康支出的增长也引起国内学者在健康经济学领域研究的极大热忱。如王高玲和马晴(2019)[11]对我国人均医疗保健支出的空间演化规律进行了探讨;景抗震和顾海(2019)[12]探讨了家庭债务对老年家庭医疗保健消费的影响。但目前国内仍缺乏从经济学视角全面而深入地解释在人口老龄化背景下影响我国居民健康支出相关因素的研究成果,本文力图使用微观数据填补这一空白。
三、以CHFS 为基础的健康支出的弹性模型
这里以CHFS(中国家庭金融调查数据库)在2017 年进行第四次入户调查获得的资料为数据来源。根据以往文献,将模型设定为对所有观测值取自然对数的方法探讨各种因素对医疗保健支出影响的弹性大小。
(一)数据和变量的选取
在变量的选取方面,CHFS 将医疗支出和保健支出设为两个问题,即为两个变量呈现出来。在以家庭为单位的消费支出调查中,抽样调查包含了40 010个家庭和127 012 名个人,涉及全国29 个省份的363个市(县),可以反映出这些家庭和居民的基本消费支出和家庭收入、个人人力资本等信息特征。
在计量模型的建立中,分别建立以家庭医疗支出(HME)、家庭保健支出(HCE)以及两者合计的家庭健康支出作为因变量的三个方程,自变量包括家庭总收入(FI)、家庭成员平均年龄(FA)、家庭医疗保险支出(FIN)、家庭人均受教育年限(FE),住房所在地类型(FH,大城市城区为1,大城市郊区为2,大城镇为3,小城镇为4,农村或乡镇为5)、和家庭成员的健康状况(FHS)。对于家庭成员的健康状况,只要有家庭成员的身体状况是“不好”或者“非常不好”,则该家庭的这一虚拟变量设为1,否则为0;ε为随机误差项。除虚拟变量外所有变量取自然对数,方程的具体形式如下:

(二)变量的描述性统计
将家庭全年的医疗支出、保健支出、总收入、家庭成员的人均受教育年限和全年的医疗保险支出按照65 岁及以上、15~64 岁和14 岁及以下分为三类进行统计,结果如表1 所示。

表1 家庭医疗保健支出相关变量的描述性统计
由表1 可以看出,家庭成员的平均年龄在65 岁以上的家庭,其全年医疗保健支出的平均值都高于15~64 岁的中青年家庭,健康支出与年龄的相关性较强。同时,15~64 岁组别的家庭平均总收入(89 067元)和人均受教育年限(8.44 年)都分别高于老龄人口家庭的50 934 元和7.33 年;中青年家庭全年医疗保险支出的平均值(491 元)大于老年人口家庭的168.7 元。
在对所有数值变量取自然对数后,针对描绘方程残差平方和杠杆值的估计图(见图1),剔除了所有观测值中的离群值和杠杆率偏大的观测点;观察初步回归结果的Kernel 密度估计残差图(见图2),结合BP 检验结果(chi2(5)=211.36,Prob>chi2=0.000 0),重新对方程进行了怀特稳健性回归,各个变量系数的显著性都有不同程度提高。另外,这里尝试添加交乘项以探索年龄变化与其他变量之间的边际效应,以及采用逐步回归法剔除显著性不高的解释变量,具体回归结果如表2 所示。

图1 离群值和杠杆率测算

图2 回归方程的Kernel 密度估计残差图
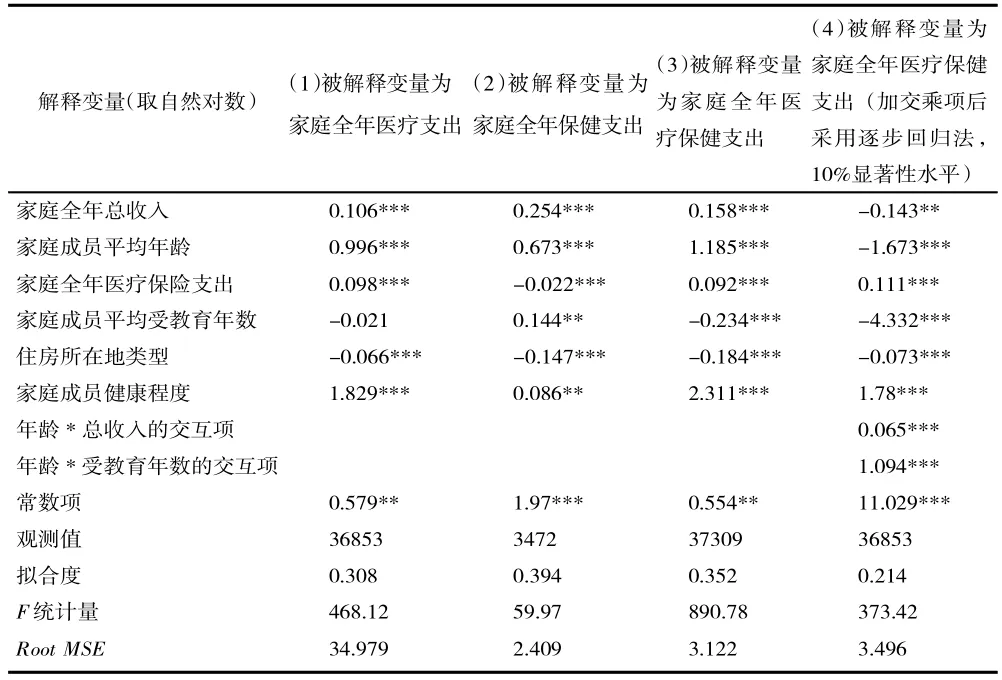
表2 基于2017 年CHFS 数据的家庭健康支出回归方程
(三)对家庭健康支出微观回归方程结果的分析
从表2 可知,前三个方程中家庭成员的平均年龄对于家庭医疗支出、保健支出和医疗保健支出的影响都是正向显著的,意味着家庭成员的平均年龄每增加1%,家庭医疗支出将增加0.996%,家庭保健支出将增加0.673%,家庭总的健康支出将增加1.185%。
家庭成员平均受教育年数的影响在前三个方程中差异较大,其对于医疗支出的负向影响不显著;其对于保健支出的影响在5%的显著性概率范围内是正向的,意味着受教育程度越高的人花费的保健支出越多;其对于总的健康支出是显著的负向影响,暗示着平均受教育程度越高的家庭在医疗保健支出上的花费越少。
对于其他几个控制变量,从其系数和F 统计量可以看出,收入对保健支出的影响是最大的,充分说明保健用品及服务作为一种奢侈品其收入弹性是相当大的;同时收入对家庭总的健康支出都产生了显著而稳定的正向影响。
家庭医疗保险支出对于医疗和医疗保健合计的影响都是显著性较高的正向影响,通过计算家庭医疗支出和家人生病治疗的医疗保险支付额(或报销额)这两个变量之间的相关系数(=0.837),发现两者正向相关性较高,可以认为参加医疗保险是医疗支出增加的一个原因。但是医疗保险支出对于保健支出是显著的负向影响,意味着医疗保险每增加1%,保健支出将减少0.022%。最后,住房所在地类型对于前三个方程中健康支出的影响都是负向的,意味着越是乡镇、农村或者偏远地区,家庭健康支出越少。
方程(4)展示出加入了年龄与总收入的交互项和年龄与人均受教育年数的交互项,再经过逐步回归法,在10%的显著性水平上的回归结果。可以看出方程中两个交互项的系数的显著性较高,表明受教育程度越高年龄对健康支出的正向影响越大,家庭收入越高年龄对健康支出的积极影响越大。
四、基于CHARLS 数据下我国中老年人健康支出的趋势分析
CHARLS(中国健康与养老追踪调查)数据的调查人群为45 岁及以上的中老年群体,在2011 年、2013 年和2015 年分别对全国随机抽样的45 个县(市)的3 万多名中老年人的养老和健康等状况进行追访调查,适合用于对中老年人老龄化进程中的医疗保健支出构成和分布变化的分析。
(一)基于CHARLS 数据的健康支出回归分析
首先,仍然建立健康支出的自然对数的回归方程,由于CHARLS 数据对每个主要受访者进行了详细的医疗成本支出调查,这部分的被解释变量分别为每个受访者“过去一个月自我治疗的费用”(SETR)、“上次去医疗机构就诊的花费(VTM)”和“过去一年住院的花费(INC)”这三个变量。在解释变量的选取中除了年龄(AGE)、个人总收入(IDIN)、受教育年数(EDU)以外,根据中老年人健康状况受生活方式影响较大的特点,还加入了影响健康状况和健康支出的其他控制变量,包括“平均一天抽多少支香烟”(SMOK)、“喝烈性酒、啤酒和黄酒、米酒和葡萄酒的频率”(drunk)、“每晚真正睡眠小时数”(SLEP)、每天午睡分钟数(NSLEP),以及虚拟变量“自评健康状况”(ashelth)(1 为极好,2 为很好,3 为好,4 为一般,5 为不好)和是否参加了基本医疗保险(INSUR)(城镇职工医疗保险、城镇居民医疗保险、新型农村合作医疗保险、城乡居民医疗保险、公费医疗),ε 为随机误差项。除虚拟变量和喝酒频率以外所有变量取自然对数,做White 稳健性回归,具体模型如下:在此仅呈现2015 年的CHARLS 数据代入模型进行回归分析的结果,如表3 所示。可以看出,年龄对于自我治疗和住院费用的影响都是显著的,并且在三个方程中的系数都为正值,说明年龄越大的人各种医疗成本支出越多。自评健康程度在三个方程中的系数都通过了10%的显著性检验,且系数都为正值,说明自评健康状况越差的人医疗成本越大。另外,受教育程度较高的人花费在自我治疗上的支出更多,且通过了5%的显著性水平;有午睡习惯的人在自我治疗和住院治疗的花费上更少;而抽烟、喝酒等不良生活习惯一方面减少了这部分人群的自我治疗支出,另一方面却增加了住院和就诊的医疗成本支出。


表3 基于CHARLS 数据人口老龄化对医疗成本影响的回归分析
(二)基于CHARLS 数据中老年人健康支出的构成与分布
为细致探讨中老年人医疗保健支出的分布和构成,这里分别比较2011 年、2013 年和2015 年有关健康支出的指标变量。从按月自我治疗的具体支出项目上看(见表4),随着时间的推移进行自我治疗的人数和消费支出在不断增加,其中自己购买非处方西药的人数占比在三个年份中都是最多的,采用其他形式自我治疗人数的比例以购买传统中草药、吃维生素、使用保健品顺次递减,但是使用保健设备的人平均花费是最多的。

表4 中老年人各项自我治疗支出构成
从表5 可以看出,从2011—2015 年受访者的平均年龄增加了2.63 岁,随着年龄的不断上升,在医疗机构就诊、看病费用和住院费用都在上升,扣除医疗服务价格和药品价格上涨的因素,看病就医的费用仍然是增加的。但家庭每年医疗支出在总支出中所占比重却在不断下降,家庭每年保健支出在总支出中的比重在不断上升。另外,付给雇用的照料者的花费也呈大幅度上升趋势。这一方面体现出老龄化对于医疗保健产品和服务的需求产生了提升作用,另一方面保健支出作为一种奢侈品的需求上升也体现出我国居民总收入的增长和对生命质量的重视。

表5 中老年人医疗成本与健康支出构成
我们对CHARLS 中有关中老年人身体功能障碍的数据进行了统计,发现从2011—2015 年各项日常活动不能独立完成的人数都在不断上升。按照Barthel 指数法进行分类以后,从2011—2015 年仅仅四年时间,完全自理的人数就减少了11.03%,完全不能自理的人数增加了0.48%。另外,在2015 年的统计数据中发现,60 岁以上失能老人由配偶照料的比例为68.66%,而80 岁以上的失能老人这一比例仅为5.01%,同时70 岁以上失能老人由雇用人员照料的比例到达73.07%。这意味随着我国进入超高龄老龄化阶段,家庭对于市场化、社会化的养老照料服务需求会越来越大。
五、研究结论及对健康产业的展望
首先,从CHFS 数据分析结果看,家庭成员的平均年龄每增加1%,将使家庭医疗支出增加0.996%、使家庭保健支出增加0.673%、使家庭医疗保健合计支出增加1.185%,并且年龄与总收入、人均受教育年数之间的边际效应也很显著——随着收入和受教育年限的增加,年龄对于健康支出的影响是越来越大的。
其次,使用CHARLS 数据专门对抽样调查的45岁中老年人的健康支出和健康素养进行实证研究发现:中老年群体中具有良好生活习惯的人(吸烟少、饮酒频率小、睡眠充足)医疗支出少,但保健支出较多;购买西药服用是自我治疗的主要方式;通过计算2011 年和2015 年的Barthel 指数发现,在四年中日常生活完全需要照料护理的人数增加了0.48%,完全自理的人数减少了11.03%。家庭对于市场化、社会化的养老照护服务需求会随着我国进入深度老龄化阶段而越来越大。庞大的老龄群体意味着对医疗保健产品和照料服务需求的巨大增长。特别是近些年来我国居民家庭收入普遍提高,人们对生命质量的追求越来越高,对保健类产品和照料服务的消费在家庭支出中所占的比重将越来越高。而医疗成本支出属于刚性需求,较少受到收入、学历等因素的影响,随老龄化进程的加速和身体机能的下降,中老年人求医问诊的需求会显著上升,从而造成医疗机构的工作压力增大。
因此,提高中老年人健康素养从而提高其自身健康状况,延缓机体老化速度,使老年群体不再是社会抚养负担,即减少需要社会赡养的老年人口数量,才能推迟整个社会进入真正老龄化的年龄。而健康状况良好的老年人口的增加实际上是劳动力人口的增加,由此才能有效缓解老龄化对我国社会和经济生活的负面影响。

