奥希替尼和吉非替尼/厄洛替尼一线治疗EGFR突变阳性非小细胞肺癌的成本-效果分析
王皓,曾晨欣,李俐,葛卫红
(1.南京大学附属鼓楼医院药学部,南京 210008;2.浙江大学医学院附属金华医院药剂科,金华 321000)
肺癌是目前全球发病率最高的癌症,每年导致150万人死亡,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)占80%~85%[1-2]。在中国,每年新诊断的肺癌病例为73.3万例。2010年全球疾病负担(global burden of disease 2010,GBD 2010)数据显示,以残疾调整生命年(disability-adjusted life years,DALYs)为指标,肺癌已成为我国分布最广的癌症类型,其所导致的DALYs已达到1131.8万年[3]。据估计,中国肺癌患者住院总费用为5.6亿美元,直接医疗费用为7.8亿美元。表皮生长因子(epidermal growth factor receptor,EGFR)是NSCLC突变中最常见的基因之一。研究表明,在亚洲晚期肺腺癌患者中,EGFR突变的风险为51.4%,而在吸烟患者中,EGFR突变的风险高达60%[4]。表皮生长因子受体酪氨酸激酶抑制剂(EGFR-TKIs)可以使约70%突变携带者受益。目前,第1代EGFR-TKIs(吉非替尼/厄洛替尼)和第2代EGFR-TKIs(阿法替尼)在中国均已获准上市。这些药物可显著提高客观缓解率,延长无进展生存期(progression-free-survival,PFS)至10~19个月[5-6]。然而,大多数患者在治疗9~13个月后出现耐药性,如T790突变,最终导致疾病继续进展[7]。
奥希替尼是一种口服、不可逆、对EGFR敏感突变和EGFR-T790M耐药突变均具有高选择性的药物。在此之前,AURA2[8](奥希替尼比安慰药)和AURA3[9](奥希替尼比培美曲塞联合顺铂/卡铂)试验结果表明,奥希替尼可显著提高一线EGFR-TKI治疗后病情进展的T790m阳性晚期NSCLC患者生存获益、降低死亡风险和不良反应发生率。在AURA3试验中,奥希替尼的中位PFS为10.1个月,而常规化疗的中位PFS为4.4个月。
奥希替尼于2017年在中国大陆获批上市,虽然临床疗效颇佳,但其高昂的价格显著增加了患者和公共卫生系统的经济负担。因此开展与奥希替尼相对于吉非替尼/厄洛替尼等传统EGFR-TKI药物的经济性研究尤为必要。FLAURA试验[10]是一项双盲、多中心、Ⅲ期临床试验,旨在比较奥希替尼和标准EGFR-TKIs在EGFR突变的晚期NSCLC初治患者中的疗效。基于临床试验数据,本研究采用成本-效果分析,通过构建Markov模型评估奥希替尼和传统TKI药物一线治疗EGFR突变阳性晚期NSCLC患者的经济性,以期为临床决策者合理选用药物提供依据。
1 材料与方法
使用Treeage ProSuit2011(Treeage SoftwareInc,Williamstown,Massachusetts)构建Markov模型,评估奥希替尼与吉非替尼/厄洛替尼的10年成本-效果。研究仅计算直接医疗成本,包括药物成本、不良事件处理成本、疾病进展后的后续治疗成本、随访成本和辅助药物成本。不良事件发生率取自FLAURA研究。中国人群疾病状态效用值来自于NAFEES等[11]研究。模型采用每年3%的贴现率。
模型结果表述为质量调整生命年(QALYs)、累计成本以及增量成本效果比(ICER)。研究将2018年人均国内生产总值的3倍(198 018.0元)作为成本-效果阈值。此外,确定性敏感性分析和概率敏感性分析被用于分析模型结果的稳定性。
1.1模型结构 决策模型由3个相互独立的状态组成:PFS、疾病进展状态(progressive disease,PD)、死亡状态(图1)。模型的循环周期为21 d。随着时间推移,患者逐渐从PFS转移到PD,PD转移到死亡。
图1 NSCLC Markov图
1.2临床数据参数 根据FLAURA研究[10],将EGFR突变阳性的晚期NSCLC患者随机(1:1)分配至奥希替尼(80 mg·d-1)组或吉非替尼/厄洛替尼(吉非替尼250 mg·d-1或厄洛替尼150 mg·d-1)组,患者持续治疗直至疾病进展或发生无法耐受的不良事件。结果显示奥希替尼组患者在总人群和中枢神经系统(central nervous system,CNS)转移人群的PFS均更长[18.9和10.2个月,HR=0.46,95%CI=(0.37,0.57);15.2和9.6个月,HR=0.47,95%CI=(0.30,0.74)]。使用Engauge软件(Engauge Digitizerversion4.1MarkMitchell)提取FLAURA研究中PFS曲线,使用R语言(3.44版,R version for Statistical Computing,Vienna,Austria)对提取出来的曲线进行拟合。拟合结果显示,总人群和CNS转移人群PFS转曲线分别采用Weibull分布模型[S(t)=exp(-λtγ)]和log-logistic分布[S(t)=1/(1+eθtκ)]拟合度最高,进一步推导得出两分布函数的转移概率公式为P(t)=1-exp[λ(t-1)γ-λtγ]和P(t)=1-[(1+eθ(t-1)κ)/(1+eθtκ)]。最终拟合的模型参数见表1所示。
根据FLAURA研究最终揭露的OS数据,接受奥西替尼治疗的人群的中位OS为38.6个月,接受吉非替尼/厄洛替尼治疗为31.8个月[12]。PD到死亡的转移概率计算依据DEALE(p=1-e-rt)原理计算,将时间长度转换为死亡率(r):r=-[ln(1-p)]/t),再将死亡率转换为概率,计算公式为P(t)=1-exp(-rt)。对于PD状态下的治疗方案,FLAURA研究中虽然给出了接受治疗的患者比例,但1例患者往往接受多种治疗,并且一线后续治疗后往往接受二线治疗,而对于接受的方案也未列出具体治疗药物,治疗方案难以在模型中予以还原。因此,在后续方案的选择上,基于FLAURA研究提供的信息,并参考临床实践中患者的治疗文献,笔者根据对亚洲患者二线或三线治疗策略的相关研究对模型进行了假设,约有89.1%(28.1%~92.9%)的患者接受后续治疗[13-17]。后续治疗方案可能包括化疗、EGFR-TKI治疗或最佳支持治疗(best supportive care,BSC)[18]。而对于CNS转移患者,FLAURA研究并未报道最终的OS数据,因此选取了一项对215例CNS转移患者的前瞻性生存研究,该研究报道的CNS转移患者进展后生存期为4.5个月,51%患者在疾病进展后接受挽救性化疗[19]。假设患者从PFS状态进入死亡状态相当于是疾病从无进展到死亡的自然演变过程,因此选取中国卫生健康统计年鉴中该疾病的年死亡率作为PD到死亡的转移概率。所有疾病状态间转移概率计算见表2。

表1 总人群PFS以及CNS转移人群亚组PFS曲线拟合参数
1.3医疗成本 本研究从中国医疗卫生角度出发,仅计算直接医疗费用。一线治疗中,患者接受奥希替尼、吉非替尼/厄洛替尼治疗,每21 d为1周期,至疾病进展或不可耐受的不良反应。目前,奥希替尼在中国开展了慈善赠药活动,赠药活动所导致的用药成本变化均在模型种予以体现。在本研究中,只考虑≥3级不良事件,包括腹泻、皮疹、食欲下降、ALT/AST升高。
在疾病进展后接受后续治疗的患者中,分别有23.7%,26.8%和49.5%患者接受了吉非替尼、厄洛替尼和化疗[13-17]。化疗方面,研究假设初始均使用培美曲塞联合顺铂方案,经过4个疗程后采用培美曲塞维持治疗。其余患者进行最佳维持治疗(BSC)。BSC治疗成本数据来自一项纳入133例中国患者的研究[20]。而奥希替尼、吉非替尼/厄洛替尼和培美曲塞等药物主要治疗费用数据来自中国公立医院零售价格。随访费用包括影像学检查(CT)和实验室检查(血常规、尿常规、大便常规、肝肾功能、肿瘤标志物等)。管理费用包括辅助治疗药物费用、给药费用、床位费和护理费用等。

表2 各疾病状态间转移概率计算汇总
1.4效用值 本研究采用文献[11]和文献[21]通过效用值换算表(TTO)对澳大利亚、中国、法国、韩国、英国等不同地区NSCLC患者健康效用值的研究,获取了中国患者的效用值数据。患者在PFS稳定状态的效用值是0.804,PD状态的效用值为0.321,并且对≥3级的不良反应如皮疹、疲劳、腹泻、肝损伤所产生的负效用进行相应扣除。
1.5敏感性分析 为检验评价模型结果的稳定性,对模型参数进行了一维敏感性和概率敏感性(PSA)分析,相关参数的分布类型及取值范围见表3。在一维敏感性分析中,设定参数值95%CI的上下限,其中大部分数据的取值范围来自文献和当地收费标准,对部分无法获得取值范围的数据,如不良反应的效用值范围,在基值基础上进行±20%的浮动。由于奥希替尼是专利药品,只对其进行50%的降价。一维敏感性分析结果以龙卷风图表示。
概率敏感性中,将成本参数设定为Gama分布,效用值设定为Beta分布,通过抽取相应分布内的数值进行10 000次蒙特卡罗模拟。根据中国药物经济学指南,贴现率范围0%~8%,概率敏感性分析结果以增量成本效果散点图以及可接受曲线表示。
成本数据、效用值、其他临床数据等以及分布范围等模型参数总结见表3。
2 结果
2.1基础分析 在总人群中,奥希替尼治疗方案相对于吉非替尼/厄洛替尼治疗方案可以多获得0.41QALYs,但相应需要多花费139 554.63元,CNS转移人群亚组中,奥希替尼治疗方案相对于吉非替尼/厄洛替尼治疗方案可以多获得0.61QALYs,但相应需要多花费152 326.72元。总人群和CNS转移人群亚组中奥希替尼相对于吉非替尼/厄洛替尼的ICER分别为340 645.44元和246 175.55元。本研究根据WHO 3倍人均国内生产总值(gross domestic product,GDP)的判断标准,将2018年中国3倍人均GDP(198 018.0元)作为阈值,结果显示奥希替尼相比吉非替尼/厄洛替尼在总人群和CNS转移人群亚组中均无经济学优势。基础分析结果见表4。
2.2敏感性分析 在一维敏感性分析中笔者对药物成本、随访成本、效用值等主要的模型参数,进行不确定性分析,结果如图2、图3所示。无论在总人群还是CNS转移患者亚组中,对于整个模型ICERs值影响最为显著的均为PFS阶段的效用值,其次为奥希替尼价格,奥希替尼价格变化甚至可以改变研究结果,PD阶段效用值和贴现率对于分析结果也有一定影响。其他变量中,吉非替尼和厄洛替尼价格、其他治疗方案成本等对分析结果的较小甚至可以忽略。
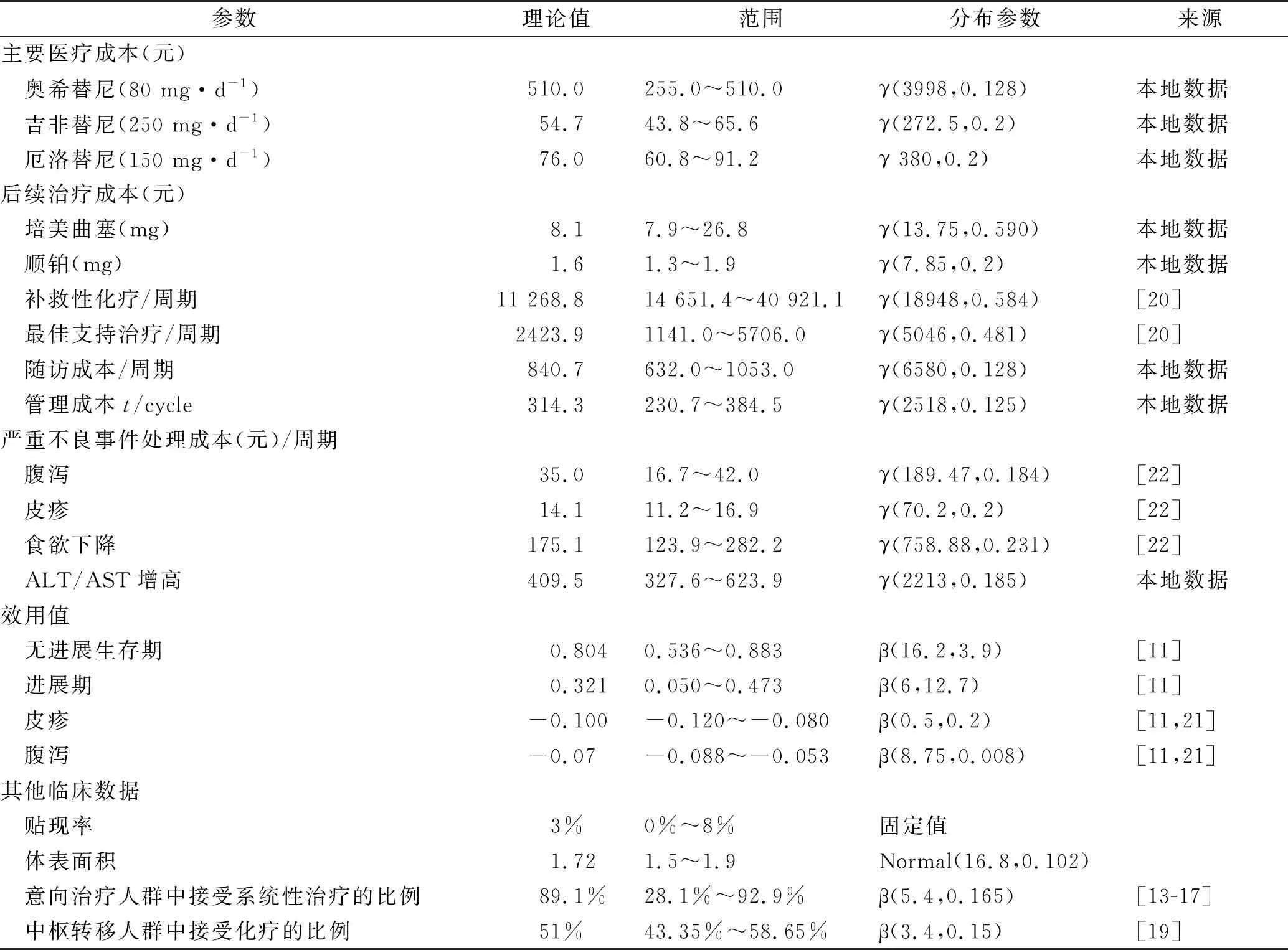
表3 主要医疗成本、效用值和其他参数汇总
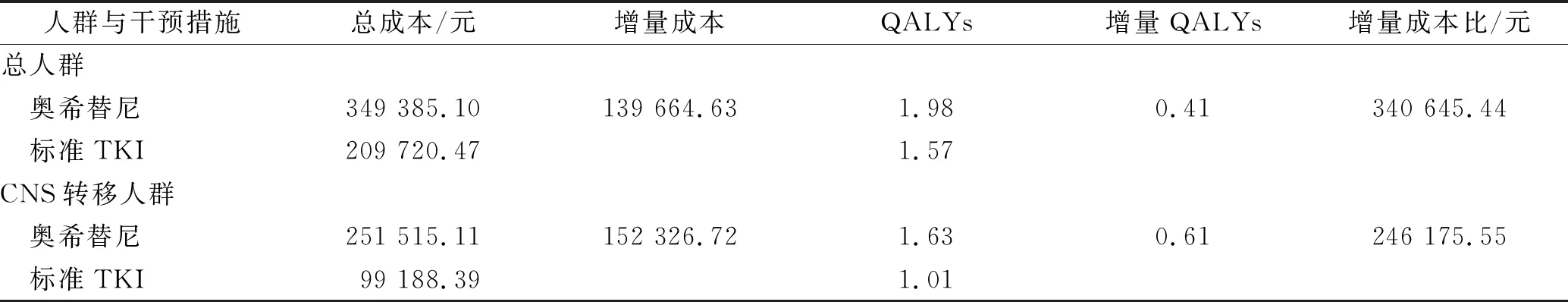
表4 10 年内的累积成本、QALYs 和对应 ICER

图2 总人群龙卷风图
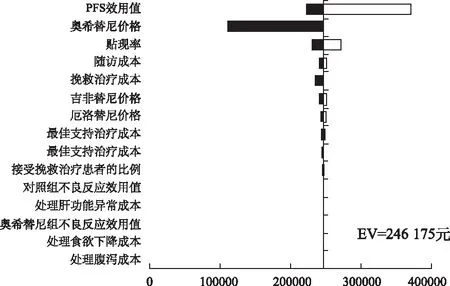
图3 CNS转移患者人群龙卷风图
笔者选取对模型稳定性影响较大的参数进行PSA分析,将主要医疗成本如吉非替尼、厄洛替尼、奥希替尼的成本,随访、药品管理和不良反应处理费用及PFS、PD的效用值设置概率分布,通过MentoCarlo模拟10 000次得到总人群、CNS转移人群亚组增量成本效果散点图(图4、图5),从散点图中可以看出,对于总人群,所有的散点均分布在支付阈值上方。成本-效果可接受曲线表明,在总人群和CNS转移人群中,当WTP分别设置为480 000元,300 000元时,奥希替尼相比于吉非替尼/厄洛替尼100%具有成本-效用,结果如图5、图6所示。成本-效果散点图与可接受曲线结果均说明在目前中国WTP下,奥希替尼治疗方案相对于吉非替尼/厄洛替尼等传统EGFR-TKI方案不具有成本效果优势。见图7。

图4 总人群散点图

图5 CNS转移患者人群散点图

图6 总人群成本-效果可接受曲线
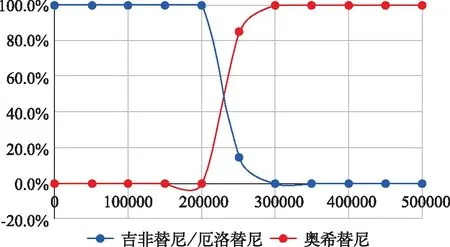
图7 CNS转移人群成本-效果可接受曲线
3 讨论
随着新型抗肿瘤药物的广泛使用,患者和公共卫生系统的经济负担显著增加,已成为发达国家和发展中国家决策者关注的话题。特别是在中国,解决过高的医疗费用带来的挑战已成为一项紧迫的问题。
奥希替尼最初于2015年11月在美国上市,随后于2017年3月在中国上市,用于EGFR突变的NSCLC的二线治疗。此前已有多项关于奥希替尼作为二线治疗方案的经济学评价研究,而无论是英国、美国或是中国的相关研究,其结果均表明奥希替尼作为NSCLC二线治疗方案对比传统化疗不具有明显的经济学优势[20,22-23]。
目前,奥希替尼已经在美国等国家和地区被批准作为NSCLC一线治疗。在美国和巴西对奥希替尼和传统EGFR-TKI药物在NSCLC患者中的经济型进行了评估,结果表明奥希替尼由于价格昂贵,作为一线治疗方案对比传统EGFR-TKI药物同样不具有经济优势[24]。奥希替尼在中国初上市时价格为每盒51 000元,远远高于吉非替尼和厄洛替尼等传统EGFR-TKI药物。既往两项国内关于奥希替尼对比传统EGFR-TKI药物经济学研究均基于奥希替尼初上市价格,两项研究均指出由于高昂的价格,奥希替尼在当时并不是一个具有经济性的治疗策略[25-26]。2018年10月10日,国家医保局正式宣布奥希替尼作为国家医保谈判品种纳入医保。目前奥希替尼医保价格是每盒15 300元,降幅达到70%。因此,为了确定奥希替尼在纳入医保价格大幅下降后的情况下,其作为一线治疗与其他EGFR-TKI药物相比的经济性,从而为临床决策者和医疗保险决策者提供更全面的证据,笔者建立了一种Markov决策分析模型来评估这种药物的成本-效果。
由于不能获得FAURA研究中CNS转移人群的总体生存数据,笔者对其OS数据进行了假设,依据国内一篇纳入215例发生CNS转移的NSCLC患者的前瞻性研究结果,一线TKI治疗后的CNS转移患者生存时间为4.5个月,该生存时间和先前关于日本、韩国NSCLC患者发生CNS转移后的生存分析队列研究结果并无较大差别[27-28]。为探讨假设各因素对ICER的影响程度,在一维敏感性分析中我们对PD效用值和各后续治疗方案进行单因素分析以,结果显示进展后治疗方案对结果影响较小,表明了结果的稳定性。
CNS转移是NSCLC最常见、最严重的并发症之一。相比吉非替尼和厄洛替尼,奥希替尼对血脑屏障的穿透能力更强。临床试验结果显示,奥希替尼能够显著延长CNS转移患者的无进展生存期[15.2和9.6个月,HR=0.47,95%CI=(0.3,0.74);P<0.001],因此,本次分析中纳入了一个CNS转移患者亚组的评估。基础分析显示,与普通人群相比,奥希替尼方案在CNS转移患者亚组中的健康产出较总人群更加显著(0.61和0.18 QALYs),总治疗成本也相对更低(139 664.63元和156 490.08元),但是,即便是在临床收益更高的CNS亚组中,奥希替尼相比传统EGFR-TKI药物仍未体现出经济学优势。
近年来,为了进一步提高患者药物的可及性,减轻患者用药负担,国家出台一系列医保相关政策,降低药品费用。此次评估的3种药品,奥希替尼纳入了2019年国家医保谈判药品,吉非替尼纳入第二批国家组织集中采购药品目录,厄洛替尼纳入2018年17种国家谈判抗癌药品目录。相比于初上市价格,3种药品经过谈判并纳入医保后价格均有较大幅度下降。但奥希替尼由于上市时间较短,目前其价格相比另外两种药品仍然较高,日均治疗费用分别为吉非替尼的9.3倍和厄洛替尼的6.7倍。在这样的情况下,如此巨大的价格差异所带来的成本劣势尚无法完全通过其临床疗效来弥补。研究结果也表明,无论在总人群还是CNS转移人群亚组中,奥希替尼相对于吉非替尼/厄洛替尼的ICER值都高于设定的WTP阈值。但是笔者发现,由于药品价格下降以及相对较大的临床优势,奥希替尼相对于其他两种药品的ICER值已经与WTP阈值十分接近,尤其对于CNS转移患者亚组,两者ICER值仅仅相差不到5万元。考虑到中国地域间经济发展水平不均衡,各地GDP差异较大,2018年人均GDP最高的省份和最低的省份相差达4.4倍。如果以各省份2018年GDP单独设置WTP阈值,则对于总人群,奥希替尼相对于吉非替尼/厄洛替尼在北京、上海、天津和江苏具有经济学优势;对于CNS转移患者亚组,奥希替尼在北京、上海、天津、江苏、浙江、福建、广东等地具有经济学优势。可以预见的是,随着社会经济的发展和人均GDP的不断提高以及药品价格的下降,奥希替尼将在更多地区具有经济学优势。此外,国外有研究指出,患者在生命的最后阶段的生存时间,对于患者本人及社会来说要显得更为珍贵[29]。在英国和美国,已经出台了针对生命末期的治疗政策,提高社会平均支付意愿的门槛。因此,结合中国经济发展水平和社会平均支付意愿,探索奥希替尼的合理医保支付标准,将有助于进一步提高靶向药的可及性和依从性,延长肺癌患者存活时间,提高生活质量。

