地塞米松在冠状病毒治疗中的应用*
蔡俊,葛卫红
(南京大学医学院附属鼓楼医院药学部,南京 210008)
根据世界卫生组织公开数据,截至2020年6月19日全世界确诊新型冠状病毒肺炎(Coronavirus disease 2019,COVID-19)患者达8 385 440例[1]。全球均在积极探索COVID-19治疗方案,努力寻找切实有效的治疗药物。糖皮质激素具有抗炎、免疫抑制、抗毒和抗休克作用[2]。糖皮质激素通过抑制白细胞介素(IL)、肿瘤坏死因子(TNF)、粒细胞-巨噬细胞集落刺激因子(granulocyte-macrophage colony stimulating factor,GM-CSF)等细胞因子的转录,减弱对人体有害的细胞因子风暴;还可通过抑制白三烯(leukotriene,LT)、前列腺素(prostaglandin,PG)以及巨噬细胞中一氧化氮合酶(NO synthase,NOS)而发挥抗炎作用[3]。糖皮质激素曾广泛应用于严重急性呼吸综合征(severe acute respiratory syndrome,SARS)、中东呼吸综合征(middle east respiratory syndrome,MERS)的治疗,多项指南推荐在COVID-19治疗中使用糖皮质激素,并开展了多项糖皮质激素治疗COVID-19的临床试验,但目前关于糖皮质激素在冠状病毒治疗中的应用仍存在较大争议[4]。而地塞米松(dexamethasone,DEX)作为长效糖皮质激素,具有作用持续时间长、对糖皮质激素受体亲和力强的特点。本文通过检索相关文献,系统总结地塞米松在冠状病毒治疗中的作用,以期为在COVID-19治疗中合理使用地塞米松提供循证医学证据。
1 资料与方法
以“冠状病毒”“n-CoV”“COVID”“SARS”“MERS”“地塞米松”作为关键词,检索中国知网和万方数据库;以“(coronavirus) OR (COVID) OR (n-CoV) OR (SARS) OR (MERS)”(#1)、“dexamethasone”(#2)作为检索词,检索策略为(#1 AND #2),检索PubMed数据库,检索时间自建库截止至2020年6月18日。文献纳入标准:关于地塞米松治疗冠状病毒的综述、临床研究、动物实验、个案报道等。排除标准:①未明确糖皮质激素使用种类或未使用地塞米松文献;②地塞米松用于非冠状病毒治疗目的的文献。采用描述性评价和分析方式进行总结分析。
2 研究结果
通过检索初检文献99篇,删除重复文献,阅读题名和摘要进行初筛后进行阅读全文,得到5篇文献。
2.1地塞米松在COVID-19治疗中的应用 作为世界上关于COVID-19最大型的随机对照试验之一,Recovery试验共纳入了英国175家医院,涉及11 500例患者[5]。其中2104例患者被随机分配至地塞米松治疗组,患者每天接受口服或静脉注射地塞米松进行治疗(每日一次,每次6 mg),地塞米松疗程为10 d;另有4321例患者随机分配至对照组,接受常规治疗。结果显示,在常规治疗组中需要通气治疗的患者28 d死亡率最高(41%),仅需要氧气支持的患者28 d死亡率略低(25%),不需要任何呼吸干预的患者28 d死亡率最低(13%)。而在地塞米松治疗组中,对于需要通气治疗的患者,地塞米松组较对照组死亡率降低1/3[RR=0.65,95%CI=(0.48,0.88),P=0.0003],效果最为明显;对于接受氧气支持的患者,地塞米松组较对照组死亡率降低20%[RR=0.80,95%CI=(0.67,0.96),P=0.002 1],使用地塞米松也有一定效果;对于不需要呼吸支持的患者,地塞米松没有带来更多获益[RR=1.22,95%CI=(0.86,1.75),P=0.14]。
2.2地塞米松在SARS治疗中的应用 由于猪呼吸道冠状病毒(porcine respiratory coronavirus,PRCV)的肺部病理与严重急性呼吸综合征冠状病毒(severe acute respiratory syndrome- coronavirus,SARS-CoV)类似,JUNG等[6]使用PRCV作为模型来阐明地塞米松对冠状病毒诱发的肺炎的影响。将大白猪-杜洛克杂交断奶仔猪(n=130)分为PRCV/磷酸盐缓冲液(phosphate buffered solution,PBS)组(n=41)、PRPV/DEX组(n=41)、空白对照/PBS组(n=23)和空白对照/DEX组(n=25)。使用鼻内和气管内接种PRCV毒株,从接种病毒后第1天到第6天(每天一次,每次2 mg·kg-1,肌内注射)使用地塞米松。结果显示,在感染早期(第2天)地塞米松可以减轻由肺泡上皮细胞急性坏死介导的早期炎症,可有效缓解肺部病变并减少呼吸道冠状病毒感染早期在肺内的病毒复制;但在感染中后期(第4天,第10天,第21天)由于T细胞减少,γ-干扰素细胞因子分泌细胞(gamma interferoncytokine-secreting cells,IFN-γ CSC)降低,地塞米松治疗可能会影响肺中PRCV的清除,从而为更广泛的病毒复制创造环境,出现更严重的肺炎和广泛的病毒复制。

郝东等[8]为了探讨地塞米松在SARS冠状病毒N蛋白对大鼠肺部炎症中的调节作用,将24只大鼠平均分为0.9%氯化钠溶液对照组、病毒蛋白6 h组、病毒蛋白24 h组以及地塞米松干预组,其中地塞米松干预组给予腹腔注射10 mg·kg-1地塞米松。结果显示,在滴入SARS冠状病毒N蛋白后,大鼠血清及BAL中IL-6、IL-10、转化生长因子-β1(transforming growth factor-β1,TGF-β1)水平出现显著升高。其中IL-6作为促炎因子,在疾病早期较为重要。而IL-10和TGF-β1抗炎因子,在肺损伤修复中具有重要作用。经过地塞米松处理后,大鼠血清及BALF 中IL-6、IL-10、TGF-β1水平出现显著下降,表明地塞米松通过抑制炎症反应起到减轻肺损伤的作用,同时也抑制了机体代偿性抗炎作用。另外,大鼠外周血白细胞总数和淋巴细胞比例出现显著下降,表明地塞米松抑制了机体免疫力。
LI等[9]为了确定调节活化正常T细胞表达与分泌趋化因(regulation upon activation normal T cell expressed and secreted,RANTES)是否在SARS过程中起作用,将人急性单核细胞白血病(human promonocytic leukemic,THP-1)细胞系与热灭活的SARS-CoV一起孵育,并用ELISA法检测上清液中RANTES的水平。然后评估地塞米松对诱导分泌的作用。实时荧光定量PCR用于研究RANTES在体外SARS-CoV复制中的作用。结果显示,与灭活SARS-CoV孵育24 h后,在巨噬细胞的培养基中检测到RANTES,与对照组相比,诱导的RANTES水平显着升高。与预期相反,在加入不同浓度的地塞米松(从10-8~10-6mmol·L-1)后,RANTES的产生未能受到抑制,作者推测这可能与地塞米松的浓度相关。
3 讨论
3.1地塞米松在冠状病毒感染治疗中的疗效之争 糖皮质激素具有强大的抗炎作用,而冠状病毒具有诸多不良的免疫反应,其中最严重的就是由巨噬细胞过度活化引起细胞因子大量释放导致的细胞因子风暴[10]。糖皮质激素能够抑制大量炎症因子导致肺部疾病快速进展,减少肺的渗出,减轻肺损伤以及后期的肺纤维化,改善肺的氧合功能[2]。
虽然在SARS、MERS的治疗中糖皮质激素起到了一定的改善临床症状和减轻疾病进展的作用,但在降低病死率方面,糖皮质激素的作用存在一定争议[11]。在COVID-19治疗中,一项针对72例患者的回顾性研究[12]中将51例使用中低剂量糖皮质激素患者作为干预组,21例未使用糖皮质激素患者作为对照组。两组患者在病毒清除时间、肺损伤改善时间方面并未表现出显著性差异。著名医学期刊《柳叶刀》也发表相关述评,RUSSELL等[13]认为COVID-19患者可能无法从糖皮质激素中获益,反而更易发生不良结局,建议除了临床试验之外,不应使用糖皮质激素治疗新型冠状病毒导致的肺损伤或休克。
然而,最新研究显示地塞米松能够将使用呼吸机治疗的COVID-19重症患者死亡率降低1/3,仅接受氧气治疗的患者死亡率降低1/5[5]。这是在抗击COVID-19方面取得的突破性进展,迄今为止仅有地塞米松被证实能够降低COVID-19患者的病死率。该项研究表明过度活跃的免疫反应在严重感染患者中可能更有害,地塞米松在6 mg·d-1的剂量下其益处超过潜在的危害。
3.2在COVID-19中地塞米松的选择、起始时间以及疗程的探讨 目前关于地塞米松在冠状病毒感染治疗中的研究数量远少于其他糖皮质激素,既往研究多集中于甲泼尼龙。在治疗SARS方面,国家卫生健康委发布的《糖皮质激素类药物临床应用指导原则》[2]推荐使用甲泼尼龙。在治疗COVID-19方面,国家卫生健康委员会联合国家中医药管理局发布的七版《新型冠状病毒肺炎诊疗方案》均推荐使用甲泼尼龙[14],中华医学会呼吸病学分会有关专家发表的《新型冠状病毒肺炎糖皮质激素使用的建议》同样推荐使用甲泼尼龙[15]。这可能与甲泼尼龙半衰期适中,对糖皮质激素受体亲和力最强的特性相关[2]。但Recovery试验[5]的突破性研究成果表明地塞米松在治疗新型冠状病毒肺炎方面或许具有无可比拟的优势。
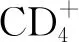
地塞米松的使用疗程同样也是棘手的临床问题。长期应用糖皮质激素的危害较大,因此既往关于糖皮质激素在病毒性肺炎治疗中的应用的临床指导意见中建议短期使用糖皮质激素,推荐疗程多为3~5 d[2]。在COVID-19的治疗中也推荐短期(3~5 d)使用糖皮质激素[14],仅《新型冠状病毒肺炎糖皮质激素使用的建议》[11]的推荐疗程为6 d。但在Recovery试验[5]中长效糖皮质激素地塞米松的使用疗程长达10 d,这与以往推荐意见不一致,提示COVID-19重症患者的细胞因子风暴可能比预期更为严重,应当延长糖皮质激素使用时间,减轻炎症反应,患者将得到更大获益。
3.3在COVID-19中地塞米松的使用注意事项 在COVID-19的治疗中不仅需要明确地塞米松的起始治疗时机、使用疗程,还需要关注地塞米松的使用注意事项。对于糖尿病、对地塞米松赋形剂过敏、难治性高血压、谵妄、青光眼、近3个月内活动性消化道出血、已知继发细菌或真菌感染、已知的免疫抑制状态、严重淋巴细胞减低等患者[11],应当慎用地塞米松。

