维持性血液透析患者心脏瓣膜钙化相关危险因素分析
赵艳梅,姚荣芳,韦京福
云南省红河州第三人民医院肾内科,云南个旧661000
血管钙化以及软组织钙化是终末期肾脏病患者最主要的并发症,该疾病可增加患者心脏负担,对心脏功能产生损害,并与肾病互为影响,进一步加重患者病情。根据相关的调查结果显示。利用电子数据的检测方法,其中有2/3以上的透析患者都会出现冠状动脉钙硬化,而有50%以上的患者会出现合并心脏瓣膜钙化等情况。通过维持性血液透析患者瓣膜钙化是判断动脉粥样硬化的最重要因素,不仅能够预测透析后患者心血管疾病发生的概率,而且也会影响心脏介入治疗的预后效果。在透析患者中成纤维细胞生长因子会显著升高,而且会与患者的钙磷代谢具有非常紧密的联系,该文选择该院2018年3—11月收治的152例透析患者,对心脏瓣膜钙化状况的相关危险因素进行分析,现报道如下。
1 资料与方法
1.1 一般资料
该研究的152例患者为该院在透患者,透龄≥3个月,其中男性87例,女性65例;年龄19~79岁。根据患者的心脏超声检查将患者分为钙化组(69例)和非钙化组(83例)。两组患者一般资料差异无统计学意义(P>0.05)。所有患者均知悉此次研究的目的和意义,并签署知情同意书,该研究获得该院伦理委员会批准。
排除标准:心脏彩超检查排除风湿性心脏瓣膜病、先天性心脏病及感染性心内膜炎等所致的心脏瓣膜钙化患者。
1.2 方法与观察指标
收集入组的152例在透患者的心脏彩超相应指标及一般病历资料(包括性别、年龄、透龄、体重指数、血压、吸烟、糖尿病病史、血色素、血浆白蛋白、胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、碱性磷酸酶、尿素氮、尿酸、血肌酐钙磷及全段甲状旁腺激素(iPTH)等指标)进行统计及输机,根据超声结果将患者分为钙化组和非钙化组,比较两组的临床情况。
1.3 统计方法
该次研究采用SPSS 17.0统计学软件进行数据分析,计量资料以(x±s)表示,行t检验;非正态分布的计量资料用秩和检验;计数资料以[n(%)]表示,行χ2检验,P<0.05为差异有统计学意义。用多因素Logistic回归分析相关资料与患者心脏瓣膜钙化的相关危险性。
2 结果
2.1 一般资料
该研究中152例患者原发病情况:慢性肾炎56例,高血压肾病46例,糖尿病肾病31例,梗阻性肾病10例,痛风性肾病3例,狼疮性肾炎2例,紫癜性肾炎1例,多发性肌炎1例,泌尿系肿瘤2例。钙化组69例,占45.39%,非钙化组83例,占54.60%,两组性别、吸烟史、体重指数、透龄、透析前血压(收缩压、舒张压)、KT/V比较差异无统计学意义(P>0.05)。
两组患者年龄、是否患糖尿病等一般资料数据差异无统计学意义(P>0.05),见表1、表2。

表2 钙化组与非钙化组一般资料比较[n(%)]Table 2 Comparison of general information between calcification group and non-calcification group[n(%)]
2.2 生化指标
钙化组血校正钙、甘油三酯明显高于非钙化组(P>0.05);钙化组血磷低于非钙化组(P>0.05);钙化组甲状旁腺激素激素、血碱性磷酸酶高于非钙化组,但差异无统计学意义,(P>0.05);钙化组血浆白蛋白、尿素氮、肌酐、血色素、尿酸、血胆固醇、高密度脂蛋白、低密度脂蛋白两组比较差异无统计学意义(P>0.05),见表3。
2.3 心脏彩超相关指标
钙化组69例患者,钙化发生率为45.39%,其中单纯二尖瓣钙化4例,占5.80%,单纯主动脉瓣钙化50例,占72.46%,主动脉瓣和二尖瓣联合钙化有15例,占21.74%,未发现三尖瓣及肺动脉瓣钙化病例。钙化组室间隔厚度(IVST)明显高于非钙化组(P>0.05)。钙化组及非钙化组左房内径(LAD)、左室后壁厚度(PWT)、左室舒张末内径(LVDd)、左室舒张末容积(LVEDV)、左室收缩期容积(LVFS)、左室射血分数(LVEF)、左心室心肌质量指数(LVMI)等指标差异无统计学意义(P>0.05)。见表4。

表1 钙化组与非钙化组一般资料比较(x±s)Table 1 Comparison of general data between calcification group and non-calcification group(x±s)
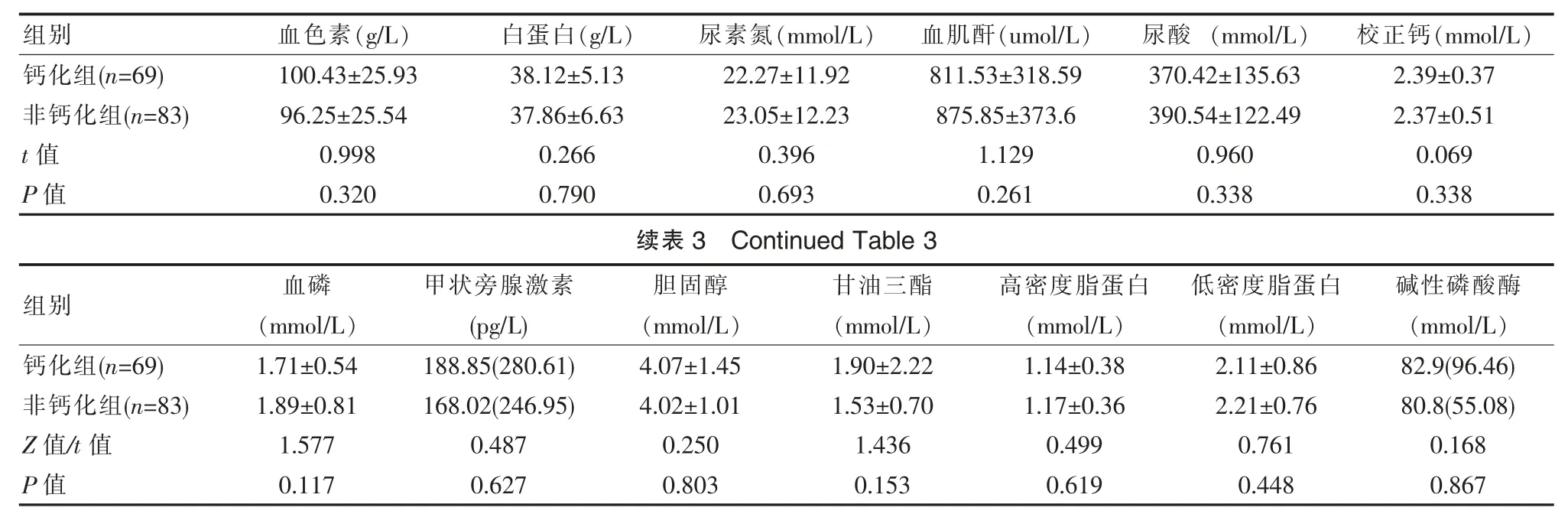
表3 钙化组与非钙化组生化指标的比较(x±s)Table 3 Comparison of biochemical indexes between calcification group and non-calcification group(x±s)

表4 两组患者心脏彩超相关指标比较(x±s)Table 4 Comparison of related indicators of cardiac color Doppler ultrasound in the two groups(x±s)
2.4 多因素Logistic回归分析心脏瓣膜钙化的危险因素
应用多因素Logistic回归分析,分析结果显示年龄是心脏瓣膜钙化的独立危险因素。见表5。
3 讨论
终末期肾脏病维持透析患者心脏瓣膜钙化与患者心血管病的病死率有明显的相关性。据报道,维持性血液透析患者心脏瓣膜钙化的发生率达24.2%~38.4%[1-2],患者心脏瓣膜钙化以主动脉瓣钙化最为多见(发生率为28%~55%),二尖瓣钙化次之(发生率为10%~40%),三尖瓣、肺动脉瓣钙化少见。该研究中,心脏瓣膜钙化发生率为45.39%,其中单纯主动脉瓣钙化占72.46%,单纯二尖瓣钙化占5.80%,主动脉瓣和二尖瓣联合钙化占21.74%,未发现三尖瓣及肺动脉瓣钙化病例。该研究,心脏瓣膜钙化的发生率明显高于报道。维持性血液透析患者瓣膜钙化的危险因素包括年龄、透析龄、微炎症状态、脂代谢异常、骨矿物质代谢异常等。目前年龄是透析患者心血管系统钙化发生、发展公认的主要危险因素,但是其他影响因素(血糖、透龄、性别、全段甲状旁腺激素、血清磷水平、感染因素、高血脂等)对心血管系统钙化的影响还未达成共识。

表5 Logistic回归分析心脏瓣膜钙化的相关危险因素Table 5 Logistic regression analysis of risk factors related to heart valve calcification
该研究中钙化组年龄较非钙化组大,经Logistic回归分析显示年龄是心脏瓣膜钙化的危险因素。姜晨[3]选择2012年1月—2018年6月于吉林大学第二医院肾病内科行腹膜透析置管术的腹膜透析患者,所有患者置管时间间隔至少3个月分别行心脏彩超检查,根据置管时是否存在心脏瓣膜钙化分为基线下钙化组与非钙化组。结果显示与非钙化组比较,基线下钙化组患者的年龄(57.45±10.11)岁较大,而白蛋白(33.39±6.43)g/L较低(P<0.05)。该研究结果则指出钙化组患者年龄(62.87±10.87)岁,尿素氮(22.27±11.92)mmol/L,白蛋白(38.12±5.13)g/L。其研究与该文的研究结果相近,但有一定数据差异,可能和病例数差异相关。多因素Logistic回归分析显示年龄、尿素氮与基线下心脏瓣膜钙化独立正相关,而白蛋白与基线下心脏瓣膜钙化独立负相关。该研究中维持性血液透析患者钙化组糖尿病患者占24.6%,非钙化组糖尿病患者占15.7%,与相关研究相符。有研究显示糖尿病肾功能衰竭患者比非糖尿病肾功能衰竭患者有更低的25(OH)D水平,且糖尿病患者存在更严重的微炎症状态,这些都是加重心血管钙化的原因,故临床应该重视和早期处理糖尿病肾功能衰竭患者的微炎症状态及低25(OH)D水平来预防心血管钙化。在血脂与心脏瓣膜钙化的相关研究中,国内学者[4]研究显示,胆固醇、甘油三酯、低密度脂蛋白是心脏瓣膜钙化的危险因素。该研究中钙化组与非钙化组胆固醇、高密度脂蛋白及低密度脂蛋白差异无统计学意义(P>0.05),两组甘油三酯指标比较,钙化组高于非钙化组。高脂血症导致动脉粥样硬化,使透析患者心血管并发症发生率增加,所以临床对维持性血液透析患者血脂的监测及管理至关重要。
研究证实[5],钙磷代谢紊乱和继发的甲状旁腺功能亢进能促进心血管系统钙化,是终末期肾脏病死亡的独立预测因子。该研究中,钙化组与非钙化组比较,钙化组血钙水平、使用α-D3和钙剂高于非钙化组,但在透析龄、性别、甲状旁腺激素水平钙化组与非钙化组差异无统计学意义(P>0.05),且钙化组血磷明显低于非钙化组,故严格掌握钙剂、α-D3的使用指南,维持血钙在目标范围内有助于预防心脏瓣膜钙化的发生,此外,钙化组血磷低于非钙化组,两组iPTH也无明显差异性,提示心脏瓣膜钙化不只与钙磷及甲状旁腺激素等因素有关。有研究显示慢性肾功能衰竭患者心血管钙化与营养不良、炎症等密切相关,此外还有许多关于成纤维因子23、血骨桥蛋白(OPN)及非活性基质Gla蛋白(ucMGP)等与心脏瓣膜钙化的相关性进行研究,在此,因条件限制,未能做上述指标的研究。
相关分析显示,心脏瓣膜钙化程度重的患者,心功能往往较差,不少患者因此发生心力衰竭。该研究中152例患者,通过心脏彩超评估心脏结构和功能指标并进行比较,钙化组与非钙化组室间隔厚度(IVST)差异无统计学意义(P>0.05),左房内径(LAD)、左室后壁厚度(PWT)、左室舒张末内径(LVDd)、左室舒张末容积(LVEDV)、左室收缩期容积(LVFS)、左室射血分数(LVEF)等指标比较差异无统计学意义(P>0.05)。文献报道[6],终末期肾脏病维持性血液透析治疗患者左室肥厚(LVH)的发病率高达71%。其研究中通过对152例患者左心室心肌质量指数(LVMI)评估发现LVH 96例,发病率约为63.16%,其中钙化组46例(占钙化组的66.67%),非钙化组50例(占非钙化组的60.24%),两组左心室心肌质量指数比较差异无统计学意义(P>0.05),LVH是导致维持性血液透析患者心律失常、心功能衰竭及心源性猝死的独立危险因素[7]。因此,通过心脏彩超检查早期发现、早期干预维持性血液透析患者心脏结构改变,有利于防治维持性血液透析患者心力衰竭,降低心血管发生率,提高患者透析生存率[8]。
综上所述,维持性血液透析患者心瓣膜钙化是一个多因素参与的病理过程,该研究结果显示年龄、血钙、使用α-D3及钙剂、甘油三酯与心脏瓣膜钙化有一定关系,其中年龄是心脏瓣膜钙化的独立危险因素。该研究因条件有限,未对成纤维因子23、CRP及血骨桥蛋白(OPN)及非活性基质Gla蛋白(ucMGP)等与心脏瓣膜钙化的相关性进行研究。

