内淋巴囊肿瘤术后20 年复发影像学诊断一例
韩冰 张瑜 岳 光红 周及红 刘东
1 吉林大学第二医院放射科,长春 130041;2 吉林大学第二医院老年病及全科医学科,长春 130041
颞骨的恶性肿瘤发病率极低,仅为1/10 万~6/10 万,其中以外耳道最常见,中耳及内耳更为少见[1]。内淋巴囊肿瘤(endolymphatic sac tumor,ELST)是起源于内耳的低度恶性肿瘤,较为罕见,起病隐匿,生长缓慢。ELST 位于部位较深的侧颅底,周围紧邻面神经、颈内动静脉等重要神经及血管,其后方为后颅窝。因此,尽管其恶性程度较低,但肿瘤常累及桥小脑角区,较大肿瘤延伸至颈静脉球部,侵蚀静脉窦及其相关血管等结构,手术难度较大[2-3]。笔者报道了1 例经病理结果证实的ELST 病例,通过患者的临床表现、实验室诊断、MRI 与CT 检查结果,并结合相关文献,总结了其影像学表现在诊断中的应用价值。
1 患者资料
患者女性,46 岁,因“右耳外耳道肿物30 年、右侧面瘫28 年加重”就诊。1996 年患者就诊于我院耳鼻喉科,行幕下开颅囊肿探查术,病理结果提示(桥小脑角处硬膜外)孤立性骨囊肿。2018 年9 月12 日患者右耳再次流脓流血,入院进行治疗。患者此次入院后行颞骨CT 检查,CT 表现为右侧内耳不规则软组织密度肿块,周围颞骨呈“蜂窝状”弥漫性溶骨性破坏,肿瘤向周围膨胀性生长,其内可见不规则钙化影,边缘见环形高密度影;累及中耳及外耳道,内耳听小骨破坏,仅见锤骨头、砧骨体部及残缺砧骨短脚;病灶累及面神经,致面神经膝部、鼓室段、乳突段骨管破坏;耳蜗外侧鼓室岬骨质局部缺如,半规管、前庭导水管及内听道骨质破坏。CT 诊断提示为右侧颞骨乳突占位病变(图1)。并进行耳部MRI 平扫及弥散加权成像检查,结果显示病灶T1、T2 加权成像呈混杂高信号,弥散加权成像呈等低或低信号,增强扫描病灶呈明显不均匀强化,大小约为4.1cm×3.7cm,邻近脑膜受累呈线样强化。MRI 诊断提示为右侧中耳、内耳区占位性病变,考虑ELST 可能性大(图1)。根据患者主诉、体征及各项辅助检查结果,临床诊断为ELST,右侧周围性完全性面瘫,右耳极重度感音神经性耳聋。决定行右侧ELST 切除术、右侧颞骨次全切除术治疗。术中取组织,诊断结果为(右侧颞骨)形态符合ELST。免疫组化结果:广谱细胞角蛋白(AE1/AE3)(+)、上皮膜抗原(+)、波形蛋白(+)、CK8/18(+)、甲状腺转录因子(-)、甲状腺球蛋白(-)、胶质纤维酸性蛋白(-)、细胞增殖指数Ki-67(阳性1%)、细胞特异激活蛋白(+)。术后患者达到临床治愈,可以出院。ELST易复发,嘱患者定期复查,长期观察病情变化。
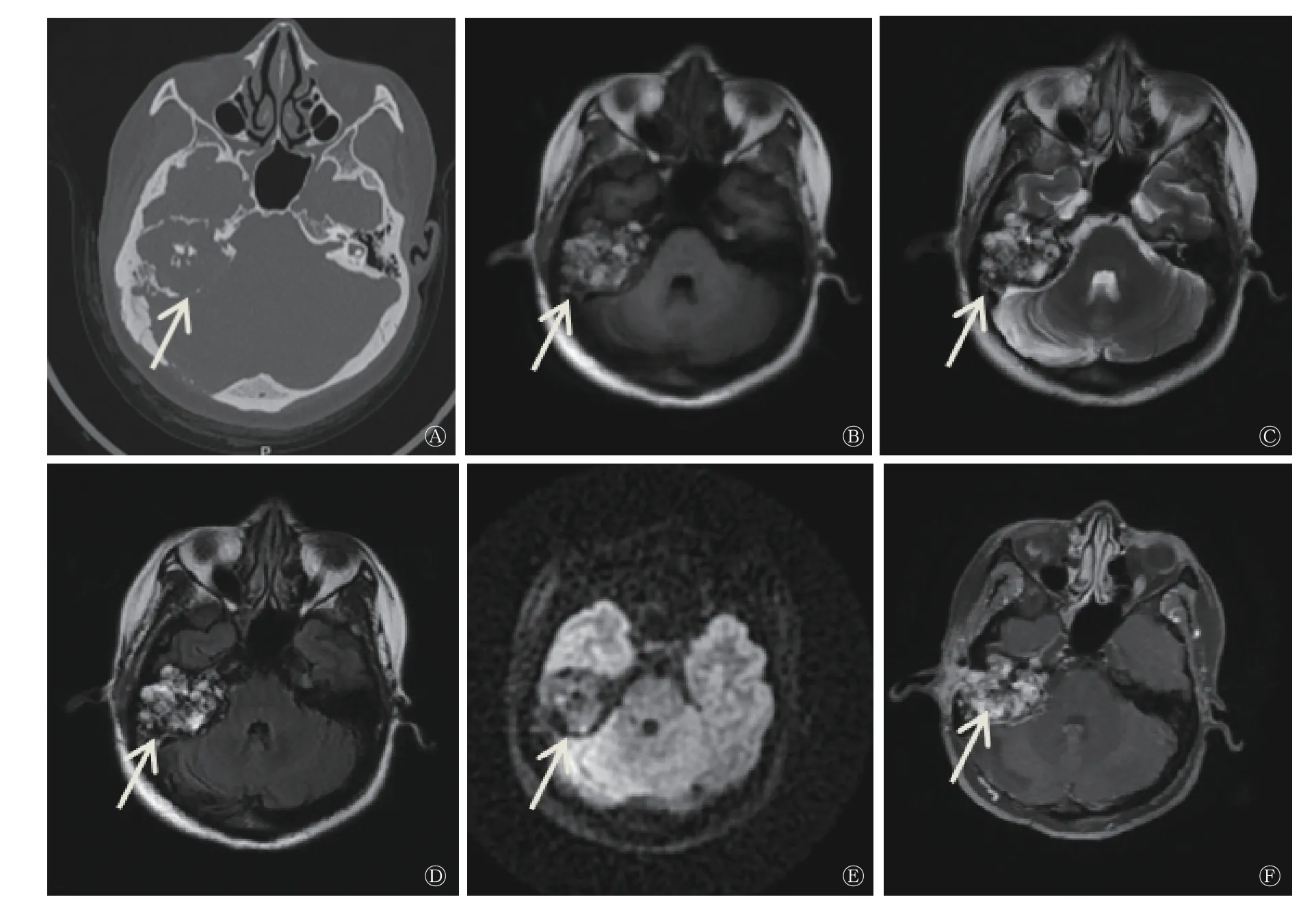
图1 右侧颞骨内淋巴囊肿瘤患者(女性,46 岁)的CT(A)和MRI(B~F)图 图中,A:右侧颞骨岩部“蜂窝状”溶骨性破坏,内见斑片状钙化影(箭头所示);B:T1 加权成像呈混杂信号(箭头所示);C:T2 加权成像呈混杂长T2 信号(箭头所示);D:水抑制成像呈不均匀高信号(箭头所示);E:弥散加权成像未见明显高信号(箭头所示);F:增强图像示病灶呈不均匀强化,邻近脑膜受累呈线样强化(箭头所示)。CT:计算机体层摄影术;MRI:磁共振成像Fig. 1 CT (A) and MRI (B~F) images of the patient with endolymphatic sac tumor disease in right temporal bone(female,46 years old)
2 讨论
ELST 是由Hassard 等[4]发现的起源于内耳内淋巴囊的肿瘤。1989 年Heffner 等[5]对20 例ELST 患者的综合分析发现,患者颞骨有一致性的组织学改变。内淋巴囊位于颞骨岩部后方的前庭导水管外口处,主要功能是监测内淋巴的体积和压力。内淋巴囊可分为近侧段及远侧段两部分,近侧段走行于岩骨中后缘的骨性凹陷切迹内,被认为是ELST的发生部位。ELST 分为散发型和遗传型,遗传型ELST 常合并希-林病(von Hippel-Lindau diesease,VHL),VHL 是第3 号染色体短臂上的肿瘤支持基因失活,是常染色体遗传性疾病。据文献报道,10%~15%的VHL 患者会发生ELST,其中30%为双侧发病[6]。ELST 好发于成人,平均年龄40 岁,年龄跨度较大。
ELST 生长缓慢,随着疾病的进展,肿瘤可向内侧延伸至桥小脑角,向外累及中耳甚至外耳,向上延伸至中颅窝,向下延伸至中颅底,向前外累及海绵窦、内听道及面神经管,向后侵犯颅后窝等,引起周围组织破坏,但肿瘤淋巴结转移可能性非常小,远处转移文献报道少见。ELST临床表现主要取决于肿瘤的大小和生长方向,以单侧听力损失最为常见,主要为进行性感音神经性耳聋、持续不断且高调耳鸣、眩晕、颅神经受累等,少数病例表现为突聋,此时病情多已发展为重度。由于肿瘤生长部位较深,周围毗邻面神经,因此面神经多受累,表现为面肌无力或面瘫。此外,第Ⅸ~Ⅻ对颅神经也可因受累表现出相应的症状[7]。
ELST 影像学表现具有一定特点[8-9],CT 表现为颞骨岩部软组织密度肿块,呈浸润性生长,内有点状、针状钙化,直径≤3 cm 的肿瘤通常集中在颞骨岩部后方,靠近内淋巴囊部位;而最大径>3 cm 的肿瘤扩散至邻近区域,引起相应的临床表现。MRI 结果显示,绝大部分ELST T2 加权成像呈高信号,T1 加权成像呈等高或高信号,部分接近小脑白质。肿瘤边缘见环形高信号,增强扫描呈明显强化。ELST 由颈内动脉、咽升动脉及小脑前后动脉等供血。在本病例中,ELST 最大径>3 cm,其影像学表现与文献[8-9]报道结果相符。
ELST 为低级别腺癌,肿瘤生长方式多样,可见乳头状、实性、滤泡状或囊性结构[10]。肿瘤细胞通常单层排列,呈乳头状、管状;囊性腺管样结构的腺腔内可见粉染胶样分泌物,与甲状腺肿瘤相似,浸润性生长并破坏周围骨质。乳头或腺腔被覆单层立方或柱状上皮细胞,细胞质丰富,核分裂像罕见;间质为富于血管的大量增生的纤维结缔组织,灶区淋巴细胞浸润及含铁血黄素沉积,部分区域可见少量死骨。韩冬艳等[11]研究结果显示,ELST 免疫染色组织检测为波形蛋白、广谱细胞角蛋白和上皮膜抗原呈弥漫阳性,胶质纤维酸性蛋白、突触素表达不定,甲状腺球蛋白和甲状腺转录因子表达呈阴性,增殖细胞核抗原Ki-67 值不高[12]。本病例与该文献报道一致。
ELST 需要与颈静脉区生长的肿瘤相鉴别。(1)颈静脉球瘤。其位于颈静脉孔区富血供的实性肿块,起源于颈静脉球和鼓室体副神经节,起源部位低于ELST,肿瘤常膨胀性生长,侵入颈静脉孔区;颈静脉球瘤MRI 典型的影像学表现为盐-胡椒征。(2)颈静脉孔神经鞘瘤。部分学者将神经鞘瘤分为4 型,即A 型位于颅内,较少扩展入颈静脉孔;B 型位于颈静脉孔,并扩展入颅内;C 型位于颅外,扩展入颈静脉孔区;D 型同时侵犯颅内外,呈哑铃状,即哑铃型或称颅内外沟通型[13]。ELST 主要与B 型神经鞘瘤相鉴别,神经鞘瘤多见于40 岁以上女性,肿瘤以颈静脉孔神经部为中心,颈静脉窝扩大,肿块呈长T1 长T2 信号,增强扫描呈明显均匀或不均匀强化。(3)颈静脉孔区脑膜瘤。肿块以宽基底与脑膜相连,并沿脑膜生长,常引起相邻骨组织增生硬化或轻度吸收破坏,增强扫描呈明显强化,并见“脑膜尾征”,颈静脉孔扩大不明显。
尽管ELST 发病率极低,但对于发生在颞骨内淋巴囊区域的肿块,CT 检查发现骨质明显破坏,肿块内出现钙化,MRI T2 加权成像呈明显不均性高信号,增强扫描呈明显强化时,高度提示ELST。CT 和MRI 对其诊断、鉴别诊断及确定疾病范围具有很高价值。
利益冲突本研究由署名作者按以下贡献声明独立开展,不涉及任何利益冲突。
作者贡献声明韩冰负责论文的撰写与修订;张瑜、岳光红负责病例与文献的收集;周及红负责论文的审核与校对;刘东负责方案的提出与设计、论文的审阅。

