心房颤动射频消融术后长期抗凝可行性及安全性的Meta 分析和试验序贯分析
梁士楚,王翠,宋晨宇,常龄予,万宇辉,李小虎,赵韧
心房颤动(房颤)是最常见的心律失常之一,全球患病率近1.5%~2.0%[1]。房颤可引起血栓栓塞,房颤患者的脑卒中发生风险增加4~5 倍[2-3]。射频消融术是根治难治性房颤的一线方案,而术后心内膜损害和心房钝抑在一定程度上促进术后早期血栓形成。2017 美国心律学会(HRS)/欧洲心律协会(EHRA)/欧洲心律失常学会(ECAS)/亚太心脏节律协会(APHRS)/拉美心脏起搏与电生理协会(SOLAECE)房颤导管和外科消融专家共识推荐手术两个月内应不间断使用华法林或新型口服抗凝药(NOAC),两个月后是否继续抗凝取决于患者的脑卒中风险[4]。但长期抗凝治疗策略仍尚有争议[5]。合理抗凝有助于降低脑卒中发生率同时可预防、延缓房颤患者认知功能障碍或痴呆的发生[6]。本文通过对房颤射频消融治疗3 个月(空白期)后继续服用口服抗凝药与否的出血、血栓栓塞事件发生情况进行Meta 分析,旨在为消融术后的临床管理提供科学依据。
1 资料与方法
1.1 文献选择
纳入标准:(1)研究类型:房颤射频消融术成功后是否应用抗凝治疗的观察性临床研究(前瞻性/回顾性队列研究),一般信息齐全。(2)研究对象:经历射频消融术3 个月后停用/不停用抗凝治疗的房颤患者,将在房颤射频消融治疗3 个月(空白期)后,不使用抗心律失常药物而无房颤或心房扑动或房性心动过速发作视为治疗成功[7]。(3)至少观察记录以下指标中的一项:术后血栓栓塞、出血事件。
1.2 资料检索
在PubMed、The Cochrane Library、Embase 等英文数据库以“atrial fibrillation[Mesh]”、“radiofrequency catheter ablation[Mesh]”、“anticoagulant[Mesh]”、“warfarin”、“rivaroxaban”、“dabigatran”、“thromboembolism [Mesh]”等为检索词;在中国知网、维普、万方等中文数据库以“心房颤动”、“射频消融”、“口服抗凝”、“栓塞”等为检索词进行检索、筛选文献,时间为2007年8月1日至2020年3月1日。
1.3 文献资料提取及质量评价
两名研究者对纳入文献进行独立资料提取和文献评价,最后交由第三名研究者进行核对。提取的资料包括:第一作者、患者平均年龄、房颤类型、使用抗凝药种类、持续抗凝时间、样本量、使用与停用口服抗凝剂人数、随访时间、出现术后主要并发症(血栓栓塞、出血)例数。使用NOS 量表对所选的文献进行评分,评分的内容包括病例的选择、可比性和结局,以≥ 6 分为高质量研究。
1.4 统计学方法
采用RevMan 5.3 和Stata 12.0 软件进行统计分析。采用Q 检验进行异质性检验:P≥0.1 且I2≤50%时表明研究间具有同质性,采用固定效应模型;P<0.1 或I2>50%时表明研究间存在统计学异质性,若无明显临床异质性采用随机效应模型进并寻找异质性来源;若异质性明显(I2>75%)或无法寻找异质性来源时则改用描述性分析。二分类变量采用相对危险度(RR)为统计量,各效应量均以95%CI表示。采用漏斗图分析是否存在发表偏倚。
采用TSA0.9.5.10 软件进行试验序贯分析,对Meta 分析所需样本量进行估算以提高稳健性和精确性[8]。设定参数:(1)传统界值:界值类型为双侧,Ⅰ类错误为5%;(2)α 消耗函数界值:Ⅰ类错误为5%,统计学效能为80%,相对危险减少率(RRR)为35%,对照组事件发生率估算为3%,异质性矫正基于模型的变异值;(3)重对数定律:Ⅰ类错误为5%,RR 对应惩罚值λ 为2。
2 结果
2.1 文献筛选结果(图1)
在数据库中的检索初步得到文献95 篇,按照纳入及排除标准最终纳入15 篇文献。
2.2 纳入文献基本特征和质量评价(表1)
对纳入的15 篇研究的基本特征(第一作者、房颤类型、患者平均年龄、左心房内径、术后抗凝时间、抗凝药种类、总样本量、抗凝组和非抗凝组样本量、随访时间等)进行记录,并利用NOS 量表进行质量评价。

表1 纳入文献基本特征及NOS 评分
2.3 Meta 分析结果(图2、3)
Meta 分析纳入15 篇研究,共15 837 例患者,术后继续服用抗凝剂(抗凝组)6 079 例,停用抗凝剂(非抗凝组)9 758 例。共发生血栓栓塞154 例(抗凝组73 例,不抗凝组81 例),出血104 例(抗凝组88 例,非抗凝组16 例)。
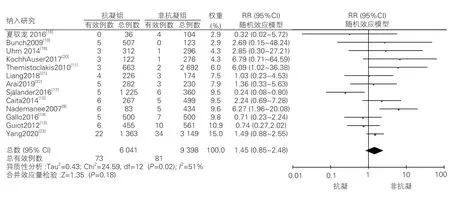
图2 射频消融术后发生血栓栓塞事件在随机效应模型下合并的效应值
共14项研究记录了手术成功后的血栓栓塞情况。手术后停用或不停用抗凝药对血栓栓塞发生率无影响(I2=51%,P=0.18,RR=1.45,95%CI:0.85~2.48)。共14 项研究记录了手术成功后的出血情况,在手术成功后,抗凝增加了出血发生风险(I2=57%,P<0.0001,RR=9.19,95%CI:3.43~24.62)。

图3 射频消融术后发生出血事件在随机效应模型下合并的效应值
亚组分析显示(表2),抗凝组与非抗凝组间的血栓栓塞发生率与左心房内径、随访时间、年龄、CHADS2评分、CHA2DS2-VASc 评分无关(P均>0.05)。出血发生率与CHADS2评分、CHA2DS2-VASc 评分、年龄均有关,抗凝组出血发生率明显高于非抗凝组(P均<0.05),此外,在HASBLED 评分<2 时,抗凝组出血发生率高于非抗凝组(P<0.05),而HAS-BLED 评分≥2 时,抗凝组与非抗凝组间的出血发生率差异无统计学意义(P>0.05)。
2.3 敏感性分析
采用逐个剔除单项研究的方式进行敏感性分析,血栓栓塞风险中所有研究的估计值均在总效应量的95%CI 中,不明显影响结果稳定性;出血风险中一篇文献估计值超出总效应量的95%CI,可能影响结果稳定性。
2.4 发表偏倚评价(图4)
对手术成功停用抗凝剂与否的术后并发症绘制漏斗图分析,血栓栓塞和出血结果显示呈相对倒置对称的漏斗图,表明发表偏倚可能性较小。
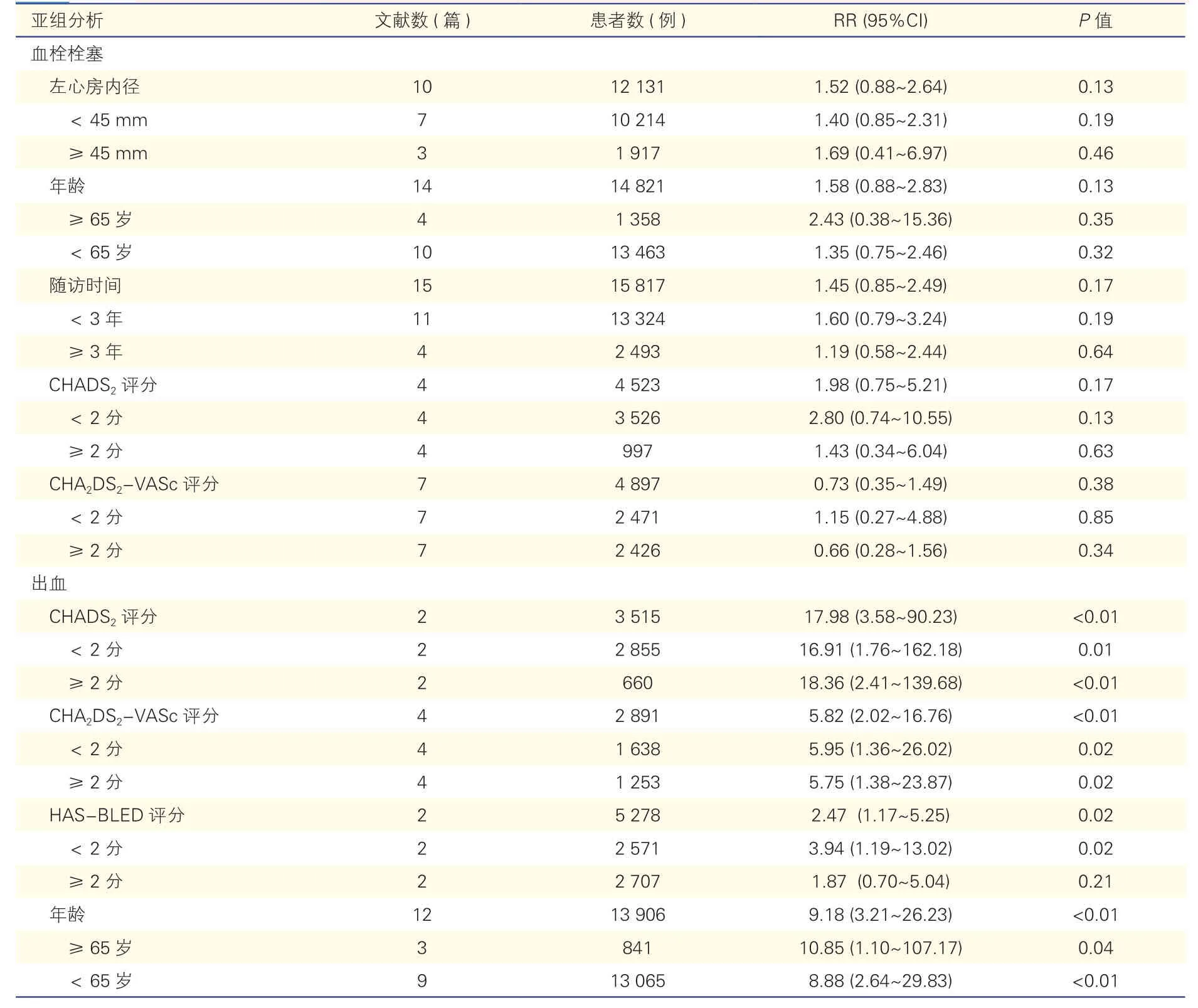
表2 血栓栓塞和出血发生风险因素亚组分析结果
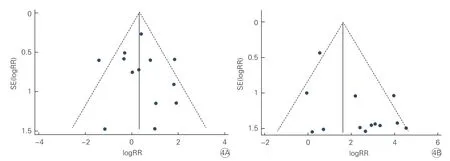
图4 射频消融术后血栓栓塞和出血风险的Meta 分析结果漏斗图
2.5 试验序贯分析结果(图5)
血栓栓塞:共纳入患者15 439 例,未达到所需求的信息量(RIS)18 615 例,Z 曲线未与界值相交,仍需后续试验对抗凝与否的血栓栓塞风险程度进行进一步验证。Z 曲线跨越无效界,可推测:抗凝与否使血栓栓塞的发生率降低不超过35%。此结果存在20%的风险,可能是一个假阴性结果。
出血:共纳入14 922 例患者,虽未达到RIS 21 100 例,但Z 曲线已与界值相交,说明抗凝增加出血风险已经得到证实,无需更多试验验证。

图5 射频消融术后血栓栓塞和出血风险试验序贯分析结果
3 讨论
房颤射频消融3 个月后,不使用抗心律失常药物而无房颤或心房扑动或房性心动过速发作为治疗成功[7]。鉴于持续性房颤的远期成功率,在随访过程中通过症状、心电监测手段发现经过治疗的手术患者在1 年或2 年内极少出现每天或每周的房颤发作且复发的房颤容易控制根据梅奥诊所经验可以定义为临床成功。这部分患者是否继续抗凝治疗,需循证学证据。通过Meta 和试验序贯分析可知,房颤射频消融空白期后长期抗凝与否血栓栓塞发生率差异无统计学意义,使用抗凝药使血栓栓塞的发生率降低不超过35%,两组血栓栓塞事件发生率与左心房内径、年龄、随访时间及CHADS2评分或者CHA2DS2-VASc 评分均无关;而出血发生率与其有关,抗凝组出血风险显著高于非抗凝组,此结果与Proietti 等[24]和Romero 等[25]相符。
目前按照CHADS2评分或者CHA2DS2-VASc 评分指导抗凝。亚组分析中,低危人群(CHADS2评分或CHA2DS2-VASc 评分<2 分)两项评分血栓栓塞事件结果相似,而出血事件抗凝组明显增多,不支持术后长期抗凝。在高危人群的抗凝中,两项评分单独运用呈相反趋势:在CHADS2评分≥2 分时,抗凝组血栓栓塞发生率高于非抗凝组;而在CHA2DS2-VASc 评分≥2 分时,抗凝组血栓栓塞发生率低于非抗凝组。夏驭龙等[18]的研究中,两例CHA2DS2-VASc 高风险者的CHADS2评分为低风险,表明CHADS2评分识别低危脑卒中患者较弱,CHADS2评分=0 分患者其年脑卒中发生率与CHA2DS2-VASc评分在1~3 分者相当[26]。
CHADS2/CHA2DS2-VASc 评分≥2 分患者术后长期抗凝是否获益在多项研究中答案不同:Friberg等[27]认为CHADS2/CHA2DS2-VASc 评分≥2 分患者术后长期使用抗凝药物可降低血栓栓塞发生率;但也有研究表明,在CHADS2/CHA2DS2-VASc 评分≥2分患者中,即使术后使用抗凝剂,临床获益仍不明显[11,20,22]。CHADS2/CHA2DS2-VASc 评分不能很好解释临床实践结果(理论上评分越高抗凝获益越大),尽管新型评分细化了年龄分层、加入了生物标志物等[28],但其临床应用还有待考究。
此外,患者在抗凝药物的选择上存在差异,虽然NOAC 的抗凝效应不劣于传统口服抗凝药,但两者交替和重叠应用可能存在组间不平衡;部分研究中抗凝治疗的效应未标准化,服用华法林者若国际标准化比值(INR)未达到规定值(2~3)则可能抗凝无效;NOAC 应用缺乏临床指标监测,而华法林监测指标INR 受干扰因素较多,部分高风险房颤患者术后处于“未达标抗凝状态”导致心脏栓塞风险增加[29];使用抗凝治疗人群本身栓塞风险及无症状房颤复发率高,术后无症状房颤发生率、左心房内膜损伤程度、左心房容积和基质改变,都可能影响血栓栓塞发生率。以上因素或能解释中、高风险人群(CHADS2/CHA2DS2-VASc 评分≥2 分)抗凝后仍有较高栓塞事件发生率。
HAS-BLED 评分在预测出血风险中有较好的价值,通过结合HAS-BLED 评分和CHA2DS2-VASc 评分能够识别出血和脑卒中双风险的患者,显著改善预后。本研究还发现,无论是≥65 岁患者还是<65岁患者,在射频消融术后长期抗凝血栓栓塞风险并未有显著改变,而出血风险显著增加,未取得良好收益。高龄房颤患者是脑卒中和出血双高危人群,其抗凝措施应为个体化综合考虑。
房颤诊疗重点是血栓栓塞风险评估和抗凝治疗。目前房颤诊疗中血栓栓塞风险评估、规范抗凝以及出血风险评估方面仍有很大提升空间[30]。如何制定患者术后规范抗凝策略?笔者认为需要考虑无症状房颤的发生、不同术式对心房重构的影响、患者其他高血栓风险因子(如合并冠心病、心力衰竭、凝血机制障碍等)。同时,对患者个体而言选择抗凝或/和抗血小板治疗是否能真正预防脑血栓形成有待商榷。
本文纳入的研究NOS 评分≥6 分,质量较高,但由于纳入的大部分研究为回顾性、亚组分析样本量较小、中度统计学异质性等原因,结果稳定性可能受到影响。
综上,房颤射频消融术成功3 个月乃至更长时间抗凝出血风险大于抗栓治疗收益,“一刀切”的持续抗凝治疗策略可能在导致部分低危患者过度治疗,长期抗凝是否停药需结合HAS-BLED 评分和CHA2DS2-VASc 评分综合考虑。在脑卒中低风险人群中,手术成功三个月后停用抗凝药是安全可行的,但仍需定期进行血栓栓塞风险再评估;对于中、高风险人群,目前结论不一,需行个体化治疗。目前,大型随机对照研究如OCEAN 研究[31]正在进行中,预计将于2021 年12 月完成,其结果将能更好指导抗凝策略的安全及有效范围。
利益冲突:所有作者均声明不存在利益冲突

