双通道吻合在近端胃癌根治术中的应用效果
黄斯诚
胃癌是指胃黏膜上皮的恶性肿瘤细胞,临床治疗该病以手术治疗为主。由于使用单纯近胃切除食管-胃吻合手术术后易使胃上部癌(胃食管结合部癌)患者出现使较为严重的胃食管反流,所以目前临床主要使用全胃切除的方法治疗胃癌患者[1-2]。虽然全胃切除手术治疗有一定的效果,但是术后极有可能引发胃肠道功能紊乱,影响到营养的吸收。而近端胃切除双通道吻合是在全胃切除的基础上进行改进的新型手术方式,其不会影响术中对淋巴结的清扫,其术中保留十二指肠通道,并不会影响食物的消化吸收。为探究双通道吻合在近端胃癌根治术中的应用效果,笔者选择2017 年2 月—2020 年2 月期间于本院接受治疗的80 例患者进行观察,现将结果报告如下。
1 资料与方法
1.1 一般资料
择取2017 年2 月—2020 年2 月期间于本院接受治疗的80例胃癌患者为研究对象,按不同的治疗方法将其分为A 组与B组,每组40 例。A 组中男女分别有21 例、19 例;年龄40 ~79岁,平均(59.50±5.14)岁;美国癌症联合会(American joint committeeon cancer,AJCC)第8 版TNM 分期:I 期、Ⅱ期、Ⅲ期等分别为9 例、17 例、14 例。B 组男女分别有22 例、18 例;年龄40 ~80 岁,平均(60.01±5.01)岁;TNM 分期:I 期、Ⅱ期、Ⅲ期等分别为11 例、16 例、13 例。两组的一般资料差异无统计学意义(P>0.05)。纳入标准:符合《胃癌治疗指南》[3]中胃癌的诊断标准;无恶性肿瘤疾病史,且首次进行胃肠道手术;肿瘤直径在4 cm 以下,经检查诊断确定无浆膜受侵犯及淋巴结转移。排除标准:伴有代谢性疾病;临床资料不全;已参与其他研究者。本次研究符合院伦理委员会的要求,且患者或其家属已签署同意书。
1.2 方法
A 组实施TGRY 治疗:于距离屈氏韧带的15 cm 处将空肠切断,使用25 mm 的管状吻合器吻合远端空肠、食管端行端侧,之后直接切割闭合器所闭合的空肠残端。然后,再将近端空肠、距食管空肠吻合口的40 ~45 cm 处进行吻合,切割割闭合器所闭合的近端空肠残端。
B 组实施PGDT 治疗:对胃角上部位的胃进行横切面切除,保留胃右动脉与胃网膜右动脉2 至3 个分支(剩下的残余胃为全胃体积的1/2)。之后距十二指肠悬韧带15 ~20 cm 处离断空肠,结肠后距闭合端5 cm 行食管- 空肠端侧吻合。距吻合口15 ~20 cm(根据残胃大小决定长度)处行残胃前壁-空肠侧侧吻合,在胃肠吻合口的35 ~45 cm 处行空肠间端侧 Roux-en-Y 吻合,近端空肠断端闭合。
1.3 观察指标与疗效判定标准
(1)观察两组手术时间、术中出血量、术后肛门首次排气时间、住院时间。(2)记录不同时间(术前、出院当天、术后6 个月)的血清胃蛋白酶I 型与Ⅱ型比值(PGI/PG Ⅱ)、血红蛋白(HB)、血清白蛋白(ALB,A)、体质量指数[BMI=体质量(kg)÷身高2(m),BMI 越低表示患者越消瘦]。(3)术后并发症:反流性食管炎、饭后腹胀、呕吐、吻合口瘘、吻合口狭窄、肠梗阻、腹腔感染。
1.4 统计学方法
用SPSS 20.0 对本次数据进行分析,计数资料以(n,%)表示,采用χ2检验,计量资料以(±s)表示,行t检验。若P<0.05,说明两组数据差异有统计学意义。
2 结果
2.1 两组临床指标变化比较
两组的手术时间、术中出血量、术后肛门首次排气时间比较差异无统计学意义(P>0.05),但B 组的住院时间短于A 组(P<0.05),见表1。
2.2 两组不同时间的营养指标变化比较
A 组与B 组术前的BMI 以及术前、出院当天、术后6 个月的PGI/PG Ⅱ、HB、ALB,A、比较差异无统计学意义(P>0.05),B 组出院当天、术后6 个月的BMI 高于A 组(P<0.05),见表2。
2.3 两组并发症发生率比较
B 组的反流性食管炎、饭后腹胀、呕吐发生率低于A 组(P<0.05),A 组与B 组吻合口瘘、吻合口狭窄、肠梗阻、腹腔感染的发生率比较差异无统计学意义(P>0.05),见表3。
表1 两组临床指标变化对比(±s)

表1 两组临床指标变化对比(±s)
组别 手术时间(min) 术中出血量(mL) 术后肛门首次排气时间(h) 住院时间(d)A 组(n=40) 139.74±26.64 181.64±31.25 50.22±3.21 8.38±1.24 B 组(n=40) 140.11±25.15 179.20±30.24 51.03±3.11 6.01±1.02 t 值 0.05 0.28 0.91 7.38 P 值 >0.05 >0.05 >0.05 <0.05
表2 两组不同时间的营养指标变化比较(±s)
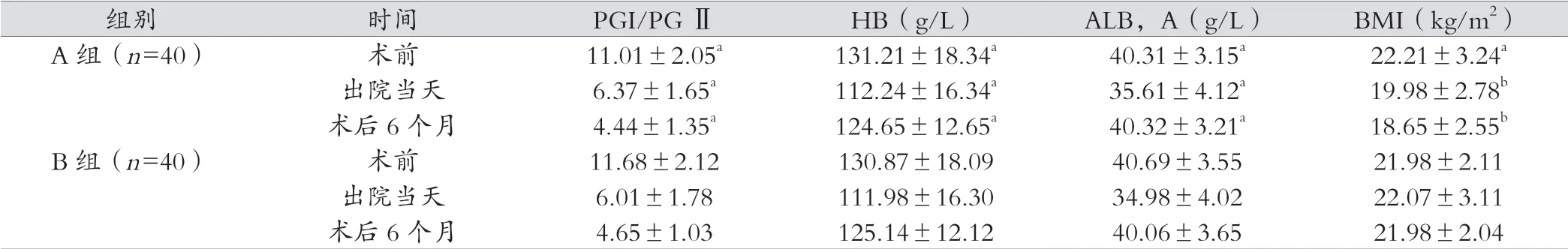
表2 两组不同时间的营养指标变化比较(±s)
注:与B 组比较,aP >0.05,bP <0.05,术前tPGI/PG Ⅱ=0.99、tHB=0.05、tALB,A=0.40、tBMI=0.29,P >0.05;出院当天,tPGI/PG Ⅱ=0.74、tHB=0.07、tALB,A=0.55,P >0.05,tBMI= 2.51,P <0.05;术后6 个月,tPGI/PG Ⅱ=0.62、tHB=0.14、tALB,A=0.27,P >0.05,tBMI=5.09,P <0.05。
组别 时间 PGI/PG Ⅱ HB(g/L) ALB,A(g/L) BMI(kg/m2)A 组(n=40) 术前 11.01±2.05a 131.21±18.34a 40.31±3.15a 22.21±3.24a出院当天 6.37±1.65a 112.24±16.34a 35.61±4.12a 19.98±2.78b术后6 个月 4.44±1.35a 124.65±12.65a 40.32±3.21a 18.65±2.55b B 组(n=40) 术前 11.68±2.12 130.87±18.09 40.69±3.55 21.98±2.11出院当天 6.01±1.78 111.98±16.30 34.98±4.02 22.07±3.11术后6 个月 4.65±1.03 125.14±12.12 40.06±3.65 21.98±2.04
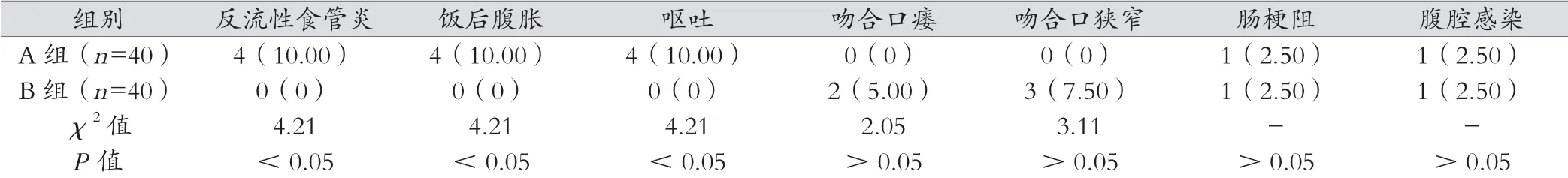
表3 两组并发症发生率比较 [例(%)]
3 讨论
多数胃癌患者在疾病早期并无明显变化,随着肿瘤的增长,才逐渐显露出一些临床症状,但仍缺乏特异性。临床治疗该病有化疗、手术治疗、中药治疗等多种方法,治疗目的均是改善患者症状,延长其生存期[4]。传统的手术治疗以切除全胃、避免肿瘤扩散为主要目的,然而切除全胃的患者,术后肠道功能恢复较为缓慢, 其胃肠道营养吸收能力下降,极易影响到术后康复。因此,研究采取PGDT 治疗,术中保留残胃,以确保患者术后营养吸收情况正常,不影响患者预后[5]。
本次研究得出,A 组与B 组的手术时间、术中出血量、术后肛门首次排气时间比较差异无统计学意义(P >0.05),但B 组的住院时间短于A 组(P <0.05)。分析原因,PGDT 治疗不仅保留了远端胃部的储袋、消化吸收作用,还保留了生理通道,使其继续发挥促进胃肠激素分泌、促进钙及脂类等物质的吸收能力,有效的避免术后患者出现消化道障碍及营养吸收不良的情况,患者术后营养吸收能力正常,机体自我修复、循环能力得到改善,恢复时间缩短,住院时间也就随之缩短[6]。而两组术中使用器械、操作方法与步骤大致相同,因此两组的手术时间、术中出血量也无显著差异。本次研究结果显示,双通道吻合应用在近端胃癌根治术中的,并不会影响手术时间延长、也不会对患者造成过多创伤,有着较好的治疗效果。
此外,研究还得出,A组与B组术前的BMI以及术前、出院当天、术后6 个月的PGI/PG Ⅱ、HB、ALB,A、比较差异无统计学意义(P>0.05),B 组出院当天、术后6 个月的BMI 高于A 组(P <0.05)。分析原因,PGI、PG Ⅱ均属于胃癌标志指标,其指标的升高与胃部恶性肿瘤有关,而PGI/PG Ⅱ下降,则表示患者的胃癌症状有所下降。HB、ALB,A 的水平变化与患者营养吸收情况有关。TGRY方法将胃器官全部切除后,消化功能不全,患者进食时比较容易出现消化不良、腹胀等情况,久之患者的体质量会有明显下降[7]。PGDT 治疗功能性地保留了远端胃,有利于增加患者术后单餐的进食量,补充每日所需能量,所以术后患者营养吸收情况不受影响,术后6 个月的体质量指数下降并不明显[8]。而两组的营养指标、的原因可能是由于胃肠道功能受到疾病影响,机体吸收营养的能力恢复缓慢,加上手术创伤,使得HB、ALB,A 无明显变化[9]。由此可见,双通道吻合在近端胃癌根治术中的应用并不会进一步破坏患者的营养状况。本次研究对比两组并发症的发生率得出,B组的反流性食管炎、饭后腹胀、呕吐发生率低于A 组(P <0.05),A 组与B 组吻合口瘘、吻合口狭窄、肠梗阻、腹腔感染的发生率比较差异无统计学意义(P >0.05),究其原因,由于疾病影响,患者免疫功能下降,加上手术应激反应及创伤,两组术后均有可能会发生吻合口瘘、吻合口狭窄、肠梗阻、腹腔感染的情况[10]。然而PGDT 术中在食管、残胃中放置的空肠可以代替贲门的部分作用,发挥出一定的抗反流作用,以此有效地避免了反流性食管炎、饭后腹胀、呕吐的发生。所以,双通道吻合应用在近端胃癌根治术中,有一定的安全保障[11-12]。
综上,双通道吻合在近端胃癌根治术中的应用并不会延长手术时间、术后肛门首次排气时间及增加术中出血风险,该治疗方法也不会破坏患者的PGI/PG Ⅱ、HB、ALB,A 变化,影响患者的体重,且患者术后出院时间有相应的缩短,BMI 下降并不明显,反流性食管炎、饭后腹胀、呕吐的发生率也能够有所降低,是种安全、有效的治疗术式。

