呼出气温度在儿童哮喘急性发作时及发作后的监测意义
陈振华
(广东省佛山市高明区人民医院 儿科, 广东 佛山, 528500)
支气管哮喘是儿童时期常见的慢性气道疾病,严重影响儿童的身心健康[1]。由于目前哮喘监测的工具侧重于监测哮喘症状和肺功能参数,而不是监测气道的炎症水平,诊断的延误或漏诊都可能导致气道发生不可逆的改变。呼出气温度(EBT)监测被认为是一种非侵入性的方法,用于检测气道内由于气道壁内血流增加而引起的炎症过程[2]。哮喘气道血流增加的部分原因是组胺、缓激肽和一氧化氮等引起血管生成和血管舒张炎症介质的释放增多。本研究纵向评估哮喘急性发作儿童在发作期间和之后的EBT变化及临床意义,现报告如下。
1 资料与方法
1.1 一般资料
选择2018 年10 月—2019 年10 月在本院儿内科病房收治的6~12岁急性发作期哮喘儿童30例为研究对象。支气管哮喘的诊断标准参照《儿童支气管哮喘诊断与防治指南(2016 年版)》[3], 以下简称《指南》。哮喘急性发作期是指突然发生喘息、咳嗽、气促、胸闷等症状,或原有症状急剧加重。本研究对诊断为哮喘急性发作的儿童进行前瞻性评估,并在出院后至少随访1个月。哮喘急性发作的严重程度根据《指南》进行评估。所有哮喘急性发作儿童入院后每天均评估呼出气一氧化氮(FeNO)、EBT。入院后及出院后1周均完善肺功能检查。出院后1周及1个月后,患儿在本院哮喘专科门诊复诊时,复查FeNO、EBT。所有哮喘急性发作儿童在住院期间给予全身糖皮质激素,出院后口服强的松3 d。
纳入标准: 符合《指南》诊断标准中轻中度哮喘急性发作者; 年龄6~12岁; 入组前1个月无呼吸道感染; 均能平静完成呼吸测试过程。排除标准: 重度及危重度哮喘急性发作者; 患有其他肺部或全身慢性疾病者,如囊肿性纤维化、支气管肺发育不良、原发性纤毛运动障碍综合征等; 患儿在检测前4 周内曾有急慢性发热性疾病或接受过激素等治疗; 因各种原因未能完成各项检测者。本研究方法、预期结果及风险防控均报请医院伦理委员会批准,且告知患儿及患儿监护人并签署知情同意书。
本研究30例哮喘急性发作儿童,男19例,女11例,年龄6~10岁,中位年龄8岁,既往有哮喘病史者24例,5例儿童在此次发作之前仍在遵医嘱规律使用吸入糖皮质激素。30例哮喘儿童的中位住院时间为4 d。研究期间哮喘儿童的体温未发现显著波动,保持在36.5~36.9 ℃。
1.2 方法
1.2.1 肺功能检测: 采用德国耶格公司提供的MasterScreen肺通气功能检测系统进行检测,协助患儿取端坐体位,保持头部自然水平,全身放松,松解衣领腰带,鼻夹夹鼻,口唇紧密包裹口器含嘴里,以免口鼻漏气影响检查效果。质量控制严格按照ATS/ERS的肺活量测定指南操作,重复操作3次,取最佳数据并保存。检测用力肺活量占预计值的百分比(FVC%pred), 第1秒用力呼气容积占预计值的百分比(FEV1%pred)、第1秒用力呼气量/用力肺活量(FEV1/FVC)、用力呼气中期流量(FEF 25%~75%)。
1.2.2 EBT测定: 应用最新的三代产品(X-halo)检测患儿的EBT 水平[4]。检测者双手握住设备,吹气前通过鼻孔吸气,呼气时需在适合患者正常的潮式呼吸模式下的速度和深度,通过烟嘴口将气体吹进仪器中,当气体存储腔内的温度达到平稳状态后,吹气结束,读出结果;休息15 min后重复上述试验,取3次结果(相差<10%)平均值为最终测量值。EBT测量尽量安排在早饭后1 h、腋下温度测量后30 min进行。一般安排在上午8: 30—10: 00,室温19~25 ℃, 相对湿度30%~60%。
1.2.3 FeNO测定:采用瑞典Aerocrine公司生产的NIOX FeNO测定系统(化学发光法台式机)进行FeNO检测。严格按照测试指南[5]的要求,测试对象吸入不含NO的气体达肺总量,然后匀速呼出肺内气体,呼气时维持流速为50 mL/s, 时间为6~10 s, 以3 次测量值(相差<10%)取平均值为最终测量值。测量单位以μg/L表示。
1.3 统计学分析
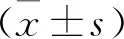
2 结 果
2.1 哮喘急性发作儿童治疗前后肺功能的变化
哮喘急性发作儿童入院时及出院后1周随访时的主要肺功能参数结果见表1。
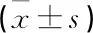
表1 哮喘急性发作儿童治疗前后肺功能的变化
2.2 EBT测量值与肺功能参数的相关性
哮喘急性发作期儿童入院第1天的EBT测量值为(34.3±0.2) ℃, 出院后1周为(33.7±0.2) ℃, 出院后1个月为(33.3±0.3) ℃, 3个时点的EBT比较差异有统计学意义(P<0.05)。通过比较哮喘急性发作儿童入院时EBT和肺功能参数之间关系发现, EBT与FEV1/FVC呈负相关(r=-0.363,P= 0.031), 与FVC%pred、FEV1%pred、FEF 25%~75%无相关性。入院时、出院后1周、出院后1个月研究对象的FeNO值分别为(21.7±3.3) μg/L、(21.1±4.6) μg/L、(31.4±4.4) μg/L。统计分析并未发现各个时点EBT与FeNO的相关性。
3 讨 论
哮喘是儿童常见的慢性呼吸系统疾病,其基本特征之一是气道的慢性炎症。近年来哮喘的发病率呈上升趋势。最初用于检测气道炎症的方法包括支气管镜检查、活检、肺泡灌洗液成分分析等侵入性操作,由于操作风险高、患者耐受性差,临床上应用受到限制。而无创检测气道炎症的方法简单,可重复性和耐受性好,受到临床医生的青睐。FeNO 作为气道炎症指标检测项目,适合哮喘患儿的检测。
本研究纵向测量了哮喘急性发作儿童从最初入院到出院后1个月的EBT变化。在3个不同阶段依次测量EBT,即哮喘发作期、恢复期和稳定期。研究发现儿童哮喘急性发作时EBT会升高,哮喘急性发作儿童入院时的EBT水平最高,提示哮喘急性发作时气道炎症最强烈,且随着治疗的进行和病情的缓解, EBT会降低。国外研究[6]发现,未得到控制的哮喘患者,尤其在病情急性加重期间,其EBT显著高于健康对照组,抗炎治疗后EBT显著降低。同样国外研究[7]观察同一患儿在病情平稳和病情恶化2个阶段EBT水平变化,发现EBT水平在病情恶化时显著升高。研究提示,哮喘患儿急性发作期间气道炎症恶化,间接表现出EBT水平的升高,同时经过规范的抗炎治疗后,气道炎症减轻, EBT水平下降,说明EBT的变化可以间接反映气道炎症的严重程度,对哮喘急性发作的预测及哮喘的管理有重要意义。
目前关于EBT和肺功能相关性之间的研究结论是不一致的。本研究发现,哮喘急性发作儿童入院时的EBT与FEV1/FVC呈负相关。SVENSSON H等[7]发现FEV1的变化与EBT呈显著相关性,而且激发试验阳性哮喘人群的EBT持续升高时间长于激发实验阴性的哮喘人群。但是WOJSYK-BANASZAK I等[8]和XEPAPADAKI P等[9]的研究无论是在哮喘控制期间还是在哮喘急性发作期间未发现EBT和肺功能参数之间的相关性。亦有研究[10]表明,在未规律使用吸入性糖皮质激素的运动诱发型哮喘儿童中发现EBT的变化与FEV1的变化显著相关,但在长期规律治疗的运动诱发型哮喘儿童中并没有发现这种相关性。EBT与肺功能相关性研究不一致的结果,可能与研究样本差异、研究样本大小、哮喘本身机制复杂性有关,需要在以后研究中进一步证实。本研究发现哮喘急性发作儿童入院时的EBT与FEV1/FVC呈负相关,而FEV1/FVC是气道阻塞和炎症的指标,因此结果认为EBT可以反映哮喘急性发作儿童的气道炎症水平。
FeNO是哮喘儿童典型的气道炎症标志物。EBT在哮喘急性发作儿童住院期间逐渐下降,而FeNO值在住院期间的降低可能是由于全身糖皮质激素的使用, FeNO值在哮喘急性发作儿童出院后1个月再次升高。但是关于EBT 和FeNO 的相关性研究目前也存在争议。前期研究[11]发现,慢性持续期哮喘儿童良好控制组和部分控制组的EBT和FeNO 无显著相关性,但是未控制组哮喘儿童EBT 与FeNO 呈显著正相关。同样国外研究[12-13]也发现,哮喘患儿的EBT 和FeNO 水平呈正相关。另有国外学者[14]对研究对象未设置任何限制条件(是否近期感染、环境温度、检测前是否安静等均不设限),结果发现EBT 和FeNO 水平无相关性。研究结果差异的产生可能与各研究之间研究对象的差异有关,如本团队前期的研究对象为慢性持续期哮喘儿童,而此次的研究对象为急性发作期哮喘儿童。另外对此可能的解释是哮喘发病机制的复杂性, FeNO主要体现气道的嗜酸性炎症水平,而嗜酸性炎症水平并不总是与哮喘儿童的症状及肺功能水平相关,部分儿童哮喘则表现出嗜中性粒细胞炎症为主。因此,综合观察EBT 与FeNO 可能更全面评估气道炎症。
综上所述, EBT 作为无创气道炎症标志物,在儿童哮喘急性发作期显著升高,并且与FEV1/FVC呈负相关,可充分反映哮喘急性发作期的气道炎症水平。但尚需要进行更多的临床实验进行验证,并收集更多的临床数据为儿童哮喘的监测提供更多的循证医学依据。

