核因子-κB信号通路对肺炎模型小鼠免疫功能和炎症反应的影响
郭 黎,王 静
1.陕西省安康市中心医院(安康 725000);2.陕西省杨凌示范区医院(杨凌 712100)
肺炎是临床常见呼吸系统疾病,通常是由于环境异物及细菌、病毒等感染导致的气道、肺泡及肺间质炎症反应[1-2]。儿童则因其身体、生理及免疫功能等发育未成熟,因此对病原体抵抗力较弱,从而成为肺炎的高发人群。相关研究显示:小儿肺炎病情发展迅速,若未得到及时治疗,容易发展为小儿重症肺炎,并引发呼吸衰竭等一系列并发症,对患儿的健康及生命具有严重威胁[3-4]。核因子-κB(Factor-kappa B,NF-κB)是细胞中重要的转录调节因子,正常条件下以二聚体形式存在而非活化状态,相关研究显示:该通路激活与细胞周期进程、炎症反应以及多种疾病发生进展密切相关[5-7]。鉴于此,本研究采用肺炎链球菌诱导肺炎小鼠模型,并通过NF-κB通路抑制剂二硫代氨基甲酸吡咯烷(1-Pyrrolidinecarbodithioic acid,PDTC)对模型进行干预,从而进一步探讨NF-κB信号通路对肺炎模型小鼠免疫功能和炎症反应的影响,为该疾病的临床治疗提供实验基础。
材料与方法
1 实验材料 选取24只SPF级雄性BALB/c小鼠(由西安交通大学医学院实验动物中心提供),体重(28±2)g,常规饲养2周后造模。肺炎链球菌菌株购自广东微生物菌种保藏中心。NF-κB通路抑制剂PDTC购自上海一研生物科技有限公司。
2 分组及肺炎模型建立 将24只小鼠随机分为正常对照组、模型对照组和模型+PDTC组,每组8只。其中模型对照组和模型+PDTC组小鼠麻醉后,根据张辉果等[8]相关研究方法建立肺炎小鼠模型,具体如下:采用无菌针头刺破小鼠鼻黏膜,从鼻腔滴入6×108CFU/ml肺炎链球菌D39标准菌株溶液,每只0.1 ml,连续接种3 d,经前期预实验行肺组织病理切片证实模型成功。正常对照组小鼠麻醉后,刺破鼻黏膜,从鼻腔滴入等量生理盐水。
3 干预方法 造模3 d后模型+PDTC组小鼠腹腔注射NF-κB通路抑制剂PDTC,剂量120 mg/kg。正常对照组和模型对照组小鼠腹腔注射等量生理盐水。三组均连续注射2周。
4 检测指标 连续注射2 周后,各组小鼠麻醉后断颈法处死,分别采集三组小鼠腹主动脉血,室温下离心取血清,保存待检;最后取小鼠完整肺组织,保存待检。
4.1 肺组织含水量及干湿比检测[9]:取各组小鼠右肺上叶组织,生理盐水冲洗并用吸水纸吸干后称重,即为湿重(W),然后将肺组织置于80℃烤箱中持续烘烤24 h进行再次称重,即为干重(D),计算含水量(TLW)和干湿比(D/W)[TLW=(W-D)/D×100%;D/W=D/W×100%]。
4.2 肺组织NF-κB蛋白表达检测:干预结束后,取适量小鼠左肺组织,总蛋白提取试剂盒(购自上海碧云天生物技术有限公司)提取肺组织总蛋白,BCA法进行蛋白定量,然后上样,进行SDS-PAGE电泳(100 V90 min),转膜、染色、封闭、加一抗孵育、洗膜、二抗孵育、洗膜后曝光、观察并拍照,图像分析软件获取各组小鼠肺组织NF-κB蛋白表达的条带灰度值。
4.3 外周血T淋巴细胞亚群检测:干预结束后,取三组待检静脉血,流式细胞仪检测各组小鼠外周血中T淋巴细胞亚群CD3+、CD4+、CD8+占比。
4.4 血清炎性反应指标检测:干预结束后,取三组小鼠待检血清,分别采用小鼠ELISA试剂盒(购自上海碧云天生物技术有限公司)检测三组小鼠血清中肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)和白细胞介素-10(IL-10)的含量,具体过程按照试剂盒说明书进行操作。
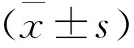
结 果
1 三组小鼠肺组织含水量及干湿比比较 与正常对照组相比,模型对照组肺组织TLW显著增加,而D/W比值显著降低(P<0.05);与模型对照组相比,模型+PDTC组小鼠肺组织TLW显著降低,D/W比值显著增加(P<0.05)。见表1。
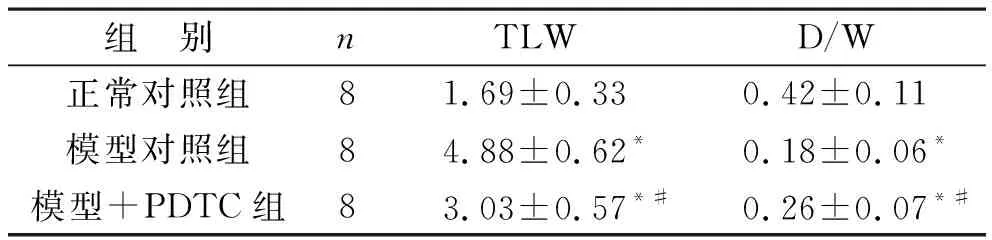
表1 三组小鼠肺组织含水量及干湿比比较(%)
2 三组小鼠肺组织NF-κB蛋白表达比较 与正常对照组相比,模型对照组肺组织NF-κB蛋白相对表达量显著增加(P<0.05);与模型对照组相比,模型+PDTC组小鼠肺组织NF-κB蛋白相对表达量显著降低(P<0.05)。见表2。
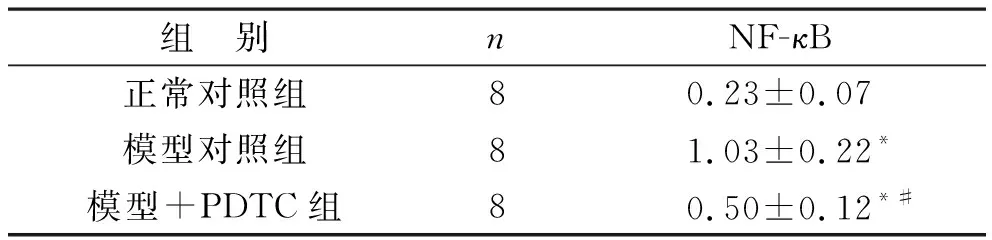
表2 三组小鼠肺组织NF-κB蛋白相对表达量比较(灰度值)
3 三组小鼠外周血T淋巴细胞亚群检测结果比较 与正常对照组相比,模型对照组小鼠外周血CD3+和CD4+百分比以及CD4+/CD8+比值均显著减小(P<0.05);而与模型对照组相比,模型+PDTC组小鼠以上指标占比或比值均显著升高(P<0.05)。见表3。
表3 三组小鼠外周血T淋巴细胞亚群检测结果比较
4 三组小鼠血清炎性反应水平比较 与正常对照组相比,模型对照组小鼠血清促炎因子TNF-α和IL-6含量均显著升高,抗炎因子IL-10含量显著降低(P<0.05);而与模型对照组相比,模型+PDTC组小鼠血清中TNF-α和IL-6含量均显著降低,而IL-10含量显著升高(P<0.05)。见表4。

表4 三组小鼠血清炎性反应水平比较(pg/ml)
讨 论
肺炎是婴幼儿时期的呼吸道多发病,根据其致病原因可分为细菌性、病毒性、支原体及衣原体肺炎等,该病常见临床特征为:呼吸急促、困难、咳嗽发热、肺啰音等[3,10]。除根据临床特征进行初步诊断外,该疾病常通过血清学指标检测、微生物培养检测以及抗体检测等进行确诊[11-12]。目前肺炎常用治疗手段主要包括中西医药物治疗、雾化吸入治疗以及药物雾化联合治疗等,均取得了一定治疗效果[10-13]。但由于病情发展迅速,若未得到及时治疗,容易发展为重症肺炎,然而该进展过程的具体原因及机制仍需进一步研究。
NF-κB被称为早期基因表达的开关,是一种分布于细胞浆中以p50/p65异二聚体形式存在的反转录因子,一般与其抑制性蛋白(Inhibitor kappa B,IκB)结合而呈非活性状态,大量研究结果表明:NF-κB信号通路参与多种细胞损伤、凋亡、病理以及恶性肿瘤细胞侵袭和迁徙等相关过程及反应,可被以上过程的相关因子刺激而激活从而介导或调控机体免疫应答[14]。本研究通过NF-κB通路抑制剂PDTC对肺炎模型小鼠进行干预,结果表明:与正常对照组相比,炎症模型小鼠肺组织TLW显著增加,而D/W比值显著降低;与模型对照组相比,PDTC干预后小鼠肺组织TLW显著降低,D/W比值显著增加,表明肺炎小鼠的肺组织病理状态较差,而PDTC干预后肺组织水肿程度显著改善。与正常对照组相比,模型对照组肺组织NF-κB蛋白相对表达量显著增加;与模型对照组相比,PDTC干预后小鼠肺组织NF-κB蛋白相对表达量显著降低,表明肺炎发生后,肺组织中NF-κB被激活,因此其表达量显著上升,而PDTC干预后,肺炎小鼠肺组织中NF-κB通路受到抑制。
相关研究提出:肺炎病情进展过程中会引发多器官损害的并发症,对患儿生命健康和生长发育均有严重威胁,因此明确病原菌感染后患儿免疫功能以及相关病理反应的变化规律及机制对其治疗具有重要意义[15]。本研究中,与正常对照组相比,模型对照组小鼠外周血T淋巴细胞亚群CD3+和CD4+百分比、CD4+/CD8+比值以及抗炎因子IL-10含量均显著降低;而促炎因子TNF-α和IL-6含量均显著升高,表明肺炎发生后,患儿免疫功能受到影响而减弱,且炎症反应水平升高;而与模型对照组相比,肺炎模型+PDTC组小鼠外周血T淋巴细胞亚群CD3+和CD4+百分比、CD4+/CD8+比值以及抗炎因子IL-10含量均显著升高,而促炎因子TNF-α和IL-6含量均显著降低,表明PDTC干预后,小鼠免疫功能相关T淋巴细胞亚群以及炎症反应水平相关指标均显著改善,结合前文结果,肺炎的发病机制可能与NF-κB信号通路激活有关,而通过抑制该通路可显著改善肺炎小鼠肺组织病理状态,增强其免疫功能,并改善其炎症反应水平。另外,本研究存在不足之处:研究周期较短,并未对免疫功能和炎症反应的变化趋势进行深入分析,将在后续延长实验时间进行探讨。

