超声诊断分化型甲状腺癌术后复发颈部淋巴结转移患者的临床效果
练为芳 熊超芳 魏秀霞


【摘要】 目的:探討超声诊断分化型甲状腺癌术后复发颈部淋巴结转移患者的临床效果。方法:选择笔者所在医院2017年2月-2019年2月经手术治疗的112例分化型甲状腺癌患者,术前均接受超声诊断,术后随访1年,将未发生转移的74例患者纳入未转移组,将发生转移的38例患者纳入转移组。评估超声诊断价值,并对比两组血流参数和超声征象,通过多因素Logistic回归法分析分化型甲状腺癌术后复发颈部淋巴结转移与超声征象的关系。结果:以随访病理结果为金标准,超声检查对术后复发颈部淋巴结转移的特异度为87.84%(65/74)、敏感度为89.47%(34/38)、准确性为88.39%(99/112)。两组PSV、EDV及PI水平比较差异无统计学意义(P>0.05);未转移组S/D、RI值均低于转移组,差异均有统计学意义(P<0.05);转移组结节大小≥1 cm、粗钙化、侵袭甲状腺包膜程度>25%、血流分级2或3级占比均高于未转移组,差异均有统计学意义(P<0.05);多因素Logistic回归分析结果显示,结节大小≥1 cm、粗钙化、侵袭甲状腺包膜程度>25%、血流2或3级是分化型甲状腺癌患者术后复发颈部淋巴结转移独立危险因素(P<0.05)。结论:超声诊断DTC术后复发颈部淋巴结转移的价值较高,可通过S/D、RI的高水平及结节≥1 cm、粗钙化、侵袭甲状腺包膜>25%、血流2或3级等征象联合诊断。
【关键词】 超声 分化型甲状腺癌 颈部淋巴结转移
doi:10.14033/j.cnki.cfmr.2020.26.028 文献标识码 B 文章编号 1674-6805(2020)26-00-04
Clinical Effect of Ultrasonography in the Diagnosis of Recurrent Cervical Lymph Node Metastasis of Differentiated Thyroid Carcinoma after Operation/LIAN Weifang, XIONG Chaofang, WEI Xiuxia. //Chinese and Foreign Medical Research, 2020, 18(26): -78
[Abstract] Objective: To investigate the clinical effect of ultrasonography in patients with recurrent cervical lymph node metastasis after operation of differentiated thyroid carcinoma. Method: A total of 112 patients with differentiated thyroid cancer who underwent surgical treatment from July 2017 to February 2019 in our hospital were selected. All patients received ultrasound diagnosis before surgery and were followed up for 1 year after surgery, 74 patients without metastasis were included in the non-metastatic group, and 38 patients with metastasis were included in the metastatic group. The value of ultrasonic diagnosis was evaluated, and blood flow parameters and ultrasonic signs were compared between the two groups. The relationship between cervical lymph node metastasis and ultrasonic signs of postoperative recurrence of differentiated thyroid cancer was analyzed by multi-factor Logistic regression method. Result: The follow-up pathological results were regarded as the gold standard. The specificity of ultrasound examination for recurrent cervical lymph node metastasis was 87.84% (65/74), sensitivity was 89.47% (34/38), and accuracy was 88.39% (99/112). There was no significant difference in PSV, EDV and PI between the two groups (P>0.05). The S/D and RI values of the non-metastatic group were lower than those of the metastatic group, and the differences were statistically significant (P<0.05). The proportion of nodule size ≥1 cm, coarse calcification, degree of invasion of thyroid capsule >25%, and grade 2 or 3 in blood flow grade in the metastatic group were all higher than those in the non-metastatic group, the differences were statistically significant (P<0.05). Logistic regression analysis showed that nodule size ≥1 cm, coarse calcification, invasion of thyroid capsule >25%, and blood flow grade 2 or 3 were independent risk factors for cervical lymph node metastasis after recurrence in patients with differentiated thyroid cancer (P<0.05). Conclusion: The value of ultrasound in the diagnosis of recurrent cervical lymph node metastasis after DTC is high. It can be achieved by the joint diagnosis of signs such as high levels of S/D, RI, nodules ≥1 cm, coarse calcification, invasion of thyroid capsule >25% and blood flow grade 2 or 3.
[Key words] Ultrasound Differentiated thyroid cancer Cervical lymph node metastasis
First-authors address: Ningde Hospital Affiliated to Fujian Medical University, Ningde 352100, China
分化型甲状腺癌(DTC)是常见的甲状腺恶性肿瘤,临床多采用手术对肿瘤组织进行根治性治疗,治疗效果良好,但仍有部分患者术后出现转移及复发,对患者的生命安全造成一定威胁[1-2]。临床诊断DTC术后复发颈部淋巴结转移的方法很多,常见包括CT、MRI及超声等,其中超声检查方式可显示肿瘤、肿瘤周边及内部血流情况,但关于超声对分化型甲状腺癌术后复发颈部淋巴结转移的诊断价值报道较少[3-4]。鉴于此,本研究选取笔者所在医院97例DTC术后复发颈部淋巴结转移患者作为研究对象,旨在探讨超声诊断分化型甲状腺癌术后复发颈部淋巴结转移患者的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选择笔者所在医院2017年2月-2019年2月经手术治疗的112例分化型甲状腺癌患者。纳入标准:符合《甲状腺结节和分化型甲状腺癌诊治指南》中诊断标准[5];均进行甲状腺全切术治疗;可接受随访。排除标准:妊娠期、哺乳期产妇;合并心肝肾等重要器官障碍;合并其他恶性肿瘤;合并全身感染、免疫功能障碍等疾病;依从性差;精神障碍或家族有精神障碍遗传史。术后随访1年,将未发生转移的74例患者纳入未转移组,将发生转移的38例患者纳入转移组。其中未转移组男34例,女40例;年龄45~76岁,平均(56.85±9.47)岁;距离手术时间5~9个月,平均(7.24±0.85)个月;体质量指数18.06~30.45 kg/m2,平均(25.85±3.01)kg/m2;滤泡癌45例,乳头状癌29例。转移组男20例,女18例;年龄45~76岁,平均(56.85±9.47)岁;距离手术时间6~10个月,平均(8.54±0.85)个月;体质量指数18.06~30.45 kg/m2,平均(25.85±3.01)kg/m2;滤泡癌24例,乳头状癌14例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。患者或其家属知情且签字。
1.2 方法
仪器:德国西门子公司型号S2000型彩色超声诊断仪,选择14L5探头并设置频率分别为4.0~9.0 MHz和5.0~12.0 MHz;GE Logiq E9型彩色超声诊断仪,选择ML6-15探头,设置4.0~13.0 MHz频率。患者呈仰卧状检查床上,将患者颈肩部垫高起,头保持后仰,充分显露其颈部区域。根据患者的病灶状况调整深度、增益及聚焦部位,确保成像质量高。沿颈部正中甲状腺部位行常规横、纵切扫查,测定病灶直径、病灶纵径及纵横比,观察病灶数量、大小、边界、回声、纵横比、有无晕环、有无钙化(癌结节内钙化类型分为直径≤1 mm的微钙化与直径>1 mm的粗钙化)、侵袭甲状腺包膜程度(根据癌结节和甲状腺包膜接触范围/癌结节周长划分侵袭程度,包括0~25%,>25%)等;观察病灶血供状况,采用Adle分级法分级,0级:肿瘤内无血流信号;1级:肿瘤内有1或2个短棒状或点状血流信号;2级:肿瘤内有3或4个点状血流信号或1条管壁清晰的血管;3级:肿瘤内有2条管壁清晰的血管,或有网状或片状分布的多条血流[4]。超声检查结果由医院主任医师级别的2位资深影像科医师共同评价,如对结果讨论后仍有争议,可邀请本院影像科主任对检查报告进行分析。
1.3 观察指标
观察并记录超声血流参数,包括PSV、EDV、S/D、PI、RI指标。并对比发生转移及未发生转移两组患者的超声征象(结节数量、边界、大小、纵横比、回声、有无晕环、侵袭甲状腺包膜程度、钙化状况、血流分级),对导致DTC术后复发颈部淋巴结转移的相关因素进行分析。
1.4 统计学处理
采用SPSS 18.0软件进行数据处理,计量资料以(x±s)表示,采用t检验;计数资料以率(%)表示,采用字2检验,采用多因素Logistic回归分析检验颈部淋巴结转移与超声征象的关系,P<0.05为差异具有统计学意义。
2 结果
2.1 超声诊断结果
以随访病理结果为金标准,超声检查对术后复发颈部淋巴结转移的特异度为87.84%(65/74)、敏感度为89.47%(34/38)、准确性为88.39%(99/112),见表1。
2.2 两组血流参数对比
两组PSV、EDV及PI水平比较差异无统计学意义(P>0.05),未转移组S/D、RI值均低于转移组,差异均有统计学意义(P<0.05),见表2。
2.3 两组超声征象对比
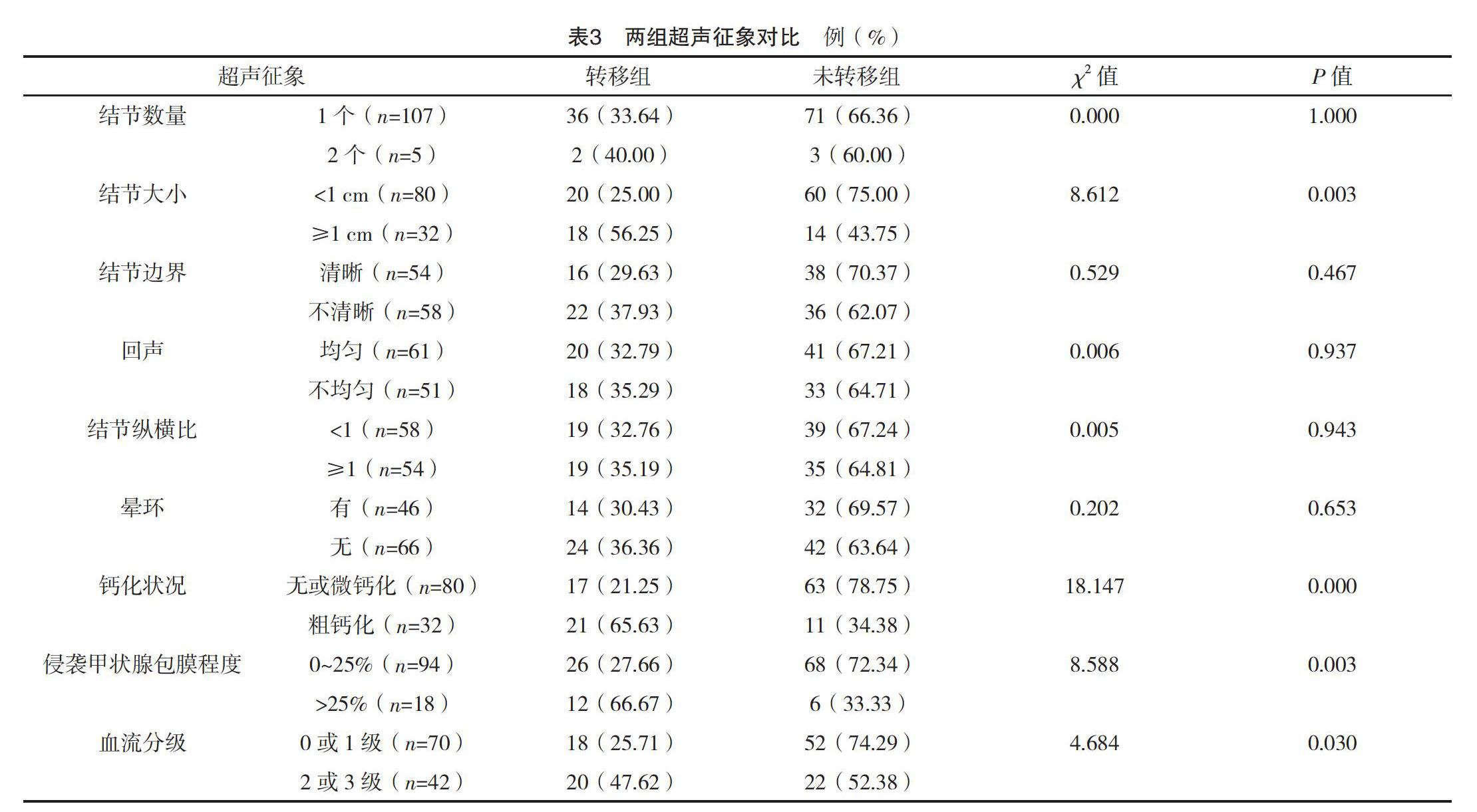
转移组结节大小≥1 cm、粗钙化、侵袭甲状腺包膜程度>25%、血流分级2或3级患者占比均高于未转移组,差异均有统计学意义(P<0.05)。见表3。
2.4 多因素Logistic回归分析
多因素Logistic回归分析结果显示,结节大小≥1 cm、粗钙化、侵袭甲状腺包膜程度>25%、血流2或3級可能是分化型甲状腺癌患者术后复发颈部淋巴结转移独立危险因素(OR>1,P<0.05),见表4。
3 讨论
DTC是内分泌系统中发病率较高的一种恶性肿瘤,且因机体颈部的淋巴结引流较为丰富,因此该疾病患者即使接受手术治疗,其颈部淋巴结转移的概率仍然较高,甚至威胁DTC患者生命安全[6]。目前,诊断DTC术后复发颈部淋巴结是否转移多采用病理穿刺活检,取其病理组织进行病理学检查,但该种方式有时间长、操作复杂及具有创伤性等不足,实际应用具有一定局限性[7]。因此,临床还应寻找另一种诊断价值高、诊断时间段及无创的诊断方式,以提高其检出率,为临床早期制定预防和治疗方案提供诊断依据。
临床研究表明,DTC的血流特征和机体的生物行为有密切联系[8]。该肿瘤生长速度较快,因此对血管有一定刺激作用,从而促进新生血管生长为其提供营养物质。尤其是发生新生血管转移的患者,其肿瘤组织中会迅速滋生新生毛细血管,造成肿瘤内血管血流丰富,使得血流动力学各指标异常,因此监测DTC患者肿瘤细胞血流有一定临床意义[9]。本研究结果显示,未转移组S/D、RI值低于转移组,而两组PSV、EDV及PI水平未见明显差异,提示S/D、RI值与DTC颈部淋巴结转移有一定关系。发生转移患者S/D、RI值水平高,可能肿瘤不断生长并发生转移时,不断刺激肿瘤内新生血管生成,同时因生成速度过快,导致肿瘤内的血管发生挤压、扭曲,形成不规则形状,从而导致动脉发生狭窄,产生压力阶差,提高血流阻力,故RI值较高。同时血流动力学异常,导致静脉回流障碍,其主要表现是收缩期流速比舒张期流速高,故S/D值较高[10]。本研究还显示,结节≥1 cm、粗钙化、侵袭甲状腺包膜>25%、血流2或3级是分化型甲状腺癌患者术后复发颈部淋巴结转移独立危险因素。提示临床诊断DTC术后复发颈部淋巴结转移患者可根据结节大小、钙化状况、侵袭甲状腺包膜程度、血流分级对颈部淋巴结转移状况做出初步评估。甲状腺是内分泌器官,血供较为丰富,其结节生长主要依赖其内部新生血管,因此结节大小可一定程度上反映肿瘤的生长状况,结节大,则提示肿瘤细胞增殖较快、浸润程度较高[11-12]。而结节突入甲状腺包膜内生长,与周围淋巴管接触也会越发紧密,从而会提高出现颈部淋巴结转移的风险[13]。Adle分级则是根据肿瘤内部血流状况的血流信号进行分级,2或3级提示结节内已存在多条血流甚至形成完整血管,该种情况可促进肿瘤细胞的增殖与扩散,进而提升发生颈部淋巴结转移的概率[14]。本研究结果显示,以随访结果为金标准,超声检查对术后复发颈部淋巴结转移的特异度为87.84%(65/74)、敏感度为89.47%(34/38)、准确性为88.39%(99/112),提示超声诊断DTC术后复发颈部淋巴结转移的价值较高,可为临床早期制定其干预和治疗方案提供诊断依据。超声检查的优势在于不仅对病变部位的大小、形态、数量、位置及其内部回声等有较高的诊断价值,同时可对病变部位的血流束具体情况,包括长度、宽度、面积以及其血流信息等,为医师判断疾病提供更多信息,因此其诊断率较高[15]。但超声检查仍有一定不足,当患者病灶过小时,无法显示其内部血流特征,从而导致误诊及漏诊率,加之甲状腺的生理结构较为复杂,在检查病灶回声时,可能会受到影响,导致结果图像出现重叠。且本研究仍局限于小样本、小范围资料,缺乏多中心及随机大样本的研究资料,因此下一步,仍需扩大样本的纳入范围以及纳入量做深入研究。
综上所述,超声诊断DTC术后复发颈部淋巴结转移的价值较高,可通过S/D、RI的高水平及结节≥1 cm、粗钙化、侵袭甲状腺包膜>25%、血流2或3级等征象联合诊断。
参考文献
[1]胡敏霞,夏春霞,于风霞,等.分化型甲状腺癌术后颈部淋巴结可疑转移的超声随访研究[J].中国耳鼻咽喉头颈外科,2019,26(3):125-130.
[2]牛艳,刘慧平.超声造影对甲状腺癌颈部转移性淋巴结的定性分析[J].实用癌症杂志,2019,34(7):1150-1153.
[3]周倩,许萍.超声评估甲状腺癌颈部转移淋巴结的研究进展[J].中国医学影像技术,2019,35(11):1752-1756.
[4]赵月娥,郑柏,甘连州.甲状腺癌的超声表现与病理对照分析[J].癌症进展,2019,17(14):1697-1700.
[5]中华医学会内分泌学分会,中华医学会外科学分会内分泌学组,中国抗癌协会头颈肿瘤专业委员会,等.甲状腺结节和分化型甲状腺癌诊治指南[J].中华内分泌代谢杂志,2012,28(10):779-797.
[6]刘利平,崔荣荣,杨婧,等.甲状腺癌超声造影及二维超声特征与颈部淋巴结转移的关系探讨[J].中华内分泌外科杂志,2019,13(1):26-30.
[7]冯欣宇,张晓鸽,李鹤群,等.甲状腺癌的声像图表现规律及高頻超声在甲状腺癌诊断和鉴别诊断中的应用价值[J].实用癌症杂志,2018,33(5):855-857.
[8]闫国林,李仕青.cN0期甲状腺乳头状癌前哨淋巴结活检研究进展[J].国际耳鼻咽喉头颈外科杂志,2018,42(5):261-263.
[9]曹艺敏,周少萍,胡田,等.高频超声联合螺旋CT在评估和诊断甲状腺癌的应用价值[J].实用癌症杂志,2018,33(1):169-171.
[10]邵佳娴.术前彩色多普勒超声血流参数对分化型甲状腺癌颈部淋巴结转移的诊断价值[J].中国药物与临床,2019,19(12):1991-1992.
[11]张盼盼,黄岩,吕小勇,等.甲状腺癌中央区淋巴结转移的影响因素及超声检查转移淋巴结的检出率[J].临床与病理杂志,2019,39(5):976-982.
[12]杨霞,付敏,王洋.甲状腺肿瘤微血管密度与超声表现的相关性[J].实用癌症杂志,2019,34(7):1147-1149.
[13]程红,戚庭月.超声造影在甲状腺癌诊疗中的应用进展[J].临床超声医学杂志,2018,20(7):478-480.
[14]王淑文,王燕翔,张硕,等.甲状腺癌超声血管化指数血流指数与肿瘤恶性程度的相关性分析[J].安徽医学,2016,38(10):813-815.
[15]温泉,罗渝昆.甲状腺乳头状癌超声声像图表现与颈部淋巴结转移的相关性[J].中国医学装备,2018,15(6):74-78.
(收稿日期:2020-06-30) (本文编辑:马竹君)

