超声多因素分析预测甲状腺髓样癌
陈 圣,唐 力,吴松松,李建卫,林 宁
(福建医科大学省立临床学院超声科,福建 福州 350001)
甲状腺髓样癌(medullary thyroid carcinoma, MTC)恶性程度较高,预后较差[1],目前超声是首选影像学筛查方法。本研究回顾性分析MTC的超声征象,探讨其独立预测MTC的效能。
1 资料与方法
1.1 一般资料 回顾性分析2013年8月—2018年8月24例在福建医科大学省立临床学院接受超声检查,且经术后病理证实的MTC患者(MTC组,29个病灶),男11例,女13例,年龄22~66岁,平均(48.6±11.8)岁;另外选择同期经手术后病理证实的45例良性甲状腺结节患者作为对照(对照组),共49个病灶,其中男7例,女38例,年龄21~68岁,平均(44.0±12.7)岁。排除标准:①无明确病理结果;②超声图像模糊,不能完整显示病灶位置、大小、边缘、回声及血供等信息。
1.2 仪器与方法 采用Philips iU 22型彩色超声诊断仪,探头频率7.0~10.0 MHz。由2名具有10年工作经验的超声科医师观察病灶大小、数目、位置、形态、边缘、内部回声、内部钙化、纵横比及血流模式,意见分歧时经讨论确定。结节形态分为圆形、椭圆形及不规则形;边缘分为光整及不光整;回声分为极低回声(低于颈前带状肌的回声)、低回声(高于颈前带状肌并低于甲状腺正常腺体的回声)、等回声(近似甲状腺正常腺体的回声)及高回声(高于甲状腺正常腺体的回声);钙化分为无钙化、微钙化(<1 mm的点状强回声)及粗钙化(≥1 mm的强回声);纵横比: 纵横比>1(前后径/横径>1)和≤1(前后径/横径≤1);血流形态:包括Ⅰ型(结节内部及周边无血流信号)、Ⅱ型(以结节周边血流信号为主)、Ⅲ型(以结节内部血流信号为主)和Ⅳ型(结节内部及周边均可探及丰富血流信号),Ⅰ型为无血流,后3种类型为血流丰富。
针对患者性别、多发病灶、双侧发病、血流丰富、不规则形态5项常规参数和低回声、实性、纵横比>1、微钙化及边缘不光整5项恶性超声征象进行多因素分析。
1.3 统计学分析 采用SPSS 19.0统计分析软件。计量资料以±s表示,以独立样本t检验进行比较;对非参数采用秩和检验,对计数资料采用χ2检验;对所选10个因素先行单因素Logistic回归分析,针对MTC与甲状腺良性结节之间差异有意义的因素(P<0.20,Wald检验)再行多因素Logistic回归分析,筛选恶性病变的独立预测因素,并计算比值比(odds radio, OR)及其95%置信区间(confidence interval, CI)。绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算MTC与甲状腺良性结节之间差异有意义因素的ROC曲线下面积(area under the curve, AUC),0.5≤AUC<0.7诊断效能低,0.7≤AUC≤0.9诊断效能中等,AUC>0.9诊断效能高。P<0.05为差异有统计学意义。
2 结果
对照组49个病灶中,结节性甲状腺肿42个(42/49,85.71%),甲状腺腺瘤样变6个(6/49,12.24%),桥本甲状腺炎1个(1/49,2.04%)。2组患者性别及结节血流分型差异均有统计学意义(P均<0.05)。MTC组结节内部及周边血流更丰富,对照组结节血流不丰富。见表1。
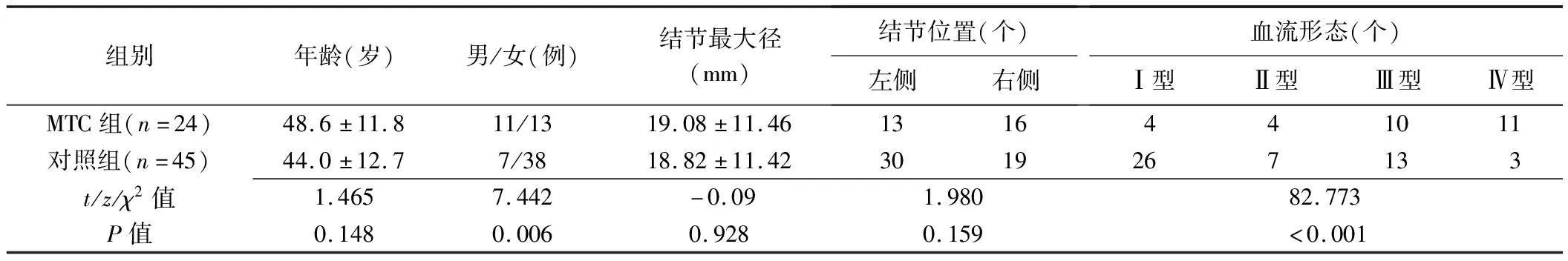
表1 2组甲状腺结节患者性别、年龄及常规超声表现
2.1 MTC预测因素 单因素分析Logistic回归分析结果显示,多发结节、双侧发病及纵横比>1与MTC并无显著关联(P均>0.20);多因素分析Logistic回归分析显示血流丰富、低回声及微钙化为MTC的独立危险预测因素(P均<0.05)。见图1、表2。

图1 患者女,51岁,MTC 超声声像图示甲状腺右侧叶中极低回声结节,内部多发性微钙化(A),内部及周边血流较丰富(B)

表2 MTC单因素及多因素Logistic回归分析
2.2 MTC征象的ROC分析 低回声的诊断效能最高[AUC=0.77,95%CI(0.68,0.89)],结节血流状况、形态不规则、微钙化及边缘不光整的诊断效能均为中等(表3)。
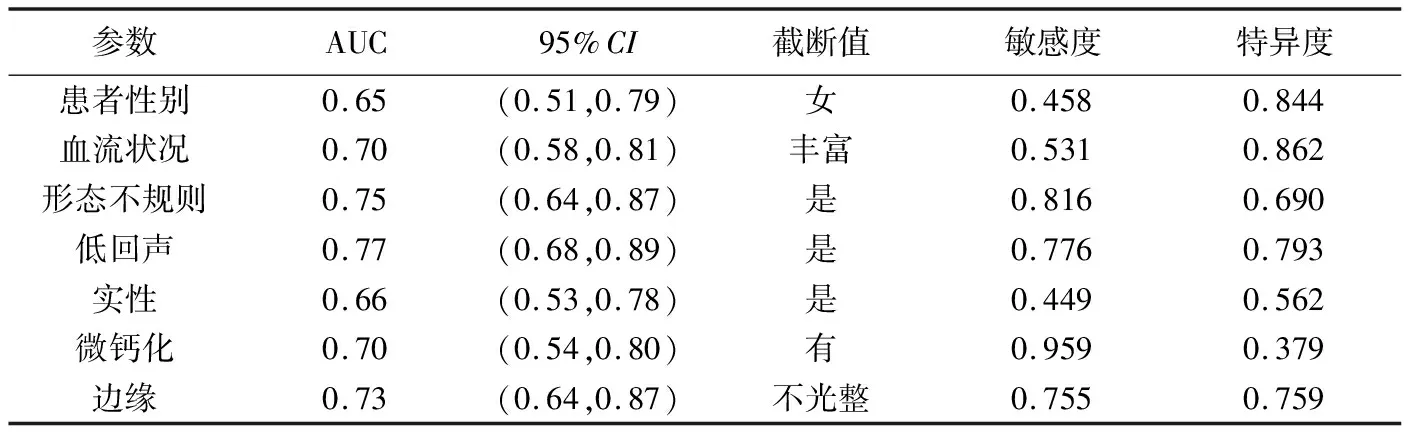
表3 MTC部分超声征象的ROC分析
3 讨论
本组女性甲状腺结节发病率明显高于男性,且在MTC与良性结节中差异均有统计学意义。既往研究[2-3]表明,MTC与降钙素明显相关;雌激素可刺激降钙素分泌,故MTC多见于女性患者。本研究中MTC与良性结节的血流分型差异明显,多数MTC周边及内部血流丰富,而多数良性结节周边及内部无明显血流,可能与MTC有较大血窦有关[4]。本研究中MTC平均最大径近20 mm,有学者[5-6]认为甲状腺恶性肿瘤的血供与体积相关。本研究单因素分析发现低回声、微钙化、血流丰富、实性、不规则形态及边缘不光整6项超声征象在MTC与良性结节之间差异具有统计学意义;多因素分析结果显示低回声、微钙化及血流丰富3项可作为MTC的独立预测因素,并具有中等诊断效能,可能与恶性甲状腺结节的病理特性有关。光镜下MTC病灶内细胞呈巢状、乳头状及滤泡状排列,间质内常见淀粉样物质沉积,导致其超声呈低回声。此外,MTC 的钙化灶多为淀粉样物质包绕,系癌组织局部变化后钙盐沉积形成[7]。MTC超声表现多数呈圆形或椭圆形均匀或不均性低回声团块或结节,边界清楚、规则,较易误诊为腺瘤;但MTC一般无声晕及包膜,内部含有微钙化,血流丰富,可据此与良性腺瘤相鉴别。
既往研究[8]发现低回声与微钙化也是甲状腺乳头状癌(papillary thyroid carcinoma, PTC)的恶性征象,但结节血流丰富程度与PTC未见明显相关。低回声与微钙化是MTC与PTC的危险预测因素[8-9],而MTC和PTC占甲状腺癌90%以上,表明低回声及微钙化可能与多数甲状腺恶性肿瘤具有极高的相关性。本研究发现血流丰富为MTC的独立预测因素,与以往研究[8]不同。本研究中,实性、边缘不光整及纵横比>1这3种提示PTC的恶性超声征象与MTC无明显相关;相反,结节周边及内部血流丰富这2种与PTC无明显相关的超声特征在本研究中却是MTC的独立危险预测因素。临床依据恶性超声特征判断甲状腺良恶性结节,结果在MTC与PTC之间具有较大差异[10]。本研究中结节低回声、血流状况、形态不规则、微钙化、边缘不光整的诊断效能中等,其中低回声的诊断效能相对最佳。
综上所述,不同超声征象对于MTC的诊断效能不同,甲状腺结节血流丰富、低回声、内部微钙化可作为鉴别诊断MTC的参考。
本研究的主要局限性是阳性样本量偏少。MTC发病率较低,本院5年中仅38例接受手术,其中具备完整资料可纳入本研究者仅24例。样本量偏少可能使结果不够准确。另外,本研究为回顾性分析,未能有效结合超声造影、弹性成像等新技术进行多方位观察,有待于今后利用新技术开展多中心大样本研究进一步观察。

