全血C反应蛋白联合血常规检测对细菌性感染的诊断价值
周鑫,刘畅
天津市河西医院检验科 (天津 300000)
儿童因年龄偏小,免疫力低下,且卫生意识较弱,极易被周围环境中的病毒或细菌所侵袭而患病。细菌性感染为感染类疾病中最常见的类型,临床多根据中性粒细胞及白细胞数量在全血中的比例判定患儿是否存在细菌性感染[1]。血常规为临床检测白细胞计数的主要方法,也是诊断细菌性感染类疾病的常规手段。但白细胞计数易受患者情绪、温度及药物等因素的影响,进而影响检测准确度[2]。C反应蛋白(C-reactive protein,CRP)在机体遭受损伤或感染后可急速升高,对细菌性感染较为敏感,而对病毒性感染多无变化,可用于细菌和病毒感染的鉴别诊断[3]。本研究旨在探讨全血CRP联合血常规检测对细菌性感染的诊断价值。
1 资料与方法
1.1 一般资料
选取2017年3月至2019年3月我院收治的78例疑似细菌性感染患儿。其中,男46例,女32例;年龄0.5~3.0岁,平均(1.65±0.70)岁;病程1~5 d,平均(2.13±0.85)d。本研究经医院医学伦理委员会批准。纳入标准:患儿家属均知情,并自愿签署知情同意书。排除标准:合并血液疾病;检测前服药;免疫系统障碍。
1.2 方法
全血C反应蛋白检测:采集末梢血置于抗凝试管送检,选用深圳普门科技股份有限公司的PA-900全自动特定蛋白分析仪,采用免疫比浊法检测全血CRP。
血常规检测:选用希森美康XS-500i全自动细胞分析计数仪进行血常规[白细胞计数(white blood cell count,WBC)、红细胞计数(red blood cell,RBC)]检查,注意在采集血液样本时,应遵循无菌操作原则。
所有患儿在检查完毕后均获随访,并记录其细菌培养的结果。
1.3 临床评价
以细菌培养结果为金标准,比较单项诊断及联合诊断的价值,全血CRP阳性标准为CRP≥10 mg/L,血常规检测阳性标准为WBC≥10×109/L、RBC≥5.2×1012/L,联合诊断的阳性判定标准为任意一种检测方法检出为阳性即可。
1.4 统计学处理
2 结果
2.1 随访结果
78例疑似细菌性感染患儿中,经三级诊断证实细菌性感染59例,病毒性感染19例。细菌性感染患儿中肺炎29例,脑膜炎18例,心内膜炎12例。
2.1 诊断结果
血常规诊断的灵敏度、特异度、准确度分别为57.63%、68.42%、60.26%;全血CRP诊断的灵敏度、特异度、准确度分别为76.27%、84.21%、78.21%;联合检测的灵敏度、特异度、准确度分别为88.14%、63.16%、82.05%,见表1~2。
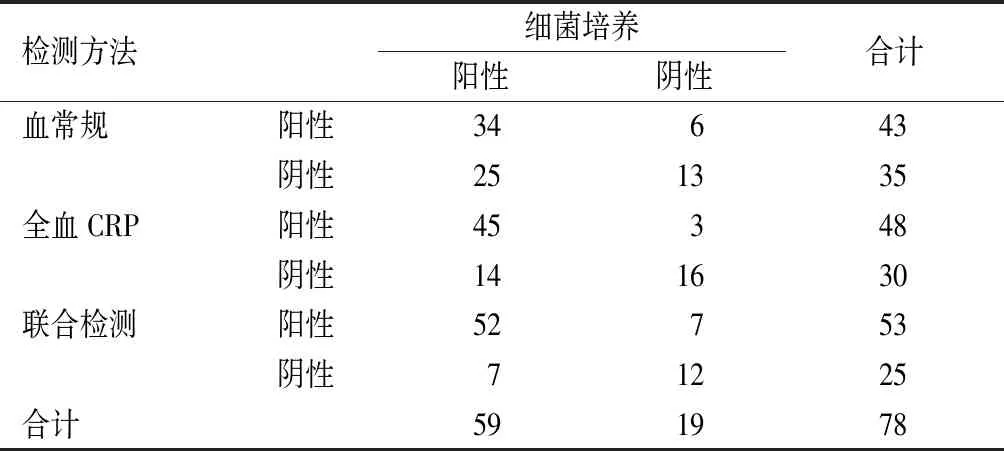
表1 3种检测方法的诊断结果(例)

表2 3种检测方法的诊断结果比较
3 讨论
细菌性感染为临床常见病,由于患儿的免疫系统尚不完善导致细菌性感染的发生率较高。而对细菌性感染的准确诊断与正确治疗方案的制定及预后密切相关。因此,选择恰当的检测指标提高儿童细菌性感染的诊断准确度非常重要。血常规是血液常规检测手段之一,主要由液体与有形细胞组成,可反映机体内白细胞计数和机体炎性反应程度。儿童由于自身生理因素的限制及免疫系统的不完善,可导致血常规检测结果中白细胞计数无明显增加,从而易造成漏诊或误诊[4]。
本研究结果显示,血常规诊断的灵敏度、特异度、准确度分别为57.63%、68.42%、60.26%;全血CRP诊断的灵敏度、特异度、准确度分别为76.27%、84.21%、78.21%;联合检测的灵敏度、特异度、准确度分别为88.14%、63.16%、82.05%;表明全血CRP联合血常规检测可显著提升诊断细菌性感染的灵敏度、特异度及准确度。分析其原因在于,CRP为时相反应急性蛋白,是非特异炎性标志物,在机体发生急性炎症、损伤时,其水平会急速上升,且早于白细胞,并可随病情好转迅速下降,故其具有极高的灵敏度[5]。此外,当机体发生病毒性感染,CRP基本处于正常水平,故可根据其检测结果有效鉴别细菌性感染和病毒性感染[6]。另一方面,临床抗生素滥用现象较为严重,抗生素滥用可影响患儿免疫功能的发展,故临床医师需根据患儿的全血CRP、白细胞计数和中性粒细胞计数的变化情况,决定是否给予细菌性感染病患儿抗生素治疗。
综上所述,采用全血CRP联合血常规诊断细菌性感染,可显著提高诊断准确度,且操作便捷,适用于临床初步诊断,有助于合理用药方案的制定。

