MSCT与胶囊内镜对不明原因消化道出血的诊断价值研究
南京鼓楼医院集团宿迁市人民医院介入科 (江苏 南京 223800)
凌 冰 王永康 刘加宁
不明原因消化道出血是指常规胃镜、结肠镜检查不能明确诊断的持续性或反复发作的消化道出血,有效诊断并定位消化道出血部位、针对性干预对于减少患者痛苦具有重要意义[1]。多层螺旋CT(MSCT)及胶囊内镜(CE)是诊断不明原因消化道出血的无创性检查方法,其中MSCT可通过直接显示对比剂外溢情况反映粘膜、消化道管腔外损伤、血管走行及破损出血点,在消化道出血的定位、定性诊断及疾病预后评估方面具有重要作用;CE则可通过胶囊内镜体内摄取的图像进行直观的疾病评估,两种方法各有其适应症及优缺点[2-3]。本研究回顾性分析我院采用MSCT及CE检查的不明原因消化道出血患者的临床资料,分析两种方法对病变的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料选择2014年2月至2018年3月我院收治的不明原因消化道出血患者纳入研究,所有患者均存在持续存在或反复发作的出血,经常规胃镜及结肠镜检查均未发现病灶;行MSCT检查或CE检查,经双气囊小肠镜或血管造影或手术探查等手段证实,患者临床资料完整并对本研究知情并签署同意书。在符合上述标准的患者中,行MSCT检查者79例,男性33例,女46例,年龄18~67岁,平均(45.96±10.53)岁;行CE检查者64例,男性29例,女性35例,年龄(47.88±10.62)岁。
1.2 方法MSCT检查:(1)肠道准备:检查前1天无渣饮食,服用番泻叶或硫酸镁,检查当日禁饮食。检查前口服1500~2000mL2.5%的低渗甘露醇,分3次服用,每次间隔15min。检查前10min,无山莨菪碱禁忌者肌肉注射山莨菪碱20mg以抑制肠蠕动。(2)扫描方法:采用德国西门子公司Somatom Sensation 64排螺旋CT,管电压140kV,管电流为智能毫安衰减技术,螺距1.2,层厚3mm。扫描时先进行平扫,扫描范围为膈顶至耻骨联合;扫描完毕后,采用高压双筒注射器以1.5mL/kg体重剂量注射碘普罗胺注射液(370mgl/mL),注射流率4.0mL/s,注射完毕后行三期增强扫描,动脉期触发阈值100HU,动脉期15s后进行小肠期扫描,延迟35s后进行门脉期扫描。(3)图像处理与分析:采用多平面重建、最大密度投影、容积再现等后处理技术进行图像重建及处理,图像由两名资深消化道疾病影像诊断医师进行单独诊断,意见不一致时协商得到最终结论,图像评价主要包括图像质量评价,有无出血、出血原因、部位的诊断。
胶囊内镜检查:(1)肠道准备:检查前1晚低渣饮食,服用番泻叶或硫酸镁,检查当日禁饮食,检查当日口服2000~2500mL 2.5%的低渗甘露醇。(2)检查方法:采用OMOM智能胶囊内镜系统(重庆金山科技有限公司),受试者检查前30min服用50mL10%西甲硅油,吞服胶囊;吞服后2小时内禁饮食,2小时后可口服清水。(3)图像分析:胶囊内镜采集的图像由两名资深消化内镜医师进行诊断,评估内容包括有无出血、出血原因、出血位置判断。
1.3 统计学分析采用SPSS 19.0进行数据处理与统计学分析,两种方法诊断效能比较采用χ2检验,以P<0.05表示差异具统计学意义。
2 结 果
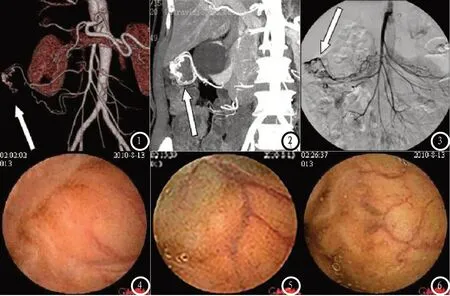
图1-6 不明原因消化道出血MSCT、CE表现;图1-3 患者女,间断性消化道出血1月,经胃镜、肠镜检查均未见异常;MSCT检查VTR图像1及MIP图像2示结肠肝曲回结肠动脉增粗、静脉早显,诊断为血管动静脉畸形;DSA检查也提示结肠屈曲局部系膜静脉早显,符合血管动静脉畸形表现;图4-6 患者男,上腹部不适、贫血,胃镜及结肠镜检查均未见异常,CE检查可见弥散粗大静脉及扩张的毛细血管,提示为血管性异常病变。
2.1 两种诊断方法对不明原因消化道出血的诊断情况比较MSCT检查情况:79例患者中共检出病灶3 8例(4 8.1 0%);部位:小肠35例(92.11%),胃2例(5.26%),结肠1例(2.63%);性质:占位17例(44.74%),血管性异常3例(7.89%),炎症性病变12例(31.58%)、息肉3例(7.89%),憩室3例(7.89%)。
CE检查情况:64例患者共检出病灶36例(56.25%),部位:小肠34例(94.44%),食道1例(2.94%),胃1例(2.94%);性质:血管性异常14例(38.89%),炎症性病变6例(16.67%),占位5例(13.89%),溃疡4例(11.11%),黏膜隆起3例(8.33%),息肉2例(5.56%),钩虫2例(5.56%)。部分病例MSCT及CE检查结果详见图1-6。
2.2 两种方法诊断不明原因消化道出血的诊断价值分析MSCT检出的38例消化道出血中共33例(86.84%)经其他检查方法及随访确诊为阳性,2例(5.26%)憩室、2例(5.26%)占位性病变、1例(2.63%)息肉被误诊;CE检出的36例病灶中共29例(80.56%)经验证为阳性,3例(8.33%)黏膜凸起、2例(6.25%)黏膜炎症、1例(3.16%)憩室、1例(3.16%)息肉被误诊;两种方法诊断阳性预测值比较差异无统计学意义(χ2=0.171,P=0.679)。
3 讨 论
不明原因的消化道出血为常见病,临床诊断困难,能否进行准确的定位、定性诊断直接关系到患者治疗方案的制定及预后,因此选择有效、合理的诊断方法对明确诊断、改善患者预后具有重要意义[4]。
MSCT是一种无创性检查方法,具有良好的密度分辨率及空间分辨率,可较好地观察到胃肠道血管的解剖结构,发现传统胃肠道造影难以发现的血管源性病变;另外在增强扫描时出血部位可表现为高密度的对比剂外溢,通过观察造影剂变化可一定程度上反映胃肠道出血的部位及出血量[5-6]。CE检查可通过内镜成像清晰显示胃肠道黏膜面的血管畸形、炎症、溃疡、息肉及寄生虫等病变,其中血管疾病可表现为粘膜面异常扩张及显露,部分伴有出血;血管瘤则可表现为青紫色肿块;另外还可发现肠腔不同形态溃疡、黏膜充血及肠腔狭窄等情况[7]。本研究中MSCT及CE对不明原因消化道出血的检出率分别为48.10%及56.25%,与既往文献报道的MSCT检出率为24.6~47.6%及CE检出率为38~83%类似[8-9],CE对不明原因消化道出血的整体检出率大于MSCT,分析MSCT检出率较低的原因可能为其对黏膜浅层及微小病变检出能力较差,且部分小肠黏膜血管畸形、寄生虫病、炎症溃疡及息肉等均无法显示;另外部分患者憩室结构较小,与正常肠壁MSCT表现相似,也是造成检出率较低的原因之一[10]。对两种方法检出的阳性病例进行明确诊断,分别有84.21%及80.56%的病例被证实诊断准确,两种方法诊断阳性预测值比较无明显差异。既往关于MSCT及CE对不明原因消化道出血的诊断价值研究报道不多,张靖等人报道,CE检查病变检出率为81.1%,诊断符合率为87.9%,小肠CT检查病变检出率为68.6%,符合率为82.1%[11-12],本研究与其研究结果存在一定差异,可能为入组样本量、检查方式及评估方法差异所致。
分析本研究误诊病例,MSCT误诊多为占位性病变、憩室及息肉,多与图像质量不佳相关;而CE误诊病例多为黏膜凸起、炎症、息肉及憩室,CE因内镜本身放大倍数的限制,对于部分黏膜的隆起病变或较大的溃疡难以全面的显示,同时对于肠外情况无法进行分析;另外,出血或残留的肠腔内容物可影响视野,导致病变判断困难。另外,本研究中CE误诊病例中粘膜隆起最多,可能为部分粘膜下隆起性病变常难以判断占位或外压所致,存在高估病变的风险。
尽管两种方法均对不明原因消化道出血具有一定的诊断效能,但两者仍有一定的适应症,MSCT检查涉及肠道准备、口服等渗肠道对比剂及注射碘对比剂等,这些均可能导致患者电解质紊乱、尿潴留、对比剂过敏等副反应;CE检查中的胶囊内镜存在肠道中滞留的风险,部分胶囊滞留患者甚至需行内镜或外科手术取出,因此,在检查前需明确患者禁忌症,检查时注意观察患者不良反应,避免不良事件的发生[13]。
综上,MSCT及CE对不明原因消化道出血均有一定诊断价值,CE直观显示病变的大体改变,MSCT进一步明确病变浸润深度、范围,二者结合有助于提高诊断准确性。

