多层螺旋CT三期增强扫描对急性胰腺炎的诊断价值探讨*
江油市人民医院放射科(四川 江油 621700)
邹 萍 管 英 李继兵
急性胰腺炎是急腹症中的一种,具有一定的危险性[1]。临床上以恶心呕吐,黄疸,脱水,体温升高等为主要表现[2]。病理上常把急性胰腺炎分为轻症急性胰腺炎和重症急性胰腺炎两种[3]。前者病变程度轻,临床上最为常见,预后良好,后者病情重,预后差,且死亡率高。故,早期诊断、及时治疗对患者尤其重要。影像学检查是临床上诊断该病的主要方法之一。以CT检查较为常见,通过CT增强扫描可显示病变形态,对病变定性具有重要价值[4-5]。目前动态CT增强扫描技术在急性胰腺炎的诊断中应用越来越广泛。本组研究通过收集急性胰腺炎患者的临床资料,探讨多层螺旋CT对急性胰腺炎的诊断价值,旨在为临床诊断提供可靠指导意见。
1 资料与方法
1.1 一般资料收集本院2018年1月至2019年2月收治的60例急性胰腺炎患者的临床资料,其中男性37例,女性23例,年龄21~66岁,平均(42.74±4.19)岁。就诊原因:腹痛20例,腹胀11,恶心、呕吐13,其他16例。纳入指标:均经临床确诊;无其他严重疾病;无CT扫描禁忌症;临床资料完善,无缺损或丢失;无胰腺其他病变者。排除标准:合并糖尿病、冠心病等慢性疾病史者;合并心、肝、肾功能不全;过敏体质。
1.2 方法检查仪器采用GE Light speed 64层螺旋CT。患者取仰卧位,扫描范围:自膈顶开始向下至胰腺各部显示为止。扫描参数:管电压120kV,管电流160~200mA,扫描层厚为5mm,螺距为1.735:1,重建间隔5mm。常规平扫+动态增强扫描。造影剂选用碘海醇,肘静脉注射,注射剂量80mL,各期延长扫描时间:动脉期25~30s,门静脉期60s。
1.3 观察指标CT结果由两名或以上诊断医生进行讨论、分析,获取一致结果,意见出现分歧通过协商获取一致意见。重点观察病变形态、密度等特征;记录患者平扫和增强后的相关数据。
1.4 统计学处理本研究数据均采用SPSS18.0软件进行统计分析,计量资料采用(±s)描述;计数资料通过率或构成比表示,并采用χ2检验;以P<0.05为差异具有统计学意义。
2 结 果
2.1 60例患者临床资料根据Balthager分级,A级:胰腺正常;B级:胰腺局限性或弥漫性肿大,但胰周正常;C级:胰腺局限或弥漫性肿大,还有胰周脂肪结缔组织的炎性改变;D级:A+B+C+胰周一区单发性积液;E级:A+B+C+胰周多区单发性积液。本组60例患者中,A级6例,B级23例,C级19例,D级8例,E级4例。经整理60例患者的手术病理资料可知,60例患者中急性水肿型患者31例,急性坏死型患者29例。

表1 MSCT检查对急性胰腺炎的诊断正确率[n(%)]
2.1 MSCT检查对急性胰腺炎的诊断正确率手术病理检查显示60例患者中急性水肿型患者31例,急性坏死型患者29例。MSCT检查显示60例患者中急性水肿型患者27例,诊断正确率为87.10%;急性坏死型患者24例,诊断正确率为82.76%。详情见表1。
2.3 MSCT检查图像表现急性单纯水肿型胰腺炎的CT图像表现为胰腺增大,均匀或不均匀低密度,边界不清晰,可见胰周积液,增强扫描明显强化。急性出血坏死性胰腺炎:CT可见胰腺弥漫性增大;不均匀低密度;出血病灶密度增高。增强扫描坏死区强化显著;胰周脂肪间隙消失、模糊并条网状致密影;胰周坏死、渗液。增强后强化不均匀,坏死区域不增强,残留胰腺组织轻度强化。
3 讨 论
急性胰腺炎是临床普外科中最为常见的一种疾病[6]。具有急性腹痛,伴发热,恶心、呕吐的特点[7]。目前发病因素尚未十分明确,本病与胆道疾病有很大的关系,其他还包括胰管阻塞、酗酒及暴饮暴食、手术与创伤、内分泌及代谢障碍、感染、药物等。临床上根据病理将其分为水肿型和出血坏死型两种[8],其中急性水肿型胰腺炎病变程度轻,病情常为自限性,预后良好。但若治疗不及时,可进展为重症胰腺炎[10]。具有较高的死亡率,从而大大降低患者的生活治疗,甚至对其生命造成一定的威胁。故认为及时明确诊断并予以积极治疗在急性胰腺炎诊治中具有关键作用[11-12]。
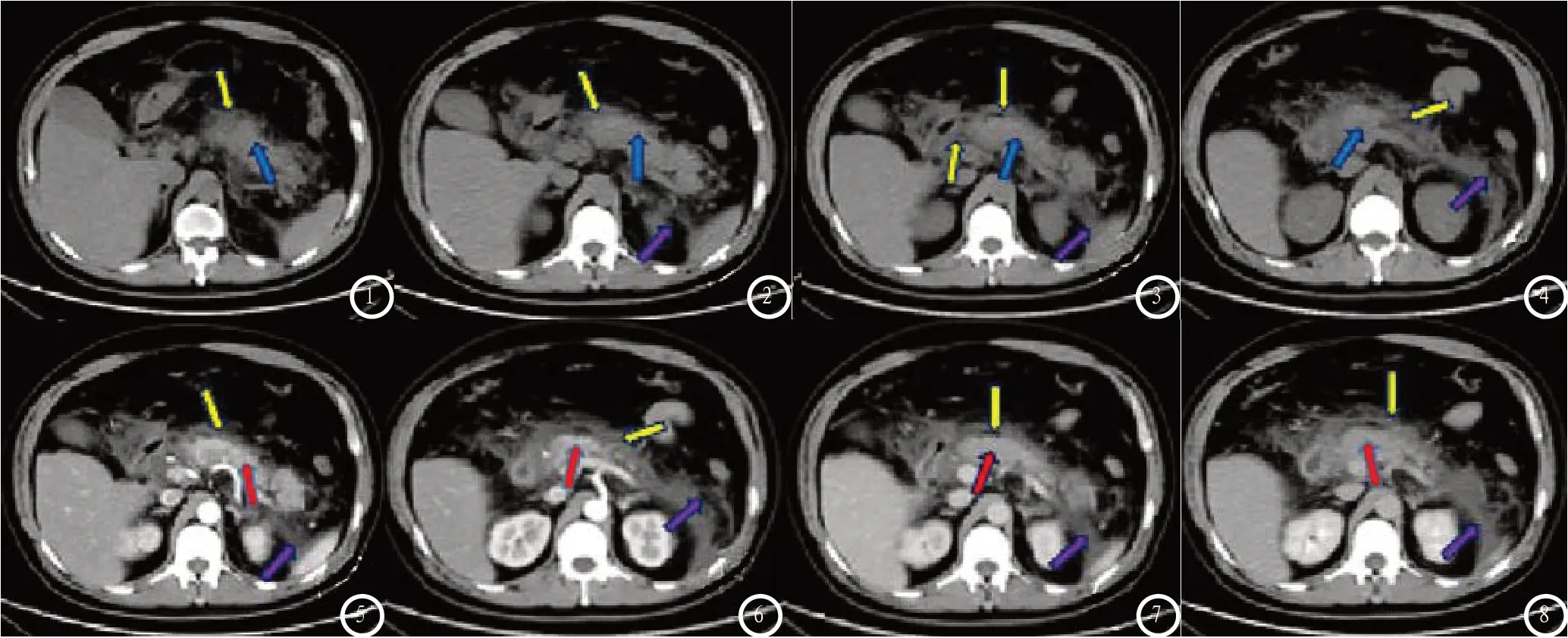
患者男性,46岁,影像诊断:急性胰腺炎。主诉:腹痛、腹胀3天,加重半天。CT平扫示(图1-4):胰腺增粗,密度稍减低,胰腺周围见渗出影,左侧肾前筋厚;CT增强扫描示(图6-7):三期扫描胰腺实质未见明显异常强化。
临床上对急性胰腺炎的影像检查包括MSCT、超声检查和MRI等。其中超声是检查胰腺的常规方法,操作简单,价格实惠,但是常常会受到体内肠气、腹壁脂肪的影响。MSCT是普通CT的拓展和延伸,不会受肠气和腹壁脂肪的影响,具有更快的扫描速度和更高的空间及密度分辨率,除去可诊断急性胰腺炎外,还可对不同病理类型胰腺炎的组织学结构进行清晰的显示,进而帮助临床医生进行更为准确的定性诊断[13]。如急性水肿型胰腺炎MSCT表现为胰腺肿大,呈低密度,增强扫描强化明显。而急性出血坏死性胰腺炎CT征象显示,胰腺可见不均匀低密度影;出血病灶密度增高。增强扫描坏死区强化显著;胰周脂肪间隙消失、模糊并条网状致密影;胰周坏死、渗液。增强后强化不均匀,坏死区域不增强,残留胰腺组织轻度强化。除此之外MSCT检查还能全面、精细、准确显示急性胰腺炎向腹膜后间隙扩散的情况。增强扫描时,通过造影剂的作用增强胰腺实质,强化胰周血管,进而有助于轻易检出胰腺内部病灶,为临床治疗方案的选择与制定提供可靠的指导意见,降低死亡率。既往研究显示,CT诊断急性胰腺的敏感性、特异性可高达87%、为90%[14]。本组研究中经手术病理检查显示60例患者中急性水肿型患者31例,急性坏死型患者29例。MSCT检查显示60例患者中急性水肿型患者27例,诊断正确率为87.10%;急性坏死型患者24例,诊断正确率为82.76%。表明MSCT检查也会出现一定的漏诊和误诊。可能主要是因为MSCT对胰腺坏死的判断有滞后性,早期CT有可能因此低估了病情的严重性,对判断病灶坏死灶有无感染不准确[15]。
综上所述,MSCT三期增强扫描诊断急性胰腺炎的准确性较高,可清晰显示其影像学征象,通过全面分析其影像学征象,结合患者临床特征综合分析可有效诊断急性胰腺炎。

