MRI联合血清NLR,hs-CRP,D-二聚体在高血压脑出血术后颅内感染中的诊断价值
黄 洁,盛荣军,唐 超
(余杭区第一人民医院 1.放射科;2.神经外科,浙江 杭州 311100)
高血压脑出血是一种较为常见的心脑血管疾病,也是高血压病最严重的并发症之一[1]。开颅手术是治疗高血压脑出血的主要治疗手段,但由于其侵入性操作使得患者发生颅内感染概率明显增加[2]。颅内感染难以通过常规的抗菌药物予以有效治疗,且具有较高的致残率和死亡率,故早发现早治疗颅内感染是提高患者生活质量和降低死亡率的关键。脑脊液穿刺是检测患者颅内感染的主要方式,但存在费用高、侵入性强、患者较为痛苦等缺陷[3]。头部磁共振成像(MRI)检查相对安全,对人体无辐射伤害,且分辨率较高,可定性显示感染病灶,但其具有噪音大的缺点[4]。中性粒细胞/淋巴细胞比值(NLR)和超敏C-反应蛋白(hs-CRP)都是反映患者机体内炎症反应的一种指标,D-二聚体是最简单的纤维蛋白降解产物,能够反映纤维蛋白溶解功能,并能够评估患者的凝血功能[5]。本研究探讨MRI联合血清NLR,hs-CRP,D-二聚体在高血压脑出血术后颅内感染中的诊断价值,现报告如下。
1 资料和方法
1.1 资料选择 选取2013年1月—2018年1月杭州市余杭区第一人民医院收治的高血压脑出血手术患者。纳入标准:年龄18岁以上,均符合高血压脑出血的诊断标准、脑出血手术指征,均接受开颅手术治疗且术前无颅内感染,临床资料完整者。排除标准:心肝肾功能损伤或免疫功能缺陷,合并心血管、呼吸、自身免疫等疾病及恶性肿瘤,术前出现过重大感染或合并慢性感染病,存在精神障碍、无法自主配合研究者,近期内使用过激素类药物、免疫抑制剂药物或其他能够升高白细胞、血小板含量的药物,术后合并其他部位感染者。
1.2 一般资料 共入组患者80例,根据是否发生颅内感染将其分为观察组(42例)和对照组(38例)。颅内感染诊断标准[6]:(1)发热且体温均>38.5 ℃;(2)出现头痛、呕吐、意识障碍、颈项强直等脑膜刺激征;(3)血液检查异常,脑脊液培养为阳性;(4)脑脊液检查显示:白细胞(WBC)计数增加(>1.0×109/L),中性粒细胞比值(NUET%)升高(>70%),蛋白(CSF-Pr)含量升高(>0.45 g/L),糖(GLU)含量下降(<2.6 mmol/L)。观察组中男25例、女17例,平均年龄(59.75±6.92)岁;对照组中男21例、女17例,平均年龄(59.46±7.14)岁;2组患者的性别、年龄差异无统计学意义(P>0.05),所有患者及家属均知情同意。
1.3 病原菌鉴定 无菌条件下采集疑似感染患者脑脊液样本3~5 mL注入专用血培养瓶中,放入血培养仪35 ℃条件下进行培养,血培养阳性报警后转种血平板,35 ℃、5%CO2条件下培养24~48 h,通过WalkAway 96 Plus进行菌种鉴定。具体步骤严格按照说明书及颅内感染检测标准进行操作。
1.4 观察指标 收集观察组MRI扫描结果及2组患者入院后24 h的血清NLR、hs-CRP、D-二聚体水平检测结果。以病原学检查结果为金标准,绘制ROC曲线,计算曲线下面积(AUC),对MRI联合血清NLR,hs-CRP,D-二聚体对于颅内感染的诊断效能进行分析,当AUC>0.70时,诊断价值较高。
2 结果
2.1 颅内感染的病原菌分布 在42例高血压脑出血术后颅内感染的患者中,共分离出病原菌82株,其中大部分是革兰阳性菌(46株,占比56.10%),以金黄色葡萄球菌(10株,21.74%)为主;其次是革兰阴性菌(25株,占比30.49%),以鲍氏不动杆菌(7株,28.0%)为主。详见表1。
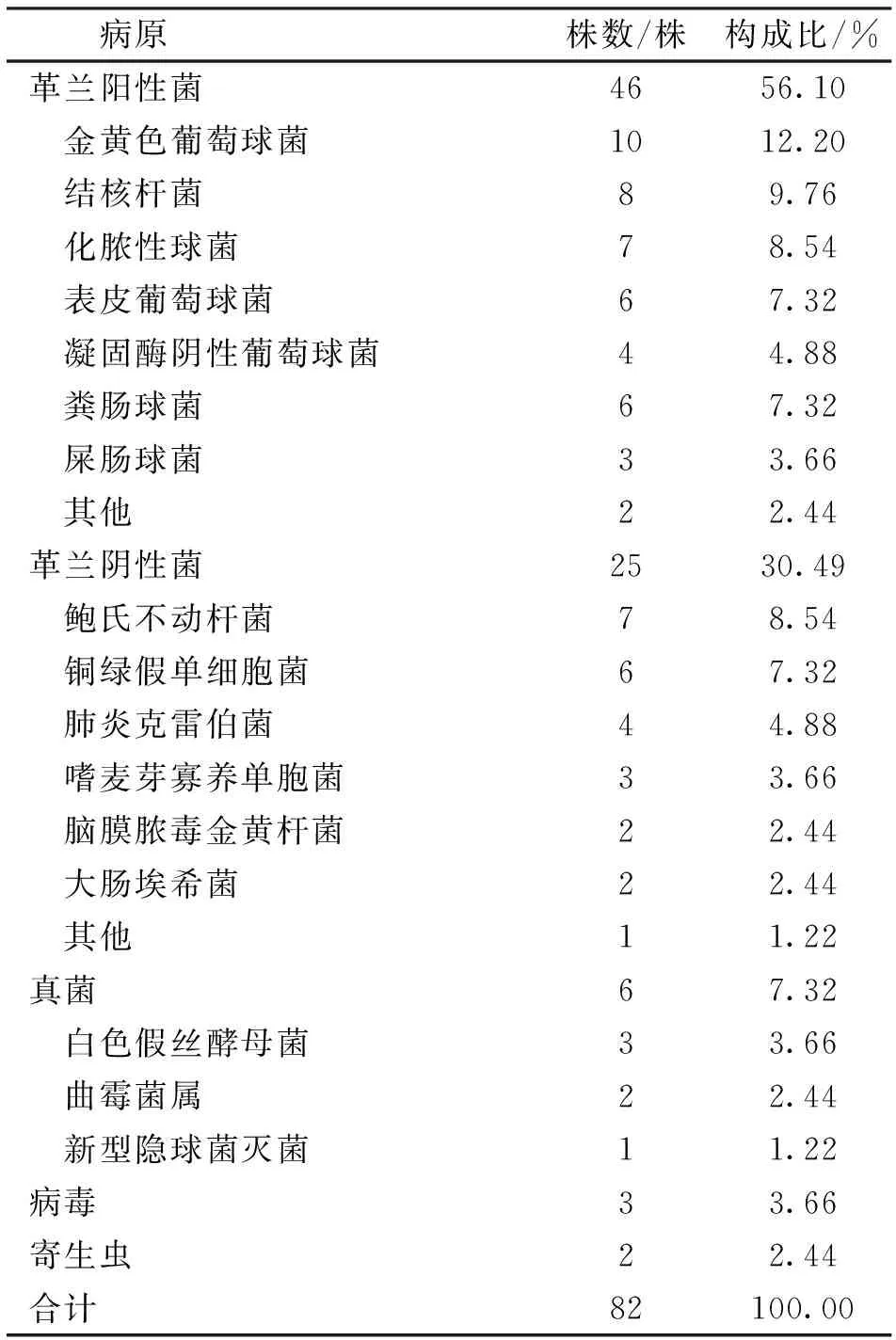
表1 高血压脑出血术后患者颅内感染的病原分布
2.2 MRI的诊断结果 42例观察组患者的MRI检查结果显示,共有5种感染,感染类型分别为结核感染、化脓菌感染、真菌感染、病毒感染、寄生虫感染。具体MRI扫描结果见表2。
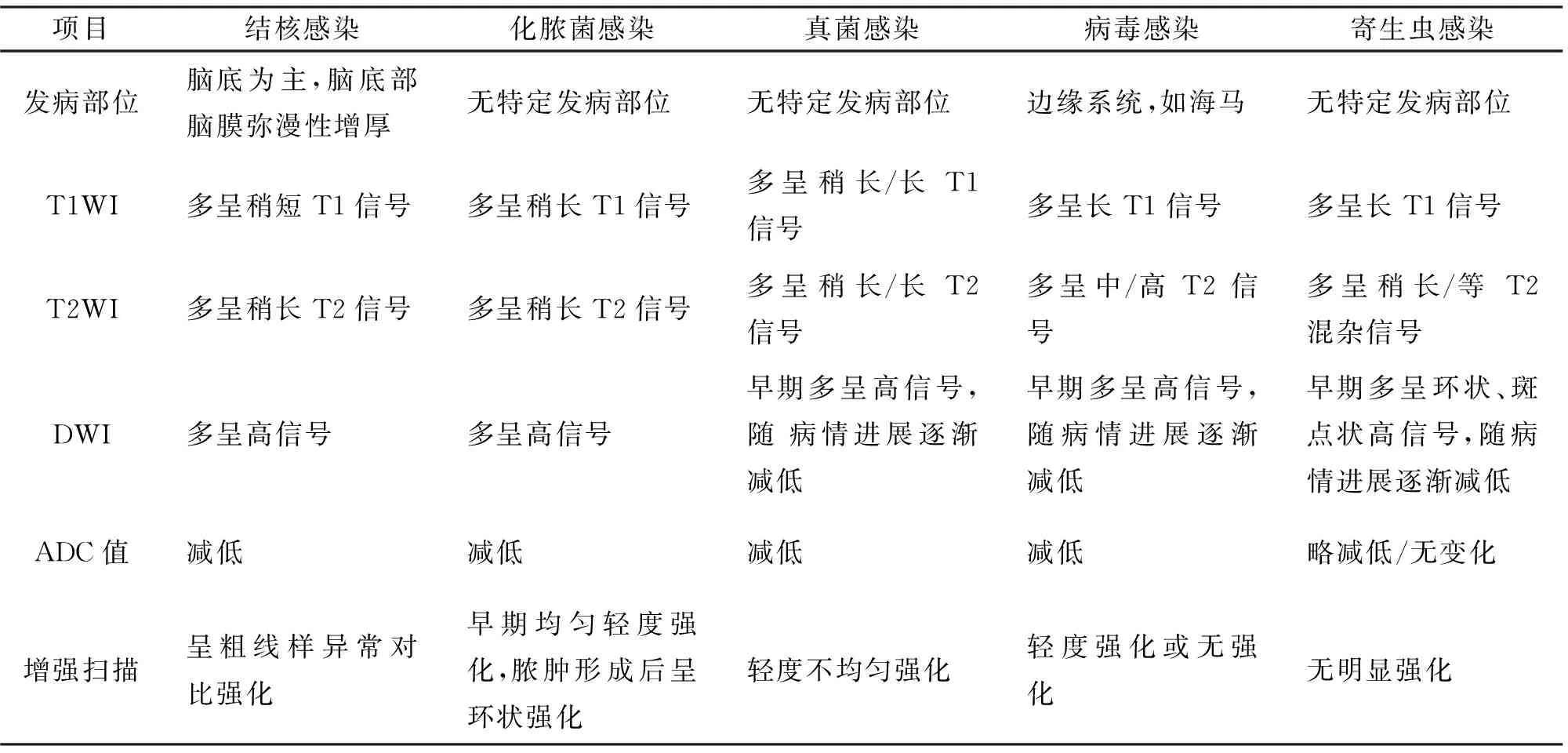
表2 高血压脑出血术后颅内感染患者的MRI扫描结果(n=42)
2.3 患者血清NLR,hs-CRP,D-二聚体水平比较 检测结果显示,观察组患者的血清NLR、hs-CRP、D-二聚体水平均高于对照组,差异具有统计学意义(P<0.05)。见表3。

表3 患者血清NLR,hs-CRP,D-二聚体水平比较
2.4 联合诊断效能分析 分别应用NLR、hs-CRP、D-二聚体3项单一指标和MRI联合血清NLR、hs-CRP、D-二聚体方法对颅内感染的患者进行诊断。NLR、hs-CRP和D-二聚体这3项指标单独诊断价值较低,AUC<0.70,灵敏度、特异性、阴性预测值组间比较差异不具有统计学意义(P>0.05),且均低于联合诊断,差异具有统计学意义(P<0.05)。联合诊断的AUC>0.70,诊断价值较高。见表4。

表4 不同指标对于颅内感染的诊断效能比较(n=42)
3 讨论
颅内感染是高血压脑出血术后最严重的并发症之一,其凶险性较高且发病急促,主要是由于真菌、细菌经由血脑屏障进入到患者颅脑内部至脑脊液引起的。患者发生颅内感染可能由以下几种原因引起[7]:(1)患者术前过于害怕紧张,对手术产生强烈的抗拒意识,可能会造成手术过程中出血量增加,从而导致引流时间加长或需每日多次进行血肿腔内注药,加大了引流管污染的风险,从而导致患者发生颅内感染的概率增加。(2)年纪较大患者的器官功能和机体反应能力均较差,有利于细菌入侵和繁殖,加大了患者术后发生颅内感染的风险。(3)糖尿病患者的机体免疫功能较差,极易在术后发生颅内感染。(4)开颅手术属于侵入性操作,破坏了皮肤黏膜的完整性,为致病菌的侵入创造了有利条件,术后患者极易发生颅内感染。本研究中病原学检查共分离出病原菌82株,其中大部分是革兰阳性菌,并以金黄色葡萄球菌为主。此外还检出了革兰阴性菌、真菌、病毒和寄生虫,说明造成患者颅内感染的致病菌种类较多,且以混合感染为主。与既往研究结论相一致[8-9]。
本研究对患者进行MRI检查,发现不同致病菌导致的颅内感染的MRI检查结果存在一些明显差异,如病毒感染的MRI扫描结果在T1WI序列上多呈灰白质交界区片状低密度影,边界不清,形态大多不规则。而在T2WI序列呈中、高信号。DWI序列早期多呈高信号,随病情进展逐渐减低,ADC值减低;增强后病变多表现为轻度强化或者无强化。而颅内结核感染脑底受累为著,MRI扫描结果显示脑底部脑膜弥漫性增厚。在T1WI序列上多呈稍短信号;而在T2WI序列呈稍长信号;DWI序列呈高信号,ADC值减低;增强后呈粗线样异常对比强化。当结核球形成时,局部可见类圆形稍短T1信号,增强扫描呈环形强化。本研究影像学结果与既往研究结论相一致[10-11]。
既往研究对高血压脑出血术后颅内感染患者血清中NLR,hs-CRP,D-二聚体水平鲜有报道。本研究发现,颅内感染患者的血清NLR,hs-CRP,D-二聚体水平均显著高于未发生颅内感染的患者。NLR是衡量机体全身炎症反应状态和免疫系统功能平衡的一项指标,包含中性粒细胞和淋巴细胞两种指标水平[12]。中性粒细胞水平的上升说明机体发生炎症反应,多种炎症因子被释放;淋巴细胞可以衡量机体的免疫功能,当淋巴细胞减少时,机体的免疫功能下降,容易被多种病原菌侵袭,造成感染[13]。当患者发生颅内感染时,机体中性粒细胞水平上升,淋巴细胞减少,从而NLR值升高。hs-CRP是反映机体炎症反应的重要指标,当患者发生颅内感染,会促进机体释放hs-CRP等炎症因子。D-二聚体水平的上升代表了机体内有凝血酶生成和继发性纤溶的产生。当患者发生颅内感染时,机体的纤溶系统被激活,纤溶酶会将纤维蛋白分解为纤维蛋白降解片段,从而导致患者体内的D-二聚体水平升高[14]。
目前,颅内感染主要通过病原学检查(穿刺脑脊液)来诊断,但该检查方式给患者造成了巨大的痛苦,且其侵入性强,加大了患者感染的风险。本研究尝试MRI联合血清NLR、hs-CRP、D-二聚体在高血压脑出血术后颅内感染中的诊断价值,结果显示,联合诊断的灵敏度、特异性、阴性预测值均显著高于各单一指标,诊断价值较高(AUC>0.70)。可见,MRI联合血清NLR,hs-CRP,D-二聚体检测具有较高的诊断价值,可以明显提高高血压脑出血术后患者颅内感染的诊断准确性,从而对发生颅内感染的患者进行及时治疗,提高患者的生存质量。

