血小板输注不良反应案例分析
丁佳栋 张晓萍 王媛 杨楠 张丽娟 王艺媛 张晓晶 黄晓燕 赵小丽
1.甘肃省人民医院,甘肃 兰州 730000;2.兰州大学生命科学学院,甘肃 兰州 730000
血小板是机体凝血机制重要的组成部分,目前,临床对于血小板的需求日益增多,而血小板的供应常常出现不足。反复输注血小板,尤其是未经配型的血小板,患者机体容易产生血小板抗体。同时,血小板中含有血浆成分,多次反复输注容易引起血浆蛋白过敏,导致过敏性输血不良反应。悬浮红细胞中的白细胞也可以刺激机体免疫系统产生HLA 抗体,从而导致血小板输注无效以及输血不良反应[1,2]。
临床对输注血小板的疗效评估指标包括:血小板计算增高指数(CCI),同时结合患者临床症状:如手术止血、血小板计数正常但是功能低下、临床出血停止或减轻等进行一定的修正,判断输注是否有效。本文对于输注无效的病历进行血小板抗体检测等,查找原因,提高输注有效率。
1 材料与方法
1.1 病历资料 本研究回顾分析2016 年1 月1 日至2018 年10 月31 日输注血小板的病例4046 例,分析患者血小板输注无效及不良反应情况。根据有输血反应的发生原理分为:过敏反应组、血小板抗体组、非溶血性发热组,根据患者的体温、血小板抗体阳性率等计算分析。在全部4046 例病例中,根据比例随机抽取143 例,计算CCI 分析血小板输注有效率,并进一步根据临床反馈修正血小板输注有效率,根据血小板抗体检测结果分组,计算分析血小板抗体检测对于血小板输注无效的意义,指导临床有效合理输注血小板。
1.2 实验方法
1.2.1 血样采集。EDTA 抗凝管或枸橼酸抗凝管采集患者空腹静脉血样3mL。
1.2.2 不规则抗体筛查。不规则抗体指除ABO 血型系统以外的抗体,本研究应用抗人球蛋白微柱凝胶检测卡对患者血样进行不规则抗体筛查。
1.2.3 血小板抗体检测。采用固相凝集法。
1.2.4 方法。统计输血不良反应的病例,病人发生的反应、处理对策、病历书写、相关检测结果,分析发生的输血不良反应类型。另外,对随机抽取的输注血小板的143 病例进行输注有效性分析,统计血小板输注无效的比例。
1.3 试剂和仪器 抗人球蛋白检测卡(微柱凝胶法)(中山生科,批号20161103)。抗体筛查3 种谱细胞(上海血液生物医药有限责任公司,批号:20181121)血小板抗体检测试剂(长春博德生物有限责任公司,批号HM0519)。
1.4 统计方法 采用SPSS20 软件分析数据,P<0.05为差异有统计学意义。
2 结果
2.1 13 例输血不良反应患者分析 2016 年1 月1 日至2018 年10 月31 日共计输注血小板4046 例,发生输血不良反应13 例,占0.282%。12 例为血液病患者,其中 1、2、3、4、7 号病例血小板抗体检测阳性,且均有输血史,11 例患者出现有皮疹、皮肤瘙痒。见表1。
2.2 输注血小板引起的输血不良反应 考虑为血小板抗体引起的血小板输注无效,血小板输注无效属于输血不良反应。排除其他因素可确诊为过敏反应。2号、5 号病例体温达到38.3℃,7 号病例为寒战、气短、发热,体温达到38.5℃,13 号病例为寒战、气短,确诊有非溶血性发热反应,占30.77%。2 号、7 号血小板抗体阳性,可能是引起发热的原因,占16.67%。
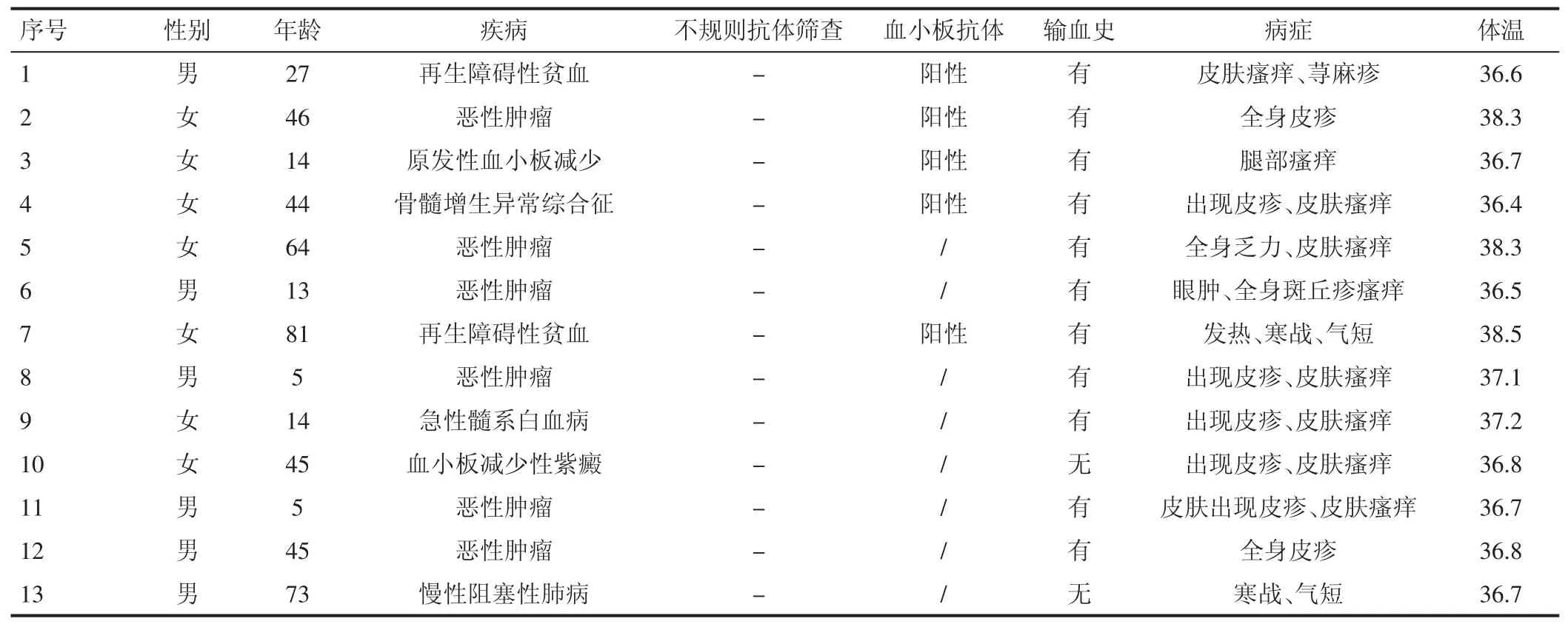
表1 13 例输血小板不良反应患者基本信息
2.3 输血反应分组比较 根据统计分析,过敏反应组与血小板抗体阳性组差异有统计学意义(P<0.01;过敏反应组与非溶血性发热组差异有统计学意义(P<0.01);非溶血性发热组与血小板抗体阳性组,无显著性差异(P>0.05)。见图1。
2.4 血小板输注24 小时CCI 血小板输注有效的患者为 5 人,比例为 38.46%(CCI≥10),其中患者血小板输注有效的患者血小板抗体阳性比例为20%,未查血小板抗体的比例为80%;血小板输注无效的患者血小板抗体阳性率为50%,未查的为50%。

图1 输血不良反应分组比较
2.5 随机抽取143 例病例计算血小板输注有效率根据CCI 计算得出,55 例输注血小板有效,占38.5%,修正后(包括输注后止血、手术预防性出血等),68 例输注有效,有效率为47.6%。输注无效的有88 例,修正后为75 例。输血反应组与无输血反应组的血小板输注有效率无显著性差异(P>0.05);而修正前组与修正后组之间的血小板输注有效率,有统计学意义(P<0.01)。其中48 例输注无效(修正前)的病例未查血小板抗体,占54.5%,修正后40 例未查血小板抗体,占53.3%。其中,88 例输注无效(修正前)的病例中,8 例血小板特异性抗体阴性,占9.1%;修正后,4 例血小板特异性抗体阴性,占4%;32 例血小板特异性抗体阳性,占36.3%;修正后,42.7%。修正前,未查组与阴性组差异有统计学意义(P<0.01);阴性组与阳性组有统计学意义(P<0.01);未查组与阳性组差异有统计学意义(P<0.05)。修正后,未查组与阳性组差异无统计学意义(P>0.05);未查组与阴性组差异有统计学意义(P<0.01);阳性组与阴性组差异有统计学意义(P<0.01)。修正前后未查组差异无统计学意义(P>0.05);修正前后阴性组(P<0.01),差异有统计学意义;修正前后血小板阳性率,无显著性差异(P>0.05)。
输注有效的55 例病例中,41 例(修正前)未查血小板抗体,占74.5%;修正后,49 例未查血小板抗体,占72.1%;血小板抗体阴性有9 例,占16.4%;修正后,有14 例,占20.6%;血小板抗体阳性5 例,占9.1%,修正后,有 5 例,占 7.4%。见图 3~7。
统计分析得出,修正前,未查组与阴性组差异有统计学意义(P<0.01);未查组与阳性组差异有统计学意义(P<0.01);阴性组与阳性组差异无统计学意义(P>0.05)。修正后,未查组与阴性组差异有统计学意义(P<0.01);未查组与阳性组差异有统计学意义(P<0.01);阴性组与阳性组差异有统计学意义(P<0.01)。修正前未查组差异无显著性差异(P>0.05);阴性组(P>0.05)、阳性组(P>0.05),均无统计学差异。
修正前输注血小板病例中,有效组与无效组中,未查组P<0.01,有极显著性的差异,有统计学意义;阴性组P>0.05,无显著性差异;阳性组P<0.01,有极显著性的差异,有统计学意义;见图4,图5。
2.6 病历书写 在查阅病历中发现,13 例输血不良反应中5 例病例中提到输血不良反应的症状、治疗措施,仅占38.46%,其余均未提及输血不良反应。
3 讨论
血小板是重要的凝血物质,在新发现的凝血机制中,血小板的作用被重新认识。血小板在各个科室,尤其是血液科,需求量很大。多次输注血小板容易导致产生血小板抗体,会造成血小板输注无效、输血后紫癜、发热(由血小板抗体引起)等输血不良反应。
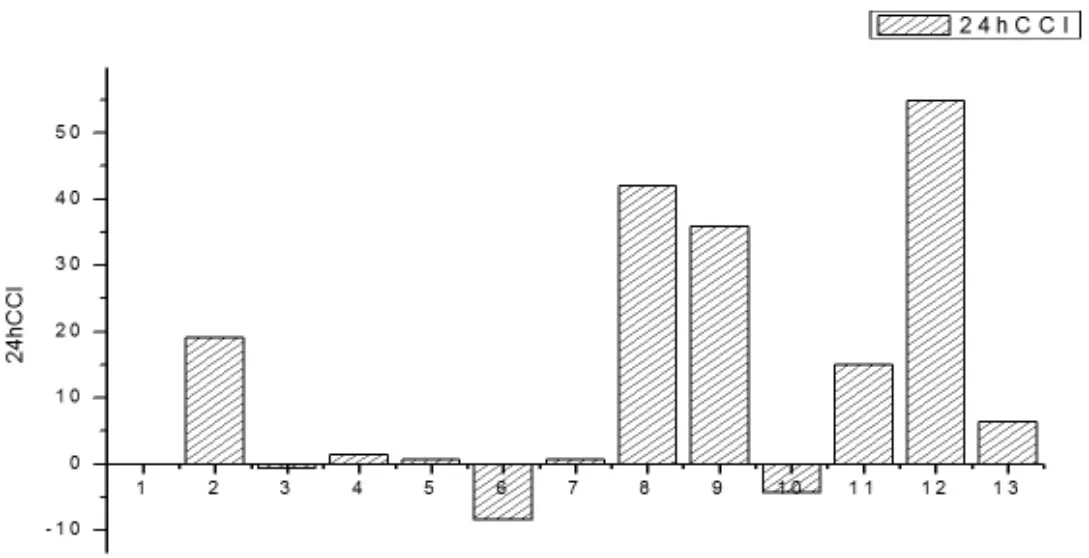
图2 13 例输血不良反应患者24hCCI
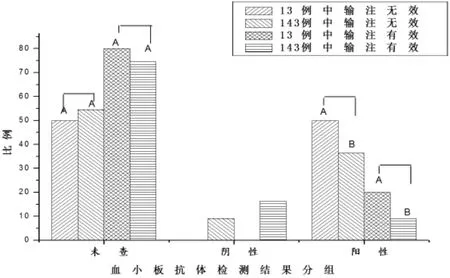
图3 输血患者中血小板抗体阳性率
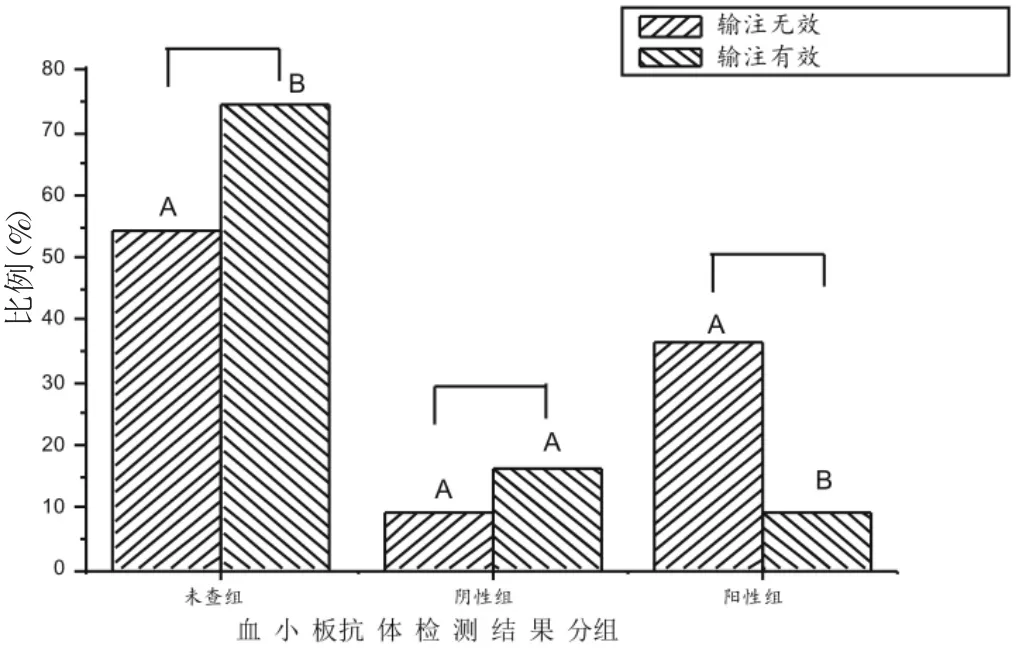
图4 修正前血小板输注患者血小板抗体检测阳性率
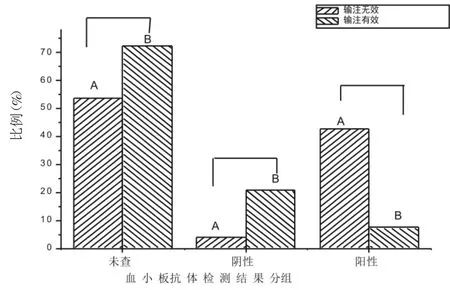
图5 修正后血小板输注患者血小板抗体检测阳性率

图6 修正前后血小板输注患者血小板抗体检测结果
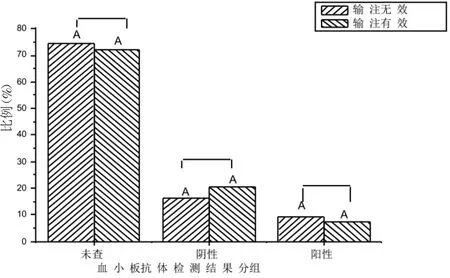
图7 修正前后输注血小板患者血小板抗体检测结果
血小板制品中含有血浆成分,而且血浆成分复杂,极易引起过敏等输血不良反应。本文中的输血不良反应主要为过敏反应,而且多数患者有多次输血史。而且,所有血液均经过血液辐照,可以排除因为输注的血小板中含有白细胞而引起的输血不良反应。血液辐照可以有效减少输血不良反应的发生,季丽丽等[3]通过对比发现,辐照的血小板对于输注的有效性无影响,即血小板经过辐照不会影响血小板质量,该研究也发现,经过辐照的血小板输血不良反应率有明显的下降,具有统计学意义。本研究中输注的血小板均为辐照血小板,对于发生的输血不良反应率有明显的降低。
非溶血性发热性输血不良反应(FNHTR)是指在输血中或输血后体温升高≥1℃,并以发热、寒战等为主要临床表现,且能排除溶血、细菌污染、严重过敏等引起发热的一类输血不良反应。66%~88%的FNHTR由 HLA 抗体、HNA 抗体或 HPA 抗体引起[4]。多次输血和妊娠,受血者逐渐产生这种同种抗体,其中以HLA抗体最为多见。通常多次输血者体内产生HLA 抗体频率为54.70%。本例中有4 例病人出现非溶血性发热性输血不良反应,有2 例血小板抗体检测阳性,可以确诊为血小板抗体引起的发热。
另外,输注血液制品应当严格掌握适应证,应当减少“安慰血”“人情血”等不合理的血液输注。医疗机构临床用血管理办法第十九条:医务人员应当认真执行临床输血技术规范,严格掌握临床输血适应证,根据患者病情和实验室检测指标,对输血指证进行综合评估,制订输血治疗方案。输注了血液成分后,应当严格对其疗效及临床症状的改善进行评估,对本例而言,血小板的输注应当计算CCI,以评估血小板输注的有效性,只有输注后24 小时CCI≥10 的才被认为是输注有效,对于输注无效的,应当查明原因,如检测血小板抗体[5],不应盲目多次输注。
本例中,只有5 例患者输注血小板有效,其中,血小板抗体阳性的患者中只有1 例(占20%)血小板输注有效,其余8 例未查血小板抗体的患者只有4 例的患者(占50%)血小板输注有效,怀疑这些病人中可能有部分患者也存在血小板抗体。对于有抗体的应当进行血小板配型[6-9],配型成功才可输注。由本实验结果看出,输注有效比输注无效的病例中,血小板抗体阳性率降低,阴性率提高。
有研究表明[10-12],多次输注血小板可导致血小板抗体阳性率升高,相应的配型成功率也越低。郭凯等[10]研究发现,婴幼儿及<6 周岁的患者,有更高的几率产生血小板抗体;急性淋巴细胞白血病、神经母细胞瘤、免疫性血小板减少症和胆汁淤积性肝病可能是导致患儿产生血小板抗体的危险因素。杨乾坤等[11]研究发现,血小板相合组与不合组相比,输注血小板后24hCCI有显著性差距,相合组效果更好。另外,金琪等[13]研究发现,血小板抗体阳性率与孕妇分娩次数呈正相关,分娩次数越多,产生抗体的几率越大;但是对于不同分娩方式而言,不影响血小板抗体阳性率。
对于血小板的输注应当重视CCI 的评价作用。利用24 小时CCI 排查出患者输注血小板是否有效,以此为基础,评价血小板输注的效果。对于输注效果不好的患者,应当积极寻找原因,排除不利因素,以达到最佳输注效果。同时减轻患者经济负担,节约血液。
另外,评价血小板输注不应当单纯的引用24 小时CCI 这一个指标,应当结合临床实际工作流程,把血小板的实际功能计算到有效输注当中。例如,本例所排查的病例当中,有许多病例血小板输注24 小时CCI 达不到有效的标准,但是根据血栓弹力图和临床止血效果等方面来看,是有效输注的病例。因此,不能因为24 小时CCI 未达标就单纯的下结论,应当根据临床的实际情况来分析。
由于血小板体外保存时间只有5 天,而且由于社会对于捐献血小板的认知问题,捐献血小板的人数不多,主要为高校学生等对其认知较深的人群,多种因素导致血小板供应不足。本研究的5 例血小板抗体患者也未作血小板配型,其中一个原因就是血小板数量不足以进行配型。应当对于社会进行大力宣传,提高人群对于捐献血小板的意识,提高血小板的数量,才能保证将宝贵的血液资源输注给最合适的患者,提高输血效能,减少输血不良反应的发生。
另外,临床对于血小板的功能检测认识不够。往往根据经验进行输注,一般只看血常规的血小板计数,认为计数低了一定是有风险,计数高就不考虑出血风险,例如有些患者血小板计数低,但是,血栓弹力图显示血小板功能正常,不需要输注血小板;另有患者虽然血小板计数高,但是血小板功能低下,存在出血风险,这就需要临床医生对于不同的情况进行分析,加强对于血液输注的认识。由于血液制品成分复杂,不易标准化,尤其是含有血浆成分的血液制品,如新鲜冰冻血浆、血小板等,里面存在的血浆蛋白对于患者都属于异体蛋白,存在过敏的风险;无论输注哪一种血液制品,对于患者都是增加了风险。
本研究还发现,对于输血不良反应有漏报的情况,对查阅病例和找出输血不良反应的原因造成了一定的影响。另外,还对预防输血不良反应不利。
对于输注血小板的疗效是本实验的后续研究方向,对于输注了血小板的患者应当评价其输注疗效,是否达到理论值;如没达到,是什么原因导致的?是否有血小板抗体存在?怎样制定临床输注血小板的指标?这些都是以后需要解决的问题。
临床上对于输注无效没有引起足够的认识,对于输注的效果没有系统分析,对于输注无效的病例没有进行深入的分析,查找原因,寻找解决的办法。因此,应该建立一个输注效果评价的体系,利用评分机制来对每一份输注血液制品的病例进行打分,对于无效输注的病例完善相关检查,找出原因。

