腹腔镜子宫肌瘤剔除术对子宫肌瘤患者瘢痕区血流灌注的影响
杨亚男
(新野县人民医院 妇产科,河南 南阳 473500)
子宫肌瘤是女性生殖器官常见的良性肿瘤,主要是由子宫平滑肌细胞增殖形成,初期无明显症状,随着子宫肌瘤体积增大,患者可出现白带增多、尿频尿急、下腹包块等症状。目前,针对子宫肌瘤,临床多采用手术治疗,对于无生育要求的女性,可采用子宫全切手术、子宫动脉栓塞术等多种术式治疗,而对于有生育需求的女性,一般采用子宫肌瘤剔除术治疗[1-2]。传统的开腹子宫肌瘤剔除术创伤大、患者术后恢复慢,近年来随着腹腔镜技术的进步,腹腔镜子宫肌瘤剔除术在临床上可取得与开腹手术相当的疗效,但两种术式均会使子宫留下瘢痕,增加妊娠风险。有研究表明,瘢痕区的良好血流灌注有助于缩小瘢痕,降低术后影响,但国内相关研究较少[3-4]。本研究选取68例子宫肌瘤患者为研究对象,探讨腹腔镜子宫肌瘤剔除术对瘢痕区血流灌注的影响。
1 资料与方法
1.1 一般资料选取2017年4月至2018年4月新野县人民医院收治的68例子宫肌瘤患者为研究对象,根据手术方法分为对照组与观察组,每组34例。观察组:年龄26~42岁,平均(36.27±4.13)岁;子宫肌瘤直径2~6 cm,平均(3.76±1.23)cm;黏膜下肌瘤11例,浆膜下肌瘤10例,肌壁间肌瘤13例。对照组:年龄24~43岁,平均(36.62±4.47)岁;子宫肌瘤直径2~7 cm,平均(3.81±1.34)cm;黏膜下肌瘤9例,浆膜下肌瘤15例,肌壁间肌瘤10例。两组年龄、子宫肌瘤直径、疾病类型比较,差异无统计学意义(P>0.05)。本研究经新野县人民医院医学伦理委员会审批通过。
1.2 选取标准(1)纳入标准:①经影像学检查确诊为子宫肌瘤;②子宫肌瘤直径<8 cm;③签署知情同意书;④临床资料完整。(2)排除标准:①血液系统疾病;②手术禁忌证;③精神疾病;④重要器官器质性损伤;⑤其他恶性肿瘤。
1.3 手术方法对照组患者接受开腹子宫肌瘤剔除术治疗,具体方法:行气管插管全身麻醉,术前B超确认子宫肌瘤数目、位置、大小等确定开腹位置,剔除子宫肌瘤并将突入宫腔内的假包膜切除,常规关腹。观察组接受腹腔镜子宫肌瘤剔除术治疗,具体方法:行气管插管全身麻醉,先于脐下做10 mm切口,插入气腹针,建立气腹,腹内压约为12 mmHg(1 mmHg=0.133 kPa),再于左右髂前上棘与脐连线外上象限无血管区取2孔,置入腹腔镜,在腹腔镜下探查、分离、切除子宫肌瘤,电凝止血,术后保留假包膜,常规缝合、包扎。
1.4 观察指标
1.4.1手术相关指标 包括手术时间、术中出血量、住院时间及住院费用等。
1.4.2瘢痕区面积 于术后第7、35天对患者行阴道超声检查,检测瘢痕区域面积。
1.4.3瘢痕区血流灌注情况 于术前、术后第7天采用阴道超声扫描瘢痕处血流密集处,检测该处血管指数(vascularity index,VI)、血流指数(flow index,FI)和血管化血流指数(vascularization-flow index,VFI)。

2 结果
2.1 手术相关指标观察组术中出血量小于对照组,手术时间、住院时间短于对照组,住院费用低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组手术相关指标比较
2.2 瘢痕区术后第7、35天,观察组瘢痕区面积均小于对照组,差异有统计学意义(P<0.05)。见表2。
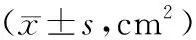
表2 两组术后瘢痕区面积比较
2.3 瘢痕区血流灌注术后第7天,观察组VI、FI和VFI均高于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组术后瘢痕区血流灌注比较
3 讨论
研究显示,子宫肌瘤发病率在我国逐年增高,且呈现年轻化趋势。子宫肌瘤与局部生长因子、正常肌层细胞突变、性激素等相互作用有关,由于与卵巢和生育功能相关,尤其是对于妊娠期女性,可增加流产、早产、产后出血的风险,现已成为女性重点关注的妇科疾病[5]。子宫肌瘤切除后会留下瘢痕区,对于有妊娠需求的患者,瘢痕区可增加子宫破裂、产后出血的风险,故临床致力于寻找瘢痕较小的治疗方案。
本研究结果显示,观察组术中出血量小于对照组,手术时间、住院时间短于对照组,住院费用低于对照组,提示采用腹腔镜子宫肌瘤剔除术治疗对血液灌注影响较小,有助于减少术中出血量,缩短住院时间,这可能与腹腔镜手术对于患者盆腔器官的不良影响更小、患者不良应激较轻等有关[6-7]。本研究结果显示,与对照组比较,观察组术后第7、35天的瘢痕区较小,术后第7天的VI、FI和VFI均较高,表明腹腔镜子宫肌瘤剔除术可有效减小术后瘢痕,且对瘢痕区的血流灌注影响较小。传统开腹手术在清除子宫肌瘤时创伤较大,故可留下较大瘢痕区,并且术中对肌瘤周围组织造成较大伤害,导致周围组织的毛细血管遭到破坏,影响瘢痕区的血运[8]。腹腔镜子宫肌瘤剔除术切口较小,手术视野更清晰,可降低瘢痕区的形成,同时可有效降低术中对血管的损伤,并且子宫肌瘤剔除后,血管压迫消失,局部血液供应得到改善,故可减轻对瘢痕区血液灌注的影响。另外,腹腔镜子宫肌瘤剔除术保留了假包膜,其内的血管可为创面提供足够的血液供应,从而促进瘢痕区缩小,并为瘢痕区提供充足的血运[9-10]。但是,相较于传统开腹手术,腹腔镜子宫肌瘤剔除术的操作难度较高,术中需注意:由于腹腔镜下缺乏三维立体感,故缝合难度较大,取切口时需注意选择,方便镜下操作和缝合;术中需依据子宫肌瘤与输尿管、膀胱等周围器官的解剖关系,确定切开包膜的位置;剥离肌瘤表面的结缔组织时,要认真辨别是否为输尿管;术中配合神经垂体激素和缩宫素,减少出血量[11-12]。
综上所述,与开腹子宫肌瘤剔除术相比,腹腔镜子宫肌瘤剔除术后患者手术瘢痕区面积更小,瘢痕区血流灌注更好,患者术中出血量更小,术后恢复更快。

