调整输注方法减轻弥漫大B细胞淋巴瘤患者首次使用利妥昔单抗致不良反应的效果观察
胡娟,彭艳妮,缪英霞,罗艳蓉,鲁桂华
(海军军医大学第一附属医院 血液内科,上海 200433)
目前利妥昔单抗被广泛应用于弥漫大B细胞淋巴瘤的治疗,能显著提高患者的疾病缓解率、无进展生存期和总生存期[1]。陈永等[2]研究显示,利妥昔单抗的不良反应主要为输注反应,可能与细胞因子和(或)其他化学介质的释放有关,主要出现于第一次静脉输注,而且常出现在静脉输注开始后的1~2 h内,常见症状包括发热、寒战、皮疹、胸闷、气促、低血压等,还有头晕、头痛、关节及肌肉疼痛,严重者甚至发生过敏性休克[3]、心肌梗死[4]等严重并发症。陈丽辉[5]报道指出,利妥昔单抗治疗期间不良反应总的发生率为21.05%。查阅文献,未见有利妥昔单抗输注方法的相关研究。输液泵是一种电子的控制装置,用微机实施全面控制,具有正压、恒速、定量、易调节及完善的报警系统,可按照护理人员设定的流速自动完成输液过程[6]。近年来,使用输液泵来替代传统的输液方式已成为医院的主要手段。因此,本研究旨在探讨采用输液泵的输注方法对减轻弥漫大B细胞淋巴瘤患者首次使用利妥昔单抗期间不良反应的效果,以期为临床安全用药提供指导和依据。
1 资料与方法
1.1 临床资料 2016年1月至2017年12月,便利抽样法选取在某院血液内科确诊并首次使用利妥昔单抗的弥漫大B细胞淋巴瘤患者113例为对照组,其中男77例、女36例,年龄13~88岁,平均(56.0±15.0)岁;2018年1月至2019年12月,同法选取该类患者163例为观察组,其中男104例、女59例,年龄19~86岁,平均(55.6±14.5)岁。纳入标准:(1)在某院明确诊断为弥漫大B细胞淋巴瘤。(2)首次使用利妥昔单抗。(3)具备正常的沟通交流及认知能力。排除标准:(1)采用过其他化疗方案。(2)存在出血、感染、肝肾功能及心功能异常等严重并发症。(3)存在糖尿病或肝脏、肾脏、心脏等重要器官合并症。两组患者在性别、年龄、疾病分期等方面差异无统计学意义(均P>0.05),具有可比性,疾病分期情况见表1。

表1 两组患疾病分期情况的比较 [n(%)]
1.2 方法
1.2.1 输注药物准备 两组均按照375 mg/m2标准治疗剂量。配制方法:利妥昔单抗100 mg加入0.9%氯化钠溶液250 ml输注。如患者无不良反应,利妥昔单抗剩余剂量加入0.9%氯化钠溶液500 ml输注。用药前30 min均给予甲泼尼龙琥珀酸钠40 mg静脉注射,抗组胺药盐酸异丙嗪12.5mg肌内注射,以预防不良反应。由工作2年以上,通过血液内科专科护士规范化培训并考核合格的护士给药。
1.2.2 对照组 采用精密输液器手动调节,前30 min调节滴速为30滴/min,根据患者用药情况每30 min增加10滴/min,最大可调节至60滴/min。100 mg/支,以2 h速度滴完,500 mg/支以5 h速度滴完[7]。患者发生不良反应,减慢滴速或遵医嘱停止输注,使用抗过敏药物。待不良反应好转,继续输注。同时,采用自制用药观察表详细记录患者的用药开始及结束时间、输注速度、不良反应发生时间、具体表现、处置、转归及患者用药后每小时生命体征。在输液开始时,向患者及家属做好相关宣教工作,取得配合,即利妥昔单抗为贵重药品,其输液速度直接影响治疗效果及不良反应的发生率,必须严格控制,嘱其勿自行调节滴速,如有不适及时告知医护人员。
1.2.3 观察组 在对照组基础上加用输液泵匀速控制输注速度,前30 min维持50 mg/h,根据用药情况调整输液泵参数,每30 min递增50 mg/h,最大可调节至300 mg/h[8]。严密监测,其内容与对照组一致。
1.2.4 观察指标 (1)不良反应发生率。不良反应包括恶心呕吐、呼吸困难、发热、皮肤症状及心律改变。不良反应发生率(%)=发生不良反应的例数/总例数×100%。(2)不良反应分级。在用药结束6 h以内,由责任护士及一名工作10年以上、取得护师职业资格的护士共同对不良反应进行分级。根据自制用药观察表的相关记录,未出现损伤为0级、损伤较轻Ⅰ级、损伤中等程度Ⅱ级,损伤严重Ⅲ级、损伤极严重Ⅳ级,见表2。 (3)平均用药时间。从药品开始输注至输注完全结束所耗费的时间,包括因不良反应导致暂停输注的时间。由责任护士准确计算并在护理巡视单、护理病历及自制观察表中进行详细记录。
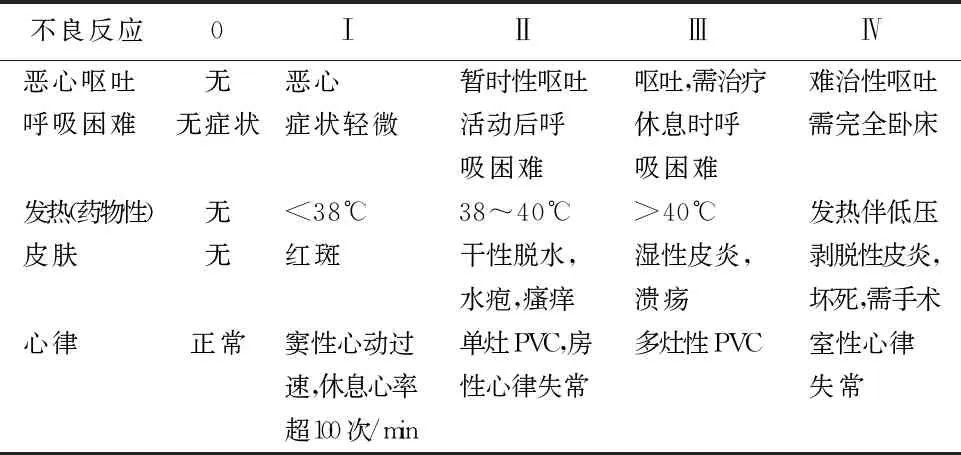
表2 WHO和CTCAE评价标准摘录
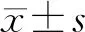
2 结果
2.1 两组患者不良反应的发生率 对照组113例患者中,发生不良反应21例,发生率为18.6%;观察组163例患者中,发生不良反应11例,发生率仅为6.7%,差异有统计学意义(χ2=9.120,P=0.003)。两组患者不良反应发生率的差异主要集中在输注后30 min内。两组发生不良反应的患者,采用地塞米松5 mg静脉注射、盐酸异丙嗪12.5 mg肌内注射后均缓解,继续输注未出现不良反应,保证治疗的顺利完成。两组患者不良反应发生情况见表3。
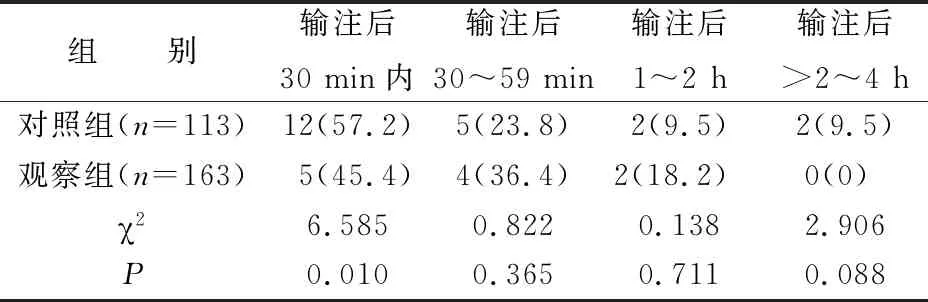
表3 两组患者不良反应发生率[n(%)]
2.2 两组患者的不良反应分级 对照组患者不良反应的严重程度大于观察组,差异均有统计学意义(均P<0.05),见表4。
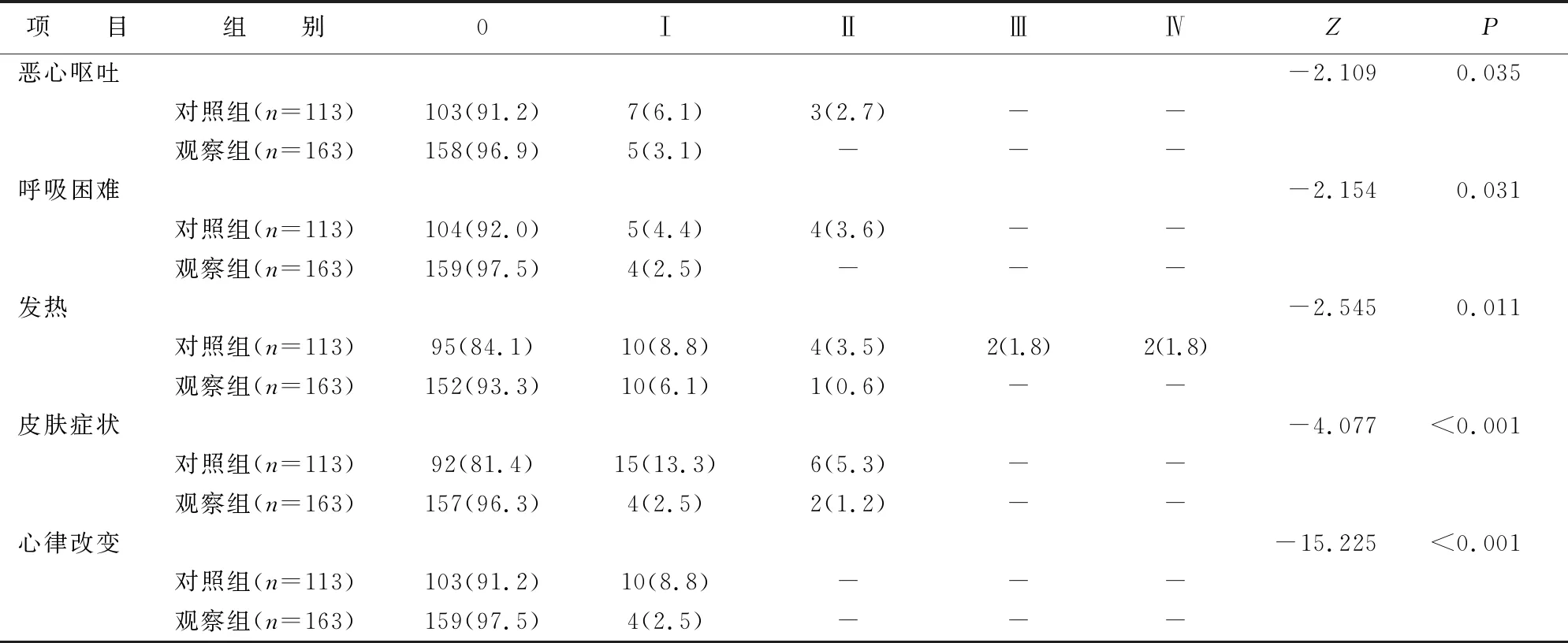
表4 两组患者不良反应分级[n(%)]
2.3 两组患者的平均用药时间 对照组患者平均用药时间为(5.95±2.08)h,而观察组平均用药时间为(4.59±1.22)h,差异有统计学意义(P<0.05)。
3 讨论
3.1 调整输注方法可有效降低弥漫大B细胞淋巴瘤患者首次使用利妥昔单抗致不良反应发生率 目前,利妥昔单抗相关不良反应被认为与输注速度有关[9],且被认为是由炎性反应介质,如肿瘤坏死因子、白细胞介素8和干扰素y等介导的。本研究中,两组患者均为首次输注利妥昔单抗,且不良反应均主要发生在用药开始60 min之内。药物进入体内,在短时间内即可激活体内的抗体,同时启动人体的免疫系统,释放各种炎症反应介质,对各功能系统造成刺激,激发各类超敏以及过敏反应[10]。因此,在输注过程中,一方面应严格控制输注速度,以确保药品在单位时间内匀速进入体内,减少因输注速度骤然改变而引起机体不适;另一方面,要动态调整输注速度,在用药开始30 min以内宜缓慢输注,预防不良反应,待机体适应药物后,缓慢增加输注速度。
本研究中,对照组不良反应发生率为18.6%,观察组仅为6.7%;同时,对照组患者不良反应的分级程度均高于观察组,说明调整输注方法能显著降低患者不良反应的发生率及严重程度。究其原因,对照组采用常规输注法,通过手动调节,药品进入患者体内的剂量及速度受护士操作、滴速调节误差、静脉通路种类、肢体活动及输液高度、输液器滴系数等影响,药物在短时间内进入机体的速度及剂量变化可激发机体的免疫应答,导致不良反应的发生。而输液泵输注法采用机器调节速度,速度精确,误差小,能保证药物在相应时间内匀速进入机体,用药剂量更精准。
3.2 调整输注方法不延长输液时间 本研究中,观察组的平均用药时间少于对照组。首先,观察组采用输液泵输注法,由输液泵控制输液速度,能保证药品在预计时间内输入;而对照组采用常规输注法,对其输液时间的预计需护士根据药物输注速度及剂量进行计算,而其输液速度受多种因素影响,因此对于用药时间计算也存在误差。其次,对照组在用药过程中不良反应的发生率高于观察组,其不良反应的发生势必影响药物的连续使用,导致药物暂停输注。
3.3 局限性 首先,两组样本量存在差异,可能对统计结果产生影响。其次,观察组采用输液泵进行药品输注,未做卫生经济学的考量。

