早期主动活动方案在胸腔镜肺叶切除术后机械通气患者中的应用
丁君蓉,胡晶,景恒兰,沈蕾
(同济大学附属上海市肺科医院 重症监护病房,上海 200433)
随着机械通气技术的日臻完善,机械通气已广泛应用于各个年龄阶层及各种原因所致的呼吸功能不全患者[1]。机械通气患者病情危重、侵入性导管较多,为维持机械通气患者的生理稳定性、防止管道滑脱等不良事件发生,患者常常卧床或被约束,处于镇静镇痛状态,致使肌肉蛋白合成减少,分解增加,最终导致了机械通气时间延长及重症监护病房(intensive care unit,ICU)获得性衰弱的发生[2]。研究[3-4]表明,早期主动活动能够缩短机械通气时间,且在机械通气48~72 h内开始活动是改善机械通气患者临床结局的最佳时间。本研究将早期主动活动应用于胸腔镜手术患者,术后行机械通气的患者并观察其效果,现报道如下。
1 对象与方法
1.1 研究对象 按整群抽样法选取2018年1-12月入住我院ICU行机械通气的胸腔镜肺叶切除术后64例患者为研究对象,其中2018年1-6月期间收治的33例患者为对照组、2018年7-12月期间收治的31例患者为观察组。纳入标准:患者麻醉已醒,经全面无反应性量表评分为意识清楚的患者;机械通气辅助呼吸时长≥24 h;患者年龄≥18周岁。排除标准:术后合并重症肌无力、术前合并呼吸衰竭等基础疾病;二次肺叶切除患者;肺结核手术患者;合并其他手术,如部分食管切除、主支气管切除重建患者。研究对象均知情同意,自愿参加本研究。样本量根据终点指标与最小样本量计算,每组最小样本量为26例,考虑20%脱落剔除率,每组最终纳入最小样本量为31例。
1.2 干预方法
1.2.1 对照组 采用胸外科ICU常规护理进行干预,患者接受机械通气治疗,在生命体征及各项指标稳定后,每日接受床上四肢关节活动,由护理人员协助患者活动身体的各个关节,包括前屈、后伸、外展、内收、内外旋转等,每日活动3次,每次20 min。患者停用呼吸机后再下床活动,直至转出ICU。
1.2.2 观察组
1.2.2.1 建立多学科协作团队并规定职责 多学科协作团队由ICU护理团队、胸外科医师、ICU医师、营养师组成,共同为患者制定早期主动活动方案,并统一进行早期主动活动知识及技能培训和意外情况处理培训。ICU医师负责指导护士进行规范的早期主动活动方案的实施;ICU护理团队负责护理评估,协助患者实施早期主动活动方案;胸外科医师负责早期活动中密切观察患者的生命体征变化,发生意外情况随时准备急救;营养师床边评估患者的营养状态,提供最适宜的营养配方。
1.2.2.2 设计早期主动活动方案 由多学科团队经查阅文献和积极讨论,共同为患者制定早期主动活动方案。见表1。
1.2.2.3 实施方案 (1)前期准备:医护人员征得家属及患者的同意,签订早期主动活动方案知情同意书,告知患者主动活动相关知识,树立患者信心,建立非语言沟通策略。准备好抢救车、简易呼吸囊和监护仪,所有治疗仪器呈备用状态。(2)活动前评估:采用《机械通气患者早期活动安全标准专家共识和意见》推荐的标准信号灯系统[5]对患者进行评估,分别从呼吸道、心血管、神经系统和其他方面对患者进行全方位评估,认为机械通气患者若吸氧分数<0.6、经皮血氧饱和度>90%、呼吸频率<30次/min,且无俯卧位、活动性出血等禁忌症时,进行渐进式的早期活动是安全的。活动前评估患者即时状况的同时,关注患者近期时间段内的用药情况、生命体征和病情变化,包括过去4 h内使用过心血管药物、剂量的改变等情况,由团队综合评价讨论,决定是否实施活动方案,不适宜者推迟活动,24 h后再评估,上述指标通过后再实施主动活动。(3)主动活动实施:将表1中活动具体实施步骤拍摄成视频,放在平板电脑中,在护士的引领下,按照视频进行活动,每日3次,根据患者情况逐渐增加运动时间与频次。(4)实施过程中评估:所有运动都在心电监护下进行,若患者出现下列变化时[6],停止活动:①生命体征波动明显,心率>最高心率的70%;静息心率下降>基础心率的20%;心率<40次/min或心率>130次/min;新发心率失常;血氧饱和度<88%~90%;体位性低血压;收缩压或舒张压下降>20%;收缩压>180 mmHg(1 mmHg=0.133 kPa);呼吸频率<5次/min或>40次/min。②吸入氧浓度≥60%,呼气末正压(positive end expiratory pressure,PEEP)≥10 cmH2O(1 cmH2O=0.098 kPa);人机对抗,呼吸机模式改变成辅助模式。③患者无法耐受活动,面色苍白或皮肤发红或大汗,感到疲乏要求终止活动。

表1 早期主动活动方案
1.2.3 评价指标 (1)效果指标:①上肢肌力,采用手持测力计进行测试,左右手均测试,早期活动实施前测试1次,转出ICU时再次测试。②ICU住院天数、术后住院天数、机械通气时间和吸痰次数,其中:ICU住院天数从患者转入ICU开始计算,转出ICU当天截止;机械通气时间从气管插管、使用有创呼吸机之日起,至拔除插管当天截止,以天为单位。(2)安全性指标:包括下肢深静脉血栓发生率和不良事件发生率。机械通气患者均进行下肢彩色多普勒超声检查确诊是否发生深静脉血栓。患者如发生非计划性拔管、跌倒、坠床、压力性损伤,即定义为不良事件。
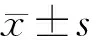
2 结果
2.1 两组患者一般资料的比较 观察组患者共31例,男13例,女18例,年龄(61.86±9.92)岁;对照组共33例,男15例,女18例,年龄(60.74±11.32)岁。两组患者年龄、性别之间差异无统计学意义(P>0.05)。两组患者在体质量指数(body mass index,BMI)、Barthel指数评分、静脉血栓栓塞症(venous thromboembolism,VTE)指数评分等方面差异均无统计学意义(均P>0.05),见表2。

表2 两组患者BMI、Barthel和VTE 指数比较
2.2 两组患者效果指标的比较 观察组患者机械通气时间、吸痰次数、ICU住院天数和术后住院天数均低于对照组、肌力改善优于对照组,两组比较差异均有统计学意义(均P<0.05),见表3。

表3 两组患者成本效益指标比较
2.3 两组患者安全性指标比较 对照组有3例(9.09%)发生下肢深静脉血栓,观察组为0,对照组下肢深静脉血栓发生率显著高于观察组(χ2=7.274,P=0.006)。本研究未发生非计划性拔管、跌倒、坠床、压力性损伤等不良事件。
3 讨论
3.1 早期主动活动可以促进肺叶切除术后机械通气患者的肌力恢复 机械通气的危重症患者一般处于完全或近乎完全的制动状态,各种生理功能和营养状况均较差,严重影响肌蛋白的合成与分解平衡,容易出现肌力下降[7]。通过对两组患者肌力恢复的动态观察,我们发现早期活动可以促进机械通气患者的肌力恢复。降低废用性肌萎缩发生率,改善肌无力[8-10]。本研究中,患者由于术后并发症、机械通气影响患者进食和运动,可能导致进入ICU时肌力下降[11]。观察组患者和对照组患者转入普通病房时肌力均较转入ICU时有所改善,而观察组相对于对照组患者肌力恢复更快,说明主动活动能够明显促进机械通气患者的肌力恢复。
3.2 早期主动活动能够加速肺叶切除术后机械通气患者的康复 由于手术及病情的原因,部分患者在术后无法维持自主呼吸,机械通气成为维持患者生命的重要手段,在取得最大治疗效果的基础上减少机械通气并发症的发生是医护人员共同努力的目标[12]。早期主动活动能够刺激膈肌收缩,增强呼吸道纤毛的清除能力,使呼吸肌产生更加协调的呼吸运动,有利于呼吸道分泌物的排出;同时,淋巴细胞和巨噬细胞的活力增加,免疫球蛋白以及补体的生成增多,从而降低了呼吸道感染的可能,降低机械通气并发症的发生率。本研究中,观察组患者机械通气时间较对照组减少,吸痰次数减少,住ICU时间和术后住院时间均减少,说明早期主动活动能够缩短机械通气时间,加速患者康复。
3.3 早期主动活动有助于降低肺叶切除术后机械通气患者的静脉血栓发生率 本研究结果显示,观察组患者下肢VTE的发生率下降,这与魏丽丽等[13]的研究结果相一致。患者在活动过程中可使四肢肌肉产生收缩,对肌间静脉产生挤压,促进血液回流,加快血液循环,对机械通气的胸腔镜肺叶切除术后患者运用早期主动活动方案能够对预防下肢静脉血栓的发生产生积极作用。研究[14]显示,早期活动对ICU机械通气患者是有益的,且具有灵活性与安全性。ICU专科护士对于机械通气患者早期活动的知识掌握和态度较好,但在早期活动实践方面与态度不一致,尤其是在床旁站立、床下坐立及行走方面[15]。机械通气患者通常保持长期的制动和卧床休息,且大多病情较重,早期活动尤其是下床活动实施难度大、所需配合人员多;另一方面,危重患者身上较多的管路也是限制早期主动活动的重要原因之一。本研究中,在实施早期活动方案过程中,无不良事件发生。提示早期活动方案制定明确的活动指标和停止活动指标是保证患者安全的关键,但还是需要经验丰富的医护人员根据患者情况谨慎判断。
4 小结
对行机械通气的胸腔镜肺叶切除术后患者运用早期主动活动方案,能够减缓患者的肌力下降程度并加快肌力恢复,缩短患者机械通气时间,减少下肢静脉血栓的发生,减少吸痰次数,减少患者ICU住院天数以及术后住院天数,促进患者康复,且实施过程中未发生不良事件,因此行机械通气的胸腔镜肺叶切除术后患者进行早期主动活动是安全可行的。

