儿童精神障碍行自身免疫性脑炎筛查结果分析
罗智强,廖建湘
深圳市儿童医院神经内科,广东 深圳 518000
精神障碍(mental disorders,MD)严重影响儿童的健康发育成长、学习和生活。据相关研究显示,我国儿童MD的发病率约15%,而且每年都在增加[1]。目前儿童MD 的治疗主要是口服对症类的精神类药物,但不少MD 患儿的疗效并不理想[2]。因此,探究一种更有效的诊疗思路对儿童MD的治疗尤为重要。MD亦是自身免疫性脑炎(autoimmune encephalitis,AE)的主要临床表现之一,也是其症状诊断的6 个诊断条件之一[3-5]。首发表现为MD 的儿童AE 并不少见,然而儿童MD和AE的治疗策略差异显著,前者以精神类药物治疗为主,后者主要为免疫调节治疗。若表现为MD的AE患儿,仅依照精神障碍治疗,即口服精神类药物治疗等,其疗效极有可能欠佳,导致预后不良。因此,明确MD 患儿是否因AE 所致对治疗和预后非常重要。本文旨在探讨筛查确诊为AE 的MD 患儿的临床和主要辅助检查特点,提高临床医生对AE 所致儿童MD的早期识别。
1 资料与方法
1.1 一般资料 回顾性分析2016 年1 月至2020年1 月在深圳市儿童医院神经内科住院治疗的56 例MD 患儿的临床诊治资料,所有患儿入院前已在深圳市康宁医院就诊或住院确诊为儿童MD,其中抑郁症27例,焦虑症13例,精神分裂症9例,癔症7例。所有患儿均符合中华医学会精神科分会主编的第3 版《中国精神病分类与诊断标准》有关儿童MD 的分类诊断标准,且患儿住院时均仅有MD 症状,无惊厥发作、不自主运动等其它AE的核心症状。男性21例,女性35例;年龄5~16岁3个月,中位年龄为13岁10个月。
1.2 方法 所有MD患儿均按照AE诊断要求完成以下检查:(1)签署知情同意书,完成腰椎穿刺术及静脉采血,送检第三方检测公司行血和脑脊液AE相关抗体谱检测,AE 相关抗体谱包括AE 抗体谱,如NMDAR、AMPAR1等7种抗体,以及副肿瘤综合征抗体谱,如Hu、Ri等10种抗体[4];(2)视频EEG;(3)颅脑MRI平扫。
1.3 MD 患儿确诊为AE 的标准 具备以下6 条主要症状中的1 条以上,即精神障碍、语言功能障碍、运动障碍、癫痫发作、意识障碍、植物神经功能紊乱或中枢性通气不足,并且脑脊液或和血AE 抗体谱阳性即可确诊为AE[3.5]。筛查阳性患儿定为AE组,筛查阴性患儿归为非AE组。
1.4 观察指标 分析AE 组患儿的精神障碍类型,并比较AE组和非AE组患儿的脑电图和颅脑MRI的差异。
1.5 统计学方法 应用SPSS 23.0 统计软件分析数据,计数资料用百分率表示,组间比较采用χ2检验,检验水准为0.05,以P<0.05表示差异有统计学意义。
2 结果
2.1 AE筛查结果和精神障碍类型 56例MD患儿中脑脊液和或血AE 相关抗体谱检测阳性者有11例,其中男性6 例,女性5 例。所有11 例筛查阳性患儿的AE 抗体均为抗N-甲基-D 天门冬氨酸受体(NMDAR),其中10 例脑脊液和血抗体均阳性,1 例脑脊液阳性、血阴性。依据AE诊断标准,11例患儿均可确诊为抗NMDAR 脑炎。11 例确诊的MD 患儿中,抑郁症7 例、焦虑症3 例、精神分裂症1 例,其中男性6例,女性5例,年龄分布在5~15岁5个月,见表1。
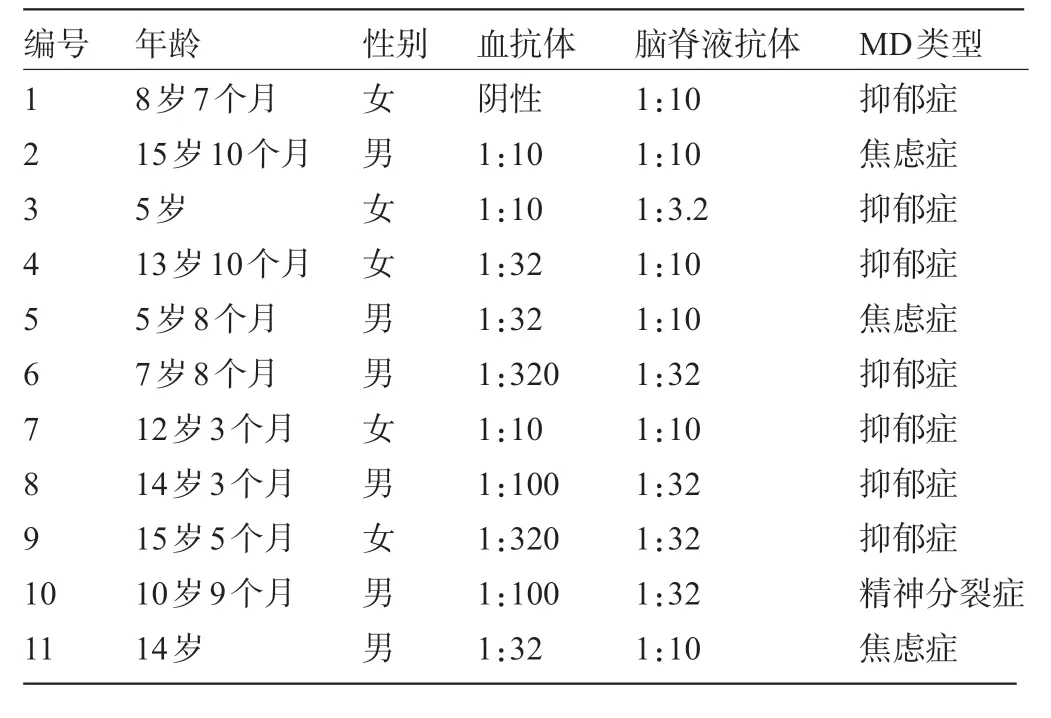
表1 11例筛查确诊为AE所致MD患儿的血和脑脊液抗NMDAR抗体滴度及精神障碍类型
2.2 AE 组和非 AE 组 MD 患儿的 EEG 和颅脑MRI 比较 11 例确诊的 MD 患儿的 EEG 异常的有 10例,异常表现主要是睡眠期慢波增多、局限性慢波,背景慢化以及癫痫样波,仅1例无明显异常,见表2,EEG异常表现见图1。非AE 组的45 例MD 患儿中有7 例的EEG 有异常表现,主要以睡眠期额区慢波稍多、清醒背景稍慢、偶有少量痫性样波,其中睡眠中慢波增多5 例、背景慢2 例、少量痫样波1 例。两组患儿EEG的异常表现比较差异有统计学意义(P<0.05),见表2。AE 组患儿仅有1 例颅脑 MRI 有外侧裂稍宽,非 AE 组有1例侧脑室稍大,2例外侧裂稍宽,两组比较差异无统计学意义(P>0.05),见表3。两组患儿的颅脑MRI轻度异常表现均缺乏特异性。
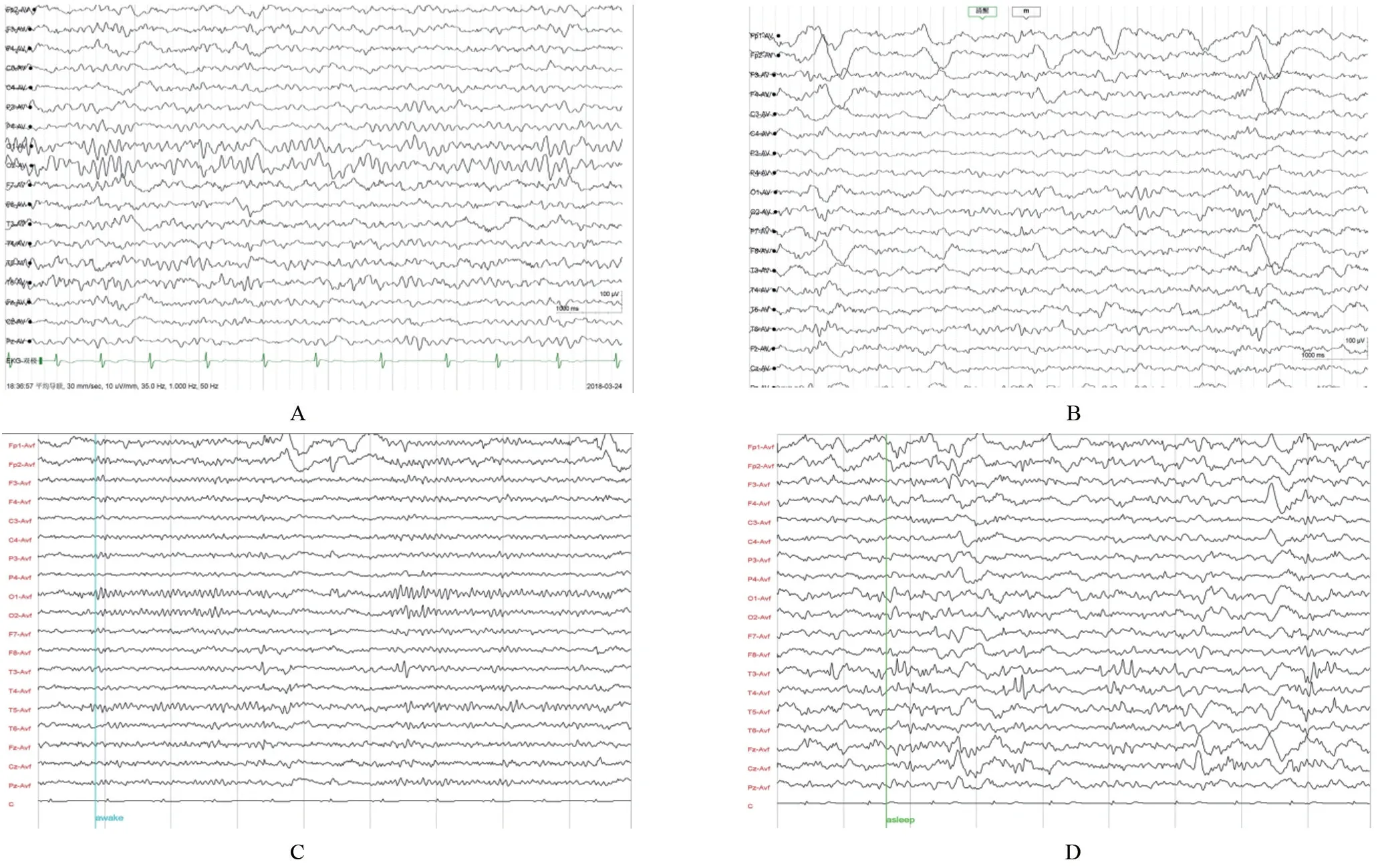
图1 确诊为AE所致的MD患儿EEG异常表现

表2 11例筛查确诊为AE所致MD患儿的EEG异常表现

表3 AE组和非AE组患儿的EEG和颅脑MRI比较[例(%)]
3 讨论
儿童精神健康与否直接关系到他们能否正常健康成长、学习和生活。儿童MD的患患者群并不少,我国儿童MD患病率约为15%[2],管冰清等一项有关湖南省儿童MD 的患病情况研究显示农村总患病率16.6%,城市为15.5%[6]。然而,目前对于儿童MD的药物治疗主要是抗抑郁、抗焦虑等精神类药物,但不少患儿治疗效果并不理想,不仅严重影响其身心健康发育成长也给家庭带来沉重负担。因此,提高儿童MD的治愈率、减少对儿童身心发育的影响、减轻家庭负担,显得尤为重要。
近年来国内外不少研究显示中枢神经自身免疫性损伤可以引发多种神经精神症状,包括MD、癫痫发作、智力发育倒退、不自主运动等,为此,有文献经过系统研究把MD 作为AE 的六大主要临床症状诊断条件之一[3-5]。随着对AE 的不断认识,目前在临床诊疗中,包括精神科的医生,遇到MD的患儿通常会建议其行AE筛查。本组研究的56例MD的患儿均是首先就诊精神病医院,随后建议转诊至神经专科住院来明确是否患有AE。之所以要甄别出MD患儿是否为AE所致,是因为单纯MD和AE所致MD的主要治疗策略区别显著,前者主要是精神类药物,后者以免疫抑制剂治疗为主。AE中占比最多的是抗NMDAR脑炎,几乎占所有AE 的五分之四[5]。本研究中56 例MD 患儿筛查出为AE的11例患儿也均为抗NMDAR脑炎。有不少研究显示,MD 是抗NMDAR 脑炎最常见的首发症状之一,杨华等[7]分析90 例儿童抗NMDAR 脑炎临床特点得出33.3%的抗NMDAR脑炎首发症状为MD;郑静等[8]回顾性分析42 例抗NMDAR 脑炎患儿的临床特点亦发现有35.7%的患儿首发症状为MD。然而抗NMDAR脑炎和MD患儿的治疗几乎完全不同,而且中国AE诊治专家共识认为早期免疫调节治疗的预后要显著优于晚期治疗[4]。因此,早期甄别出MD患儿是否为AE所致极其重要,这直接关系到MD患儿的预后。
儿童常见的MD 类型有抑郁症、焦虑症等[1],本组研究的56 例MD 患儿亦主要为上述类型。有研究显示,抗NMDAR脑炎的早期MD症状主要为幻觉妄想、情绪低落等抑郁症表现,紧张害怕、恐惧等焦虑症状表现[9]。本组研究中,确诊为抗NMDAR脑炎的MD患儿早期表现的精神症状也主要为抑郁症、焦虑症,和同行研究基本一致。AE是一类细胞炎症因子水平异常、自身免疫紊乱介导的的脑炎。有研究发现,抑郁症患者机体内的免疫反应异常活跃,其体内的多种白介素、肿瘤坏死因子等细胞炎症因子亦明显升高[10-11];也有文献报道,焦虑症患者体内白介素等细胞因子水平存在异常[12]。抑郁症和焦虑症患儿机体发生免疫紊乱,这有可能与这类MD患儿更容易患AE有关。
EEG是评估脑功能的常规且重要的辅助检查,用来评估各种中枢神经系统疾患,包括精神障碍、各种脑炎和脑病。本组研究中所有病例均常规行EEG 检查,结果显示 AE 组 11 例有 10 例 EEG 异常,非 AE 组45 例有 7 例 EEG 异常。AE 组患儿,即抗 NMDAR 脑炎患儿EEG 异常率高达90.9%,主要表现为前头部慢波、睡眠中慢波增多、背景慢化、少量癫痫样波。国内同行的研究显示,亦有高达86%的抗NMDAR 脑炎的EEG 有异常表现,主要表现亦为前头部慢波、慢波增多、部分有痫样波[7];郑静等[8]的研究也发现92.5%的抗NMDAR脑炎患儿的EEG异常,主要异常表现也是多量慢波、背景慢化。非AE 组45 例仅有7 例患儿的EEG 有异常表现,其异常表现以睡眠中慢波稍多、醒时枕区背景稍慢等非特异性改变为主。李振光等[13]的研究发现,有部分MD 患者的EEG 可以出现异常,但缺乏特异性表现,主要为清醒背景慢、慢波稍多等。可见,抗NMDAR 脑炎所致MD患儿的EEG异常表现明显多于非AE 所致的MD 患儿。本研究中,AE 组和非AE 组的EEG 异常表现比较差异有统计学意义,即明确为AE所致的MD患儿的EEG异常表现明显多于非AE 所致的MD 患儿。由此可推测,EEG 伴有慢波增多、背景慢化、癫痫样波等异常表现的MD 患儿为AE所致的可能性较大。因此,临床医生,尤其是精神科医生遇到这类MD 患儿应尽早完善脑脊液和血的AE相关抗体谱检测来明确是否为AE所致,以尽早免疫抑制剂治疗,提高MD患儿的治愈率和改善预后。
本研究中,AE 组和非AE 组的颅脑MRI 平扫表现无明显区别,且两组绝大多数病例的颅脑MRI 都无明显异常表现,少数异常表现也缺乏特异性改变。国内有研究发现,儿童MD的颅脑MRI平扫通常无明显异常,而功能MRI 检查可能有部分影像学改变[14]。亦有文献报道抗NMDAR 脑炎的颅脑MRI 大多无特异性改变,少数有轻度异常表现[7]。可见,颅脑MRI异常与否对早期识别MD 患儿是否为AE 所致并无指导性作用。
综上所述,对于伴有EEG 异常的MD 患儿,应考虑可能为AE所致,遇到伴有EEG异常的抑郁症、焦虑症患儿更应怀疑可能为AE 所致,应尽早完善脑脊液和血AE 相关抗体谱检测以早期明确病因,进而尽早进行免疫抑制剂治疗,早期免疫抑制剂治疗可以显著提高疗效和改善远期预后。

