前列腺电切术联合尿道膀胱颈切开术对小体积前列腺增生的疗效分析
刘 伟
(通辽市科左后旗人民医院,内蒙古通辽 028100)
小体积前列腺增生多发于中老年男性,患者会出现排尿功能障碍,影响患者的日常生活,并因此产生焦虑、抑郁的情绪,增加其心理负担。小体积前列腺增生的发生,会对尿道、膀胱颈形成压迫,导致尿道狭窄、膀胱出口梗阻,引起排尿困难、膀胱刺激征等症状表现,出现尿频、尿急症状的同时还伴随有血尿、蛋白尿,容易并发尿路感染[1]。在小体积前列腺增生的临床治疗中,一般采用手术治疗方法,结合疾病的病理机制以及前列腺的解剖结构特点,选择安全、有效的手术方式。应用前列腺电切术治疗小体积前列腺增生,需要考虑到膀胱颈挛缩对于手术的影响,为了避免发生下尿路梗阻的情况,需要对手术治疗方案进行适当的调整[2]。本研究选取通辽市科左后旗人民医院2018年4月至2019年6月收治的86例小体积前列腺增生患者作为研究对象,探讨前列腺电切术联合尿道膀胱颈切开术的临床疗效,结果如下。
1 资料与方法
1.1 一般资料
选取通辽市科左后旗人民医院2018年4月至2019年6月收治的86例小体积前列腺增生患者,按照随机数字表法分为观察组和对照组,各43 例。观察组年龄 50~ 67 岁,平均年龄(57.51±3.64)岁,前列腺体积 25~ 32 mL,平均体积(29.05±2.62)mL。对照组年龄49~70岁,平均年龄(58.03±3.71)岁,前列腺体积24 ~ 31 mL,平均体积(28.94±2.72)mL。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比 性。本研究经过通辽市科左后旗人民医院伦理委员会批准,并获得患者及其家属的知情同意。
纳入标准:结合排尿不畅、尿频、尿急等症状表现,泌尿系统超声或腹部CT检查提示前列腺体积轻度增大,确诊为小体积前列腺增生[3]。排除标准:前列腺癌,膀胱恶性病变,泌尿系统感染,有前列腺手术史。
1.2 方法
对照组行前列腺电切术:术前准备好手术所需的物品(STORZ F26 电切镜及配套设施、高频电输出设备、高频电发生器及连接线、冷光源及导光纤维束、Y形管、导尿管等),并进行性能检查。患者取膀胱截石位(臀部超过床沿5~10 cm),行硬膜外麻醉。清洁和消毒会阴部皮肤,铺巾,连接导线与管道。将电切功率、电凝功率分别调节至100~120 W、60~80 W。经尿道置入电切镜,镜下观察前列腺增生组织的具体情况,将增生组织切除,切至包膜,从膀胱颈切至环状纤维。完成增生组织的切除后,进行膀胱内的冲洗,清除组织碎片和血块,并予以止血。电切镜下检查出血点,确认膀胱三角区、输尿管口有无损伤。完成上述操作后,留置导尿管。
观察组行前列腺电切术联合尿道膀胱颈切开术:术前准备同对照组,患者取膀胱截石位(臀部超过床沿5~ 10 cm),行硬膜外麻醉,消毒、铺巾后,经尿道置入电切镜,镜下观察前列腺增生组织,并予以切除。完成增生组织的切除后,在膀胱颈5点、7点处,电切宽度为1.5~2 cm,使后尿道与膀胱三角区接近同一平面。将环状纤维组织切开,切至深层脂肪组织,远端达精阜处。术后进行膀胱冲洗,实施止血操作,留置导尿管。完成手术治疗后,实施抗感染治疗,观察术后并发症的发生,给予患者细致、周到的护理服务。
表1 两组患者治疗恢复效果观察比较(±s,分)
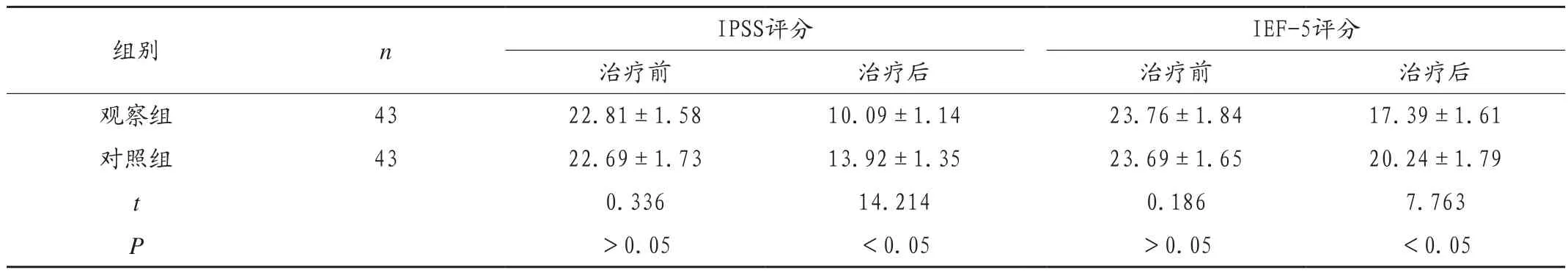
表1 两组患者治疗恢复效果观察比较(±s,分)
组别 n IPSS评分 IEF-5评分治疗前 治疗后 治疗前 治疗后观察组 43 22.81±1.58 10.09±1.14 23.76±1.84 17.39±1.61对照组 43 22.69±1.73 13.92±1.35 23.69±1.65 20.24±1.79 t 0.336 14.214 0.186 7.763 P>0.05 <0.05 >0.05 <0.05
1.3 观察指标
①前列腺功能:在术前及术后6个月,应用国际前列腺症状评分(IPSS),对患者的前列腺功能进行评价,IPSS评分降低,反映出患者前列腺症状的减轻和前列腺功能的恢复。②勃起功能:应用国际勃起功能问卷-5(IEF-5)评分,对患者的勃起功能进行评价,IEF-5评分降低,反映出患者勃起功能的恢复[4]。③膀胱功能:分别检测在术前、术后6个月的最大尿流率(Qmax)、残余尿量(PVR),Qmax的提升以及PVR的降低,反映出患者的膀胱功能的恢复。④并发症:观察两组中发生尿道电切综合征、尿道狭窄、穿孔等术后并发症的患者比例[5]。⑤生活质量:应用生活质量量表(SF-36)评分,对患者术后的生活质量进行评价,SF-36评分提升,反映出患者生活质量的改善。⑥情绪状态:应用焦虑自评量表(SAS)评分,对患者的焦虑情绪进行评价,SAS评分降低,反映出患者焦虑情绪的改善[6]。
1.4 统计学分析
以SPSS 22.0统计学软件进行数据的处理和分析,计量资料以(±s)表示,采用t检验;计数资料以[例(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的治疗恢复效果比较
观察组患者术后的前列腺功能和勃起功能恢复效果优于对照组(P<0.05),见表1。
2.2 两组患者治疗前后的膀胱功能比较
观察组患者术后的膀胱功能恢复效果(Qmax 、PVR)优于对照组(P<0.05),见表2。
2.3 两组患者的术后并发症发生情况比较
观察组患者的术后并发症发生率低于对照组(P < 0.05),见表3。
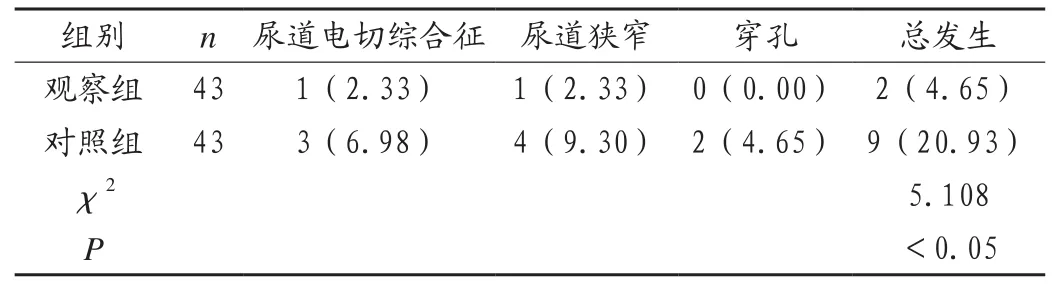
表3 两组患者的术后并发症发生情况比较[例(%)]
表2 两组患者治疗前后的膀胱功能恢复情况比较(±s)
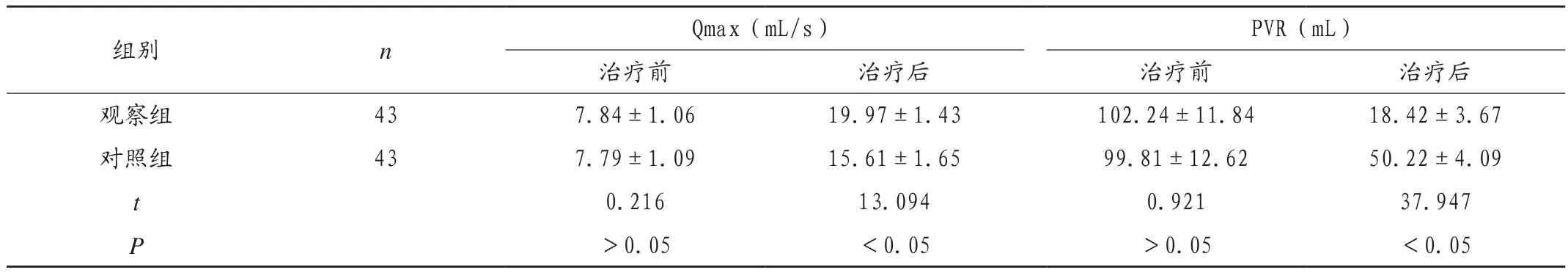
表2 两组患者治疗前后的膀胱功能恢复情况比较(±s)
组别 n Qmax(mL/s) PVR(mL)治疗前 治疗后 治疗前 治疗后观察组 43 7.84±1.06 19.97±1.43 102.24±11.84 18.42±3.67对照组 43 7.79±1.09 15.61±1.65 99.81±12.62 50.22±4.09 t 0.216 13.094 0.921 37.947 P>0.05 <0.05 >0.05 <0.05
2.4 两组患者的生活质量和情绪状态比较
观察组患者的生活质量、情绪状态改善效果优于对照组(P < 0.05),见表4。
3 讨论
本研究结果显示,经过前列腺电切术联合尿道膀胱颈切开术治疗后,观察组患者的IPSS评分由治疗前的(22.81±1.58)分降低至(10.09±1.14)分,IEF-5评分由治疗前的(23.76±1.84)分降低至(17.39±1.61)分,Qmax由 治 疗 前 的(7.79±1.09)mL/s提 升 至(15.61±1.65)mL/s,PVR 由治疗前的(102.24±11.84)mL降低至(18.42±3.67)mL,4.65%的患者术后出现尿道电切综合征、尿道狭窄等并发症。而经过前列腺电切术治疗后,对照组患者的IPSS评分由治疗前的(22.69±1.73)分降低至(13.92±1.35)分,IEF-5评分由治疗前的(23.69±1.65)分降低至(20.24±1.79)分,Qmax由治疗前的(7.79±1.09)mL/s提升至(15.61±.1.65)mL/s,PVR由治疗前的(99.81±12.62)mL降低至(50.22±4.09)mL,20.93%的患者术后出现尿道电切综合征、尿道狭窄、穿孔等并发症。与何建华等[7]临床研究结果基本一致,该研究报道中,对照组采用单纯尿道前列腺电切术治疗,观察组应用单纯尿道前列腺电切术联合膀胱颈电切术治疗,观察组患者在治疗6个月后的IPSS评分低于对照组,而最大尿流率高于对照组,对比差异具有统计学意义(P<0.05),说明尿道前列腺电切术联合膀胱颈电切术是治疗小体积前列腺增生的良好选择。该研究报道与本研究均采用随机分组对照的方法,对比前列腺电切术联合膀胱颈电切术和单纯尿道前列腺电切术在临床疗效上的差异,根据IPSS评分的降低和最大尿流率的降低情况,评价患者的治疗恢复效果,并得出一致的结论,充分验证本研究结果。
表4 两组患者的生活质量和情绪状态比较(±s,分)

表4 两组患者的生活质量和情绪状态比较(±s,分)
组别 n SF-36评分 SAS评分治疗前 治疗后 治疗前 治疗后观察组 43 48.82±4.09 68.18±3.65 59.23±3.94 36.82±2.74对照组 43 49.67±4.18 61.74±4.09 59.74±4.02 44.28±3.05 t 0.953 7.704 0.594 11.931 P>0.05 <0.05 >0.05 <0.05
综上所述,前列腺电切术联合尿道膀胱颈切开术治疗小体积前列腺增生,可以获得良好的应用疗效,能够有效缓解疾病引发的排尿障碍[8],减少疾病对于患者日常生活的困扰。在小体积前列腺增生的临床治疗中,前列腺电切术与尿道膀胱颈切开术具有很高的临床应用价值。

