超声在周围型肺结核诊断中的应用价值
刘罩明 周贵明
1 天津医科大学研究生院 (天津 300070)
2 天津大学海河医院超声科 (天津 300350)
3 天津医科大学总医院超声科 (天津 300352)
内容提要: 目的:探讨超声在周围型肺结核诊断中的应用价值。方法:分析2018年1月~2019年7月临床确诊为周围型肺结核患者的超声表现,并与CT表现进行对比分析。结果:①周围型肺结核的超声表现主要有:大多数表现为边界不清的实性低回声或不均匀的混合回声;58%的病灶存在不规则的含气支气管征;15%的病灶内部出现点状或小片状钙化;血流形式有三种:“树枝样血流”占23%,点状稀疏血流占40%,无血流信号病灶占37%;33%的病灶伴有少~中等量胸腔积液;62%的病灶伴有胸膜增厚。②对于周围型肺结核,超声与CT的检出率无统计学差异。结论:超声作为一种无创的检查方法,对周围型肺结核的诊断,可以取代部分CT检查,特别是对儿童、生育年龄女性及无法移至CT室的重症患者,优势明显。
结核病(Tuberculosis,TB)是结核杆菌(Mycobacterium Tuberculosis,MTB)引起的慢性炎症,我国是结核病高负担国家之一,2018年我国肺结核发病数位居全国甲、乙类传染病的第二位,仅次于病毒性肝炎[1]。仅2016年一年,估计全球未被发现或未被诊断的结核达410万例,占同年新发病例的39%[2]。因此,需要不断优化和寻找结核患者的检查方式,减少疾病的传播。本文回顾性分析94例周围型肺结核的超声表现,以期为周围型肺结核的早期发现提供参考。
1.资料与方法
1.1 临床资料
选取天津大学海河医院2018年1月~2019年7月临床确诊为周围型肺结核患者94例,其中男61例,女33例,年龄16~88岁,平均(51±2)岁;发热60例,咳嗽、咳痰93例,咯血23例,胸闷63例,3例无症状;合并结核性胸膜炎33例。所有患者均同时接受胸部X线和CT检查,其中69例经痰培养证实,3例经肺穿刺活检证实,9例经气管镜检查证实,5例经胸腔积液检查证实,8例经临床肺结核治疗好转证实。
1.2 方法
1.2.1 仪器与方法。应用日本TOSHIBA Aplio 500及Aplio 400彩色多普勒超声诊断仪,探头频率2.5~5.0MHz。患者采用仰卧位、侧卧位或者坐位,充分暴露胸部及后背部,从上到下、从左至右,依次经肋间、胸骨上、锁骨上、双肋缘肝脾声窗及剑突下等多途径扫查,观察并记录肺部病变的部位、形态、范围、大小,病变周围气体回声,病变内部回声。应用高级动态血流(Advanced Dynamic Flow,ADF)及超微血管成像(Superb Microvascular Imaging,SMI)观察血流频谱及病变区血流分布情况。伴有胸腔积液者记录积液的范围、深度、胸膜厚度以及回声情况。同时分析和记录相关病史及临床各项检查结果。
1.2.2 统计学处理。采用SPSS 16.0统计软件进行分析,计数资料行χ2检验,P<0.05为差异有统计学意义。
2.结果
2.1 病变部位
94例周围型肺结核患者中,CT检出病变113个肺叶,超声检出病变101个肺叶,以两肺下叶为主。超声检出病变肺叶数与CT比较差异无统计学意义(P>0.05),见表1。
2.2 周围型肺结核的超声表现
超声显示周围型肺结核病灶大小为1.1cm~9.1cm,所有101个病灶中,后方回声均无确切衰减,其中76%(79/101)表现为边界不清晰。病灶内部回声复杂多样,85%(86/101)超声表现为实性低回声(图1);15%(15/101)超声表现为混合回声,即病灶周围实性低回声与中央液性无回声同时存在者(图2);58%(59/101)超声可见含气支气管征(图3),15%(15/101)超声表现为散在不均匀点状、小片状强回声,似“满天星”;ADF及SMI显示23%(23/101)病灶内部血流呈“树枝样”(图4),40%(41/101)病灶内部血流血流信号稀少,PW测得高阻低速血流信号或低速动静脉瘘;37%(37/101)病灶内部无明显血流信号。33%(33/101)伴有少~中量胸腔积液,积液内可见网状分隔;62%(63/101)伴有胸膜肥厚,见表2。

表1. CT及超声检出病变肺叶分布情况 (个)
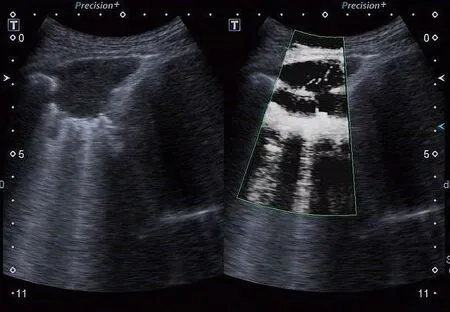
图1. 右肺下叶低回声病灶,与周围通气肺组织界限清晰

图2. 左肺下叶含液性病灶
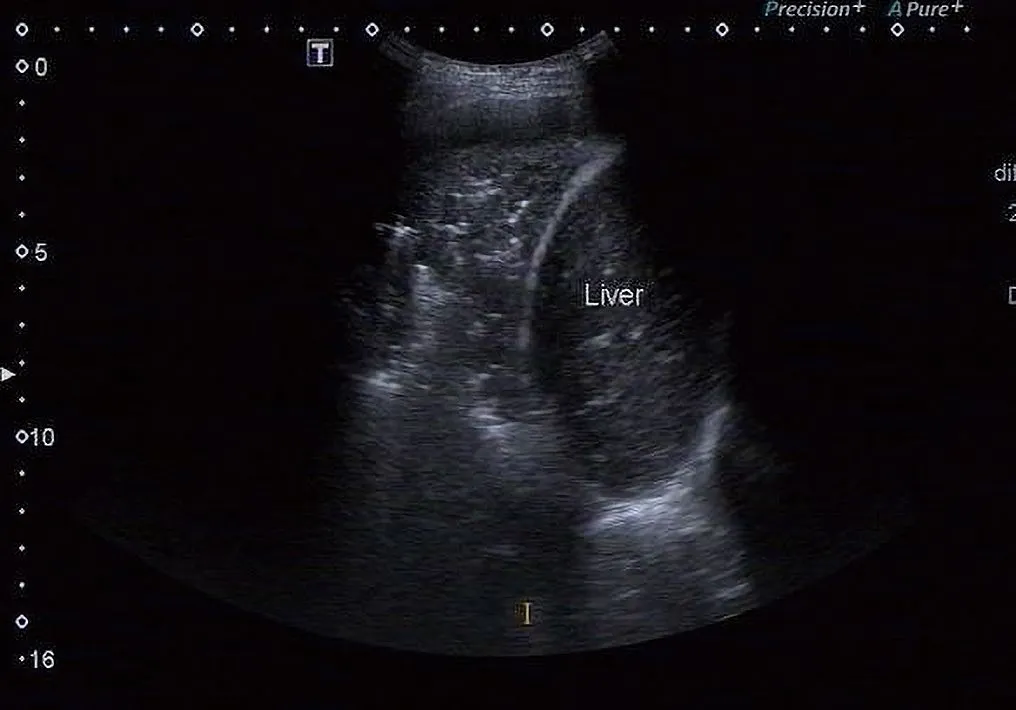
图3. 右肺下叶呈肝样实变,内见含气支气管征
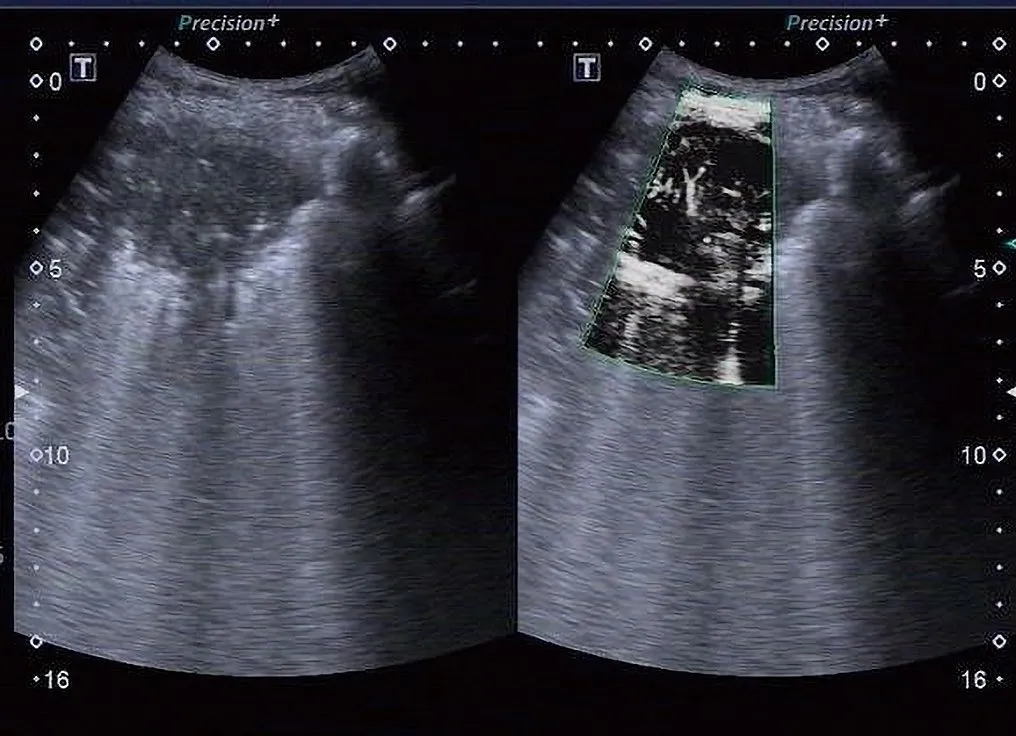
图4. 左肺下叶通气差、血流灌注良好病灶

表2. 101例周围型肺结核病灶超声表现
3.讨论
2016年全球估计新发结核病患者1040万例,而登记报告的肺结核患者仅为630万例,还有410万例未被登记或未被诊断。结核病诊断延误,是结核病难以消灭的主要原因之一[2]。既往,临床医生主要依靠X线及CT进行诊断及后续治疗的随访。但其放射性对患者,特别是老年人及生育期女性,所造的危害不可避免,限制了其部分应用。
正常情况下,由于肺气的遮挡,超声无法探查肺内结构以及中央型病灶,但是在病理情况下[3],血管受炎症不断影响可呈血栓性闭锁,尤其是在增生为主的病变区域,可造成微循环障碍,因此,靠近胸膜的周围型病变及含气较少的实变区,就能被超声检出,因其具有无辐射、可以动态观察等优势,对于结核慢性病的长期观察随访,特别是对儿童、生育年龄女性及无法移至CT室的重症患者,优势明显。周围型肺结核的超声表现主要有:①低回声:大多数病变表现为边界不清的实性低回声,这可能与本组病例病变处于早期有关。结核病变早期主要以渗出为主[4],病灶处浆液、纤维蛋白等在肺泡内积聚,使肺泡内气体含量减少甚至消失,表现为肺实变,超声表现出实性低回声的声像图,随着病程进展,病变处发生干酪样坏死、液化,此时超声呈混合回声表现[5]。②含气支气管征:本组病例中58%的病灶表现为不规则的含气支气管征,此表现有别于肺炎的“树枝样”含气支气管征[5]。③钙化:病灶中出现点状或小片状钙化灶,笔者体会,由于结核病灶的钙化大小不一,对于较小钙化灶的检出受操作者的主观判断有很大差异,在此方面不如CT检查的特异性强。④血流情况:通过ADF及SMI的观察,本组病例血流主要存在三种模式:丰富的“树枝样”血流、星点状稀疏血流及无血流信号。不同的血流分布情况与所观察病灶处于不同的病例阶段有密切关系[6]。⑤胸腔积液:本组病例中33%的病灶合并胸腔积液,其发生率较既往研究(81.5%)偏低[7],这可能与两个研究所涉及的样本含量不同有关。⑥胸膜增厚:本组病例62%的病灶同时伴有胸膜增厚,该征象也是周围性肺结核的常见合并表现之一,既往研究指出,因结核病死亡患者尸解中有92%发现胸膜结核病变[3]。本研究表明,对于周围型肺结核,超声与CT的检出率无统计学差异,进一步验证了超声在肺周围型病变诊断中的优势。
周围型肺结核与其他肺部疾病的鉴别,主要有:①大叶性肺炎,常表现为边缘不规则、呈锯齿状的低回声区,因肺结构破坏不显著,故血管走行位置正常,呈树枝状,血流呈均匀一致的增加。②压缩性肺不张,一般漂浮在无回声的胸腔积液内,可见随呼吸动态变化的含气支气管征。③肺肿瘤,常表现为边界非常清晰的圆形或椭圆形实性低回声肿块,肿块内不显示含气支气管征。
综上所述,超声作为一种无创的检查方法,对周围型肺结核的诊断,可以取代部分CT检查,特别是对老年、生育期女性及无法移至CT室的重症患者,优势明显。但有时很难与肺肿瘤及炎症性疾病鉴别,必要时可行超声引导下的穿刺活检,以提高早期诊断率。

