儿童结核病耐药特点及耐多药相关因素分析
樊丽超 吴浩宇 程漠鑫 杨一帆 王晓虹 于艳红 陈禹
据全球数据模型估算,每年约有2.5万~3.2万例新发儿童耐多药结核病(MDR-TB)患者,而登记报告至WHO的最终患者数不足1000例,登记报告与最佳估算数据之间的巨大缺口提示存在大量儿童MDR-TB患者未被发现[1-2]。最近一项研究联合分析了WHO的MDR-TB治疗数据和已公布的儿童病死率估计值,结果表明,未治疗的MDR-TB占儿童死亡原因的22%[3]。儿童MDR-TB的危害是巨大的,而各区域的耐药数据和治疗经验相对缺乏。有少量针对我国不同地区的基于医院患者的研究显示,儿童结核病耐药水平差异较大[4-6],提示可能因环境、经济、医疗水平、种族等诸多因素导致我国不同地区儿童的结核病耐药现状不同。因此,有必要在我国不同地区开展大样本的儿童结核病患者耐药相关的调查及研究。本研究对沈阳市第十人民医院2017—2019年314例儿童结核病患者BACTEC MGIT 960阳性培养物的临床分离株开展了耐药性研究,分析儿童结核病患者的耐药情况,研究耐多药相关的危险因素,在临床缺失样本或无法获得药物敏感性试验(简称“药敏试验”)结果的情况下,为评估儿童结核病的耐多药风险及制定有效的结核病防控策略提供参考。
资料和方法
一、研究对象
1.患者及菌株来源:收集沈阳市第十人民医院2017年1月31日至2019年12月31日收治的来自辽宁省9个城市(沈阳市、营口市、本溪市、鞍山市、辽阳市、锦州市、阜新市、朝阳市、铁岭市)临床诊断为儿童结核病患者1275例,所有患者均对病变部位获取标本进行了BACTEC MGIT 960培养,其中培养阳性且菌种鉴定为结核分枝杆菌(MTB)菌株314株,培养阳性率为24.6%(314/1275),阳性分离株标本分别来自痰[66.9%(210/314)]、灌洗液[20.7%(65/314)]、胸腔积液[3.2%(10/314)]、病灶活检组织[1.6%(5/314)]、脑脊液[1.6%(5/314)]、脓液[4.5%(14/314)]、便[0.6%(2/314)]、腹腔积液[0.3%(1/314)]、心包积液[0.3%(1/314)]、尿液[0.3%(1/314)]。
2. 研究对象一般情况:314例患者年龄范围1~18岁,中位数(四分位数)[M(Q1,Q3)]为17(15,18)岁;男178例,女136例。有结核病患者接触史者13.1%,初治80.6%,有BCG接种史94.0%,有吸烟史3.8%,并发营养不良16.9%,规律用药90.8%,居住农村53.2%(表1)。
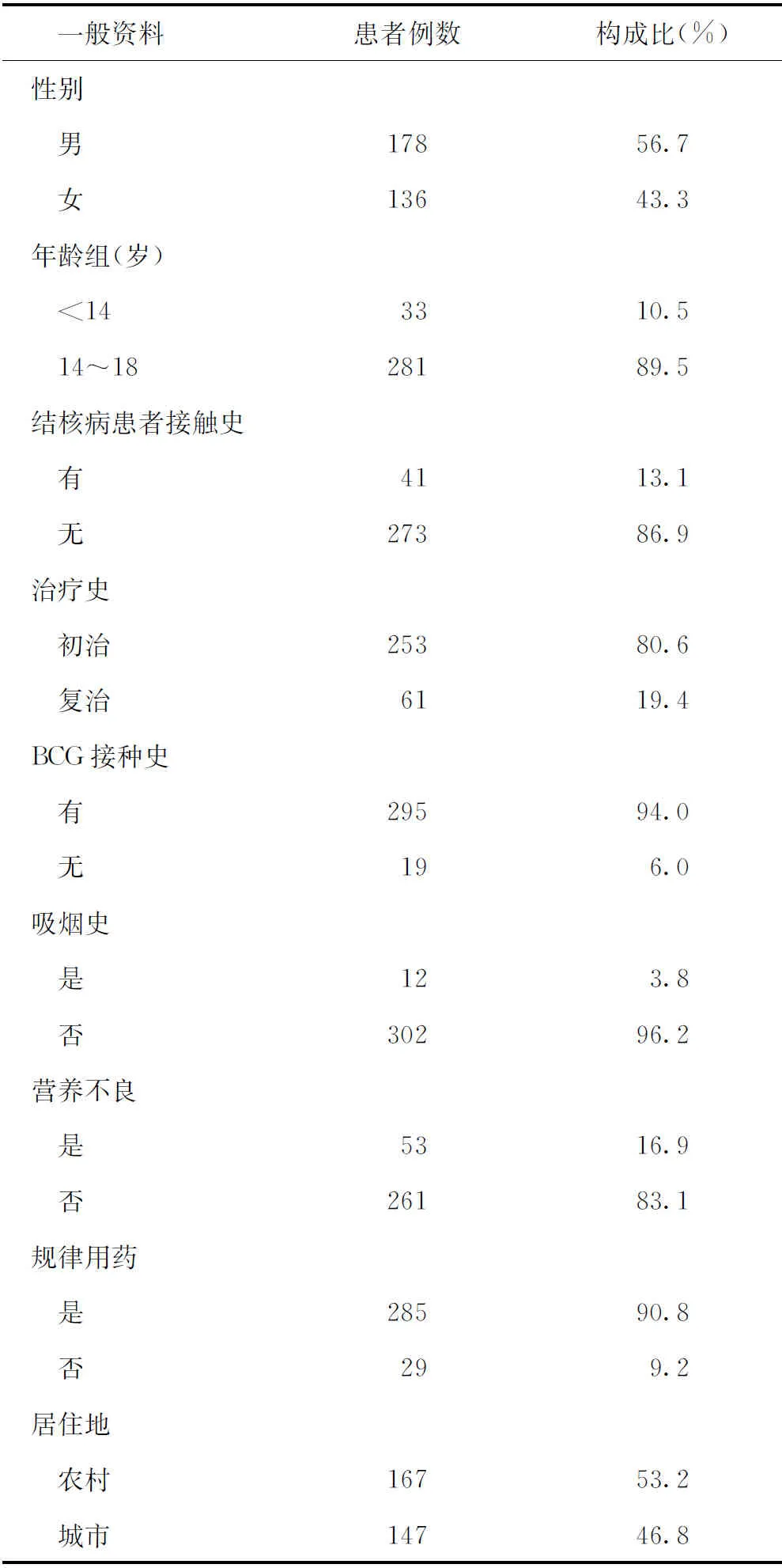
表1 314例儿童结核病患者的一般资料
3.伦理学:本研究通过沈阳市第十人民医院伦理委员会的批准(批准文号:KYXM-2019-010-01)。
二、纳入和排除标准
1.纳入标准:(1)年龄≤18岁;(2)经BACTEC MGIT 960培养阳性确诊的结核病患者;(3)培养阳性分离株经菌种鉴定为MTB;(3)患者信息完整并可获取药敏试验结果。
2排除标准:(1)培养阳性分离株经菌种鉴定为非结核分枝杆菌;(2)信息重复的患者。
三、相关定义
儿童结核病及耐药结核病参照《WS 196—2017 结核病分类》[7]进行诊断。(1)初治结核病。指有下列情况之一者:①从未因结核病应用过抗结核药品治疗的患者;②正进行标准化疗方案规律用药而未满疗程的患者;③不规则化疗未满1个月的患者。(2)复治结核病。指有下列情况之一者:①因结核病不合理或不规律服用抗结核药品治疗超过1个月的患者;②初治失败和复发患者。(3)单耐药结核病(mono-resistant tuberculosis, MR-TB)。对1种或1种以上一线抗结核药品耐药。(4)MDR-TB。结核病患者感染的MTB体外药敏试验证实至少同时对异烟肼(INH)和利福平(RFP)耐药。(5)广泛耐药结核病(extensively drug-resistant tuberculosis, XDR-TB)。结核病患者感染的MTB体外药敏试验证实除了至少同时对INH和RFP耐药外,还对任何氟喹诺酮类药品耐药,以及3种二线注射类药品(卷曲霉素、卡那霉素和阿米卡星)中的至少1种耐药。
四、危险因素
收集314例患儿的人口学信息及临床资料。根据临床实践纳入本研究的相关危险因素:性别、年龄(<14岁、14~18岁)、是否吸烟、是否并发营养不良(采用 WHO 推荐的 Z 评分法作为儿童营养不良评价的指标,将Z值<-2分定义为营养不良[8-9])、初/复治情况、居住地(农村/城镇)、是否规律用药、是否有结核病接触史。
五、液体培养及药敏试验
根据《结核病诊断细菌学检验规程》[10]的要求,采用BACTEC MGIT 960对所收集的临床标本进行分离培养,采用微孔板法进行药敏试验。培养基内药品终浓度:INH分别为0.2、0.4、0.8、1.6 μg/ml;RFP分别为1、2、4、8 μg/ml;链霉素(Sm)分别为1、2、4、8 μg/ml;乙胺丁醇(EMB)分别为2.5、5、10、20 μg/ml;左氧氟沙星(Lfx)分别为2、8 μg/ml;莫西沙星(Mfx)分别为0.5、2 μg/ml;阿米卡星(Am)分别为1、4 μg/ml;利奈唑胺(Lzd)分别为2、8 μg/ml;丙硫异烟胺(Pto)分别为10、40 μg/ml。
六、统计学处理
采用SPSS 22.0统计学软件进行统计分析,计数资料报告各分类频次及率(%),组间差异比较采用χ2检验,相关因素分析采用非条件 logistic 回归模型。P<0.05 为差异有统计学意义。
结 果
一、初、复治患者菌株的耐药率
314例患者中MTB耐药85株,耐药率为27.1%。初治253例患者的菌株中MTB耐药53株,耐药率为20.9%,以Sm耐药为主。复治61例患者的菌株中MTB 耐药32株,耐药率为52.5%,以INH耐药为主。314例中MDR-TB患者34例,耐多药率10.8%,初治MDR-TB患者16例,耐多药率6.3%(16/253),复治MDR-TB患者18例,耐多药率29.5%(18/61)。XDR-TB患者1例,为初治患者。复治耐药率明显高于初治耐药率(χ2=24.771,P=0.000)。复治耐多药率明显高于初治耐多药率(χ2=27.360,P=0.000)。
二、9种抗结核药品的药敏试验结果及耐药率排序
耐药率由高到低依次为:Sm>INH>RFP>Lfx>EMB>Am>Mfx>Lzd>Pto,初治患者菌株耐药率由高到低依次为:Sm>INH>RFP>Lfx>EMB>Am=Mfx=Lzd=Pto,复治患者菌株耐药率由高到低依次为:INH>RFP=Sm>EMB>Lfx>Am>Mfx=Lzd=Pto,耐药前3位为一线抗结核药品Sm、INH、RFP,耐药后3位为二线抗结核药品Pto、Lzd、Mfx(表2)。
三、耐多药危险因素分析
1.耐多药患者单因素分析:将MTB临床分离株所对应的结核病患者按照性别、年龄(<14岁、14~18岁)、吸烟史、是否并发营养不良等因素与耐药性进行单因素分析,结果显示,不同性别的患者耐多药率的差异无统计学意义(χ2=0.218,P=0.641),14~18岁患者耐多药率明显高于<14岁者(χ2=10.322,P=0.042),吸烟患者与不吸烟患者的耐多药率差异有统计学意义(χ2=14.235,P=0.030),营养不良患者的耐多药率明显高于无营养不良者(χ2=5.562,P=0.031),复治患者的耐多药率明显高于初治者(χ2=27.360,P=0.000),居住于农村与城镇患者的耐多率差异无统计学意义(χ2=3.422,P=0.071),不规律用药患者的耐多药率高于规律用药者(χ2=13.511,P=0.002),有结核病接触史患者的耐多药率高于无接触史者(χ2=124.566,P=0.000)(表3)。
2.耐多药患者多因素分析:将性别、年龄、吸烟、营养不良、治疗史、居住地和规律用药、接触史等作为自变量(变量赋值见表4),以患者是否耐多药为因变量,进行logistic多因素回归分析,结果显示,复治、14~18岁年龄、并发营养不良、有吸烟史是儿童患者易发生耐多药的危险因素(表5)。
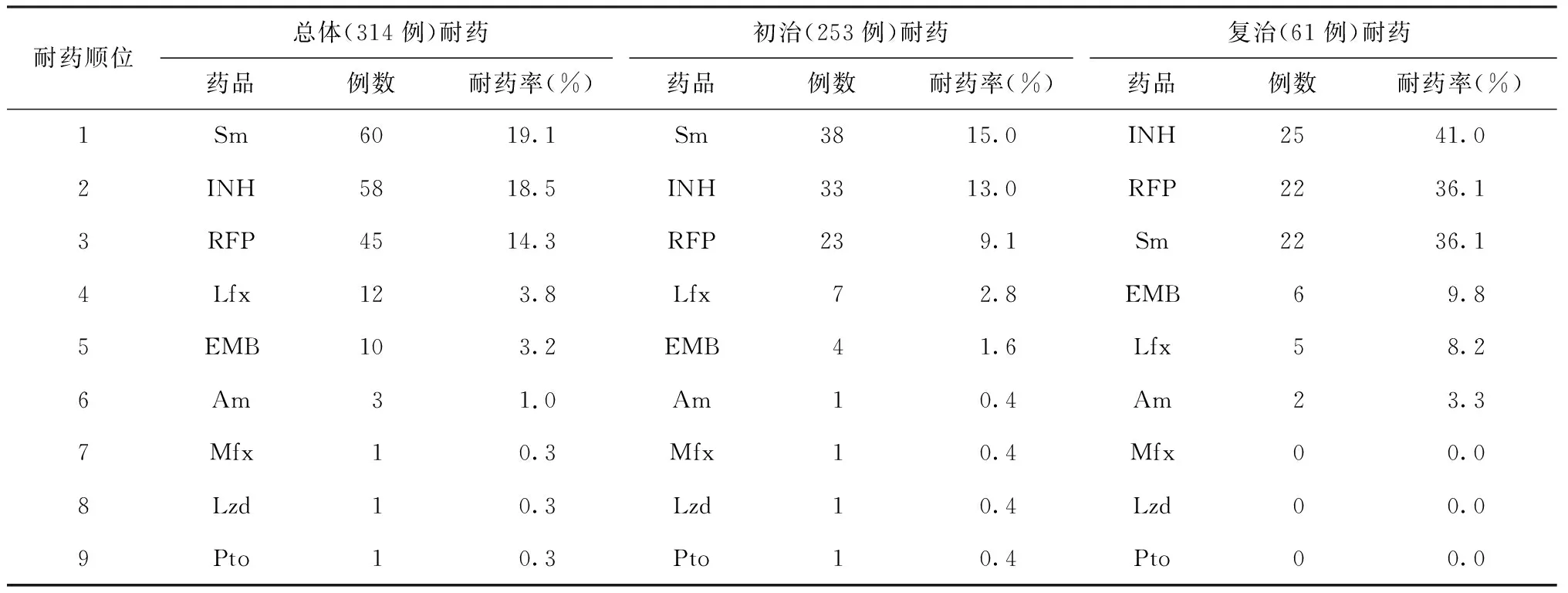
表2 314例儿童结核病患者对9种抗结核药品的耐药率排序

表3 314例儿童结核病患者发生耐多药的相关危险因素的单因素分析

表4 非条件 logistic回归分析变量赋值表
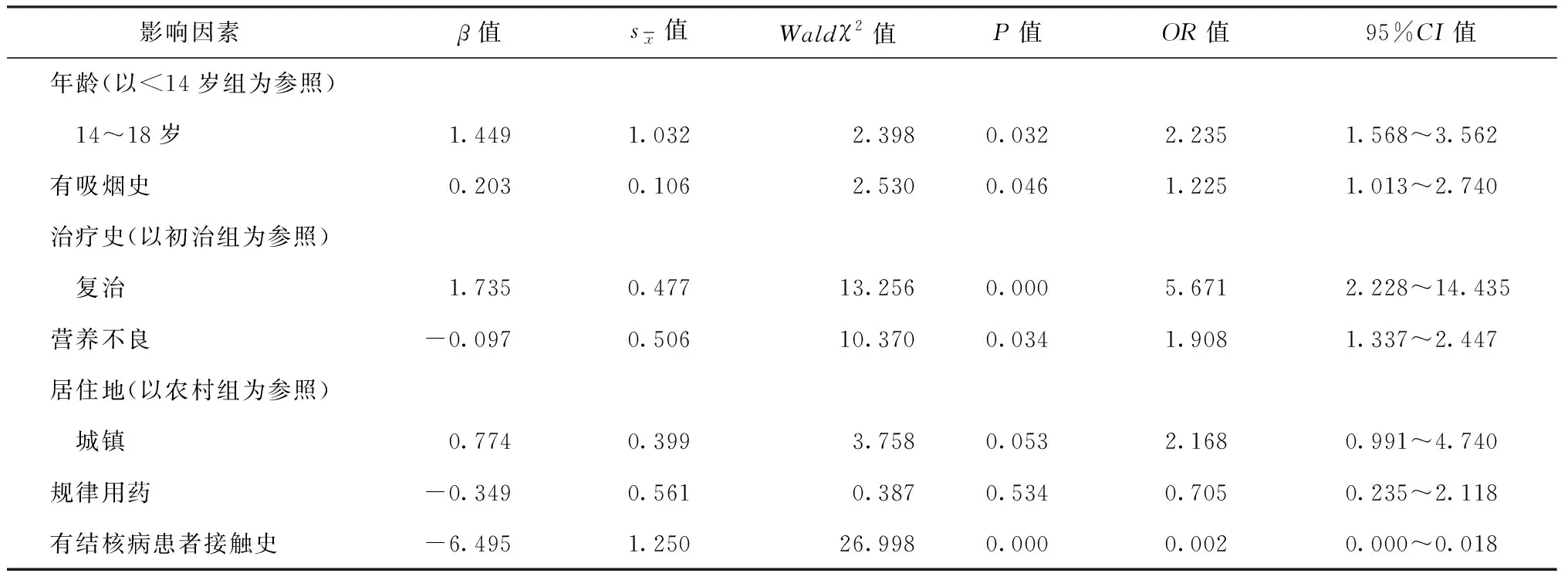
表5 患者耐多药影响因素的非条件 logistic回归多因素分析
讨 论
耐药结核病仍然是一项全球公共卫生危机。WHO[11]2019年度全球结核病报告显示,2018年在全球范围内新增约50万例利福平耐药结核病患者(其中78%为MDR-TB)。印度(27%),中国(14%)和俄罗斯(9%)是全球耐药结核病负担最重的3个国家。全球耐药结核病治疗成功率为56%,估算死亡患者数约21.4万例。2018年Jenkins和Yuen[3]通过数学模型估计:全球每年新增儿童(<15岁)MDR-TB约2.5万~3.2万例,约占儿童结核病的3%,实际患病例数可能是现有确诊患者的12倍。我国2010年第五次全国结核病流行病学抽样调查和2007—2008全国结核病耐药性基线调查并未纳入儿童患者,目前缺乏我国不同地区儿童结核病流行及耐药的确切数据。
一、儿童结核病耐药现况
各国学者针对本国儿童耐药结核病现状开展了一系列监测和研究。韩国的一项儿童结核病耐药性调查共纳入了2393株MTB临床分离株,结果显示,菌株的总体耐药率为13.5%,耐多药率为4.2%,广泛耐药率为0.8%[12];南非的一项研究分析了1317例 14 岁以下儿童结核病患者的感染菌株,发现INH的耐药率为14.2%,耐多药率为8.8%[13]。在国内,2005—2012年来自我国多地的MTB[其中<15岁组100株,15~18岁组159株,>18岁组(成人组)191株]的耐药性分析显示,<15岁组、15~18岁组的总体耐药率分别为55%、47.2%,耐多药率分别为22%、22%,与成年人结核病耐药率相似(总体耐药率为60.2%,耐多药率为30.9%),提示我国儿童的结核病耐药现状严峻,应加以重视[14]。本研究中,≤18岁儿童结核病总耐药率是27.1%,耐多药率为10.8%,广泛耐药患者1例,耐药水平明显高于国外的2项研究结果,但是低于国内的研究数据。2017年我国学者Tao等[6]收集了2006—2015年山东省36家结核病防治机构的784例儿童新发结核病患者的MDR-MTB临床分离株,分析近10年儿童结核病耐药水平的变化,结果显示,儿童结核病总体耐药率由14.7%升高到27.5%,耐多药率由1.3%升高到15.4%。儿童结核病的近期耐药数据与本研究的耐药水平基本一致。本研究报告的儿童患者覆盖辽宁省9个城市,从一定程度上反映出辽宁省儿童耐药现状的严峻性。
二、初/复治患者耐药情况分析
本研究中,≤18岁儿童患者总体耐药率27.1%、初治耐药率20.9%、复治耐药率52.5%。与2017年报道的辽宁省成人肺结核耐药情况(总体耐药率38.16%、初治耐药率33.63%、复治耐药率51.28%)相比[15],辽宁省儿童结核病的总体耐药率和初治耐药率较低,复治耐药率相近。分析原因如下:(1)传播导致的儿童原发性耐药原因不容忽视;本研究中,31.7%的MDR-TB患者具有明确家庭或校园结核病密切接触史,提示“直接”传播对辽宁省儿童结核病耐药问题造成巨大影响。高谦和梅建[16]的研究结果提示,由于传播导致的原发性耐药是造成我国结核病高耐药率的主要原因。更有一项国内研究显示,约43.5%的MDR-TB儿童有明确的结核病接触史,约23.9%的MDR-TB儿童是初治患者,提示我国MDR-TB儿童多是原发耐药,可能是由于免疫功能发育尚不成熟,易成为MTB的易感者,且可能主要是来自成人MDR-TB患者的“直接”传播[17]。(2)病原学延误诊断可能造成复治患者耐药发生率高;与成年人相比,儿童结核病病原学早期诊断及药敏试验结果的获得更困难。耐药患者在治疗初期多视为敏感患者,采用初治短程化疗方案治疗结核病,治疗后因结核病变进展进一步行纤维支气管镜或组织穿刺活检等有创检查获取病原学标本,证实耐药并判定为复治。(3)药品不良反应所致的不规律用药问题需要关注;成人耐药结核病的获得性耐药多考虑在治疗过程中由于患者依从性差、不规范治疗或药品质量差等因素,导致体内非耐药的MTB基因组产生特定耐药突变而造成耐药。本研究中,18.8%(16/85)的患者因胃肠道不适等药品不良反应出现了不规律用药的情况。结合本研究多因素分析结果,不规律用药与耐多药的发生在统计学上虽无相关性(P=0.534),但仍提示应及时纠正患者药品不良反应,避免获得性耐多药发生的重要性。
三、儿童结核病耐药率排序
不同的耐药背景、地区及菌株来源造成各项研究中儿童结核病耐药水平差异也较大。墨西哥的一项研究分析了2002—2003年来自19个州的90株分离自18岁以下儿童结核病患者菌株的耐药情况,发现分离菌株对一线抗结核药品的总体耐药率为26.7%,对INH和RFP耐药率分别为23.3%和11.1%[18]。本研究对9种抗结核药品的耐药率水平进行了排序,与以上研究结果相近。在一线抗结核药品中, Sm(19.1%)、INH(18.5%)和RFP(14.3%)居于耐药顺位的前3位,可见辽宁省结核病患儿对一线抗结核药品的耐药情况比较严重。因此,在抗结核治疗效果欠佳时,应重点考虑患儿是否有Sm、INH和RFP耐药的可能。
四、儿童MDR-TB的危险因素
本研究结果显示,复治、初高中年龄(14~18岁)组、吸烟史、营养不良者易发生MDR-TB。复治患者发生耐多药的危险性是初治患者的5.671倍,复治与存在结核病接触史等因素易发生耐多药的原因已在前文进行了分析阐述。本研究中14~18岁患者发生耐多药的危险性是<14岁患者的2.235倍。考虑可能的原因:初高中年龄组学业压力大与体育锻炼少增加了结核病发病风险,而耐多药菌株的传播能力是敏感菌株传播能力的1.86 倍[19],因此耐多药患者也存在聚集发病情况。近几年,随着我国大力加强初高中年龄组学校结核病防控,活动性结核病的筛检发现率提高[20],MDR-TB患病率也可能因源病例耐多药菌株的传播而提高。本研究结果显示,有吸烟史的患者发生耐多药的危险性是不吸烟患者的1.225倍;有学者的系统综述也表明吸烟史是肺结核的危险因素,原因考虑为香烟中的成分会损害肺泡巨噬细胞的功能,而肺泡巨噬细胞是MTB感染靶细胞最重要的早期防御机制,肺泡巨噬细胞在吸烟者中功能降低,可导致炎症因子分泌减少[21]。此外,学生聚集性吸烟的习惯会协同增加MDR-TB传播的风险。而吸烟对于儿童MTB耐多药的影响还有待进一步探讨。本研究中,营养不良患者发生耐多药的风险是无营养不良患者的1.908倍。结核病与营养不良存在双向关系,始终相互影响。多项研究发现,营养不良使机体的免疫功能受到多方面的损害,如树突状细胞数量减少和功能受损淋巴细胞总数下降,辅助性T细胞与抑制性T细胞的比率下降,这些因素都促进了结核病的发生和发展[22]。而儿童营养不良是否增加对MDR-TB的易感性则需要进一步的研究。
综上所述,本研究通过对314例儿童结核病的耐药调查,突显了临床工作中早期获得有效的儿童结核病检测样本及引进快速可信赖的分子药敏检测方法进行药敏试验的重要性。尽早识别儿童耐药结核病,依照指南规范化诊治及管理可以避免诊断延误及疫情传播。本研究数据反映了辽宁省儿童结核病对一线抗结核药品的耐药情况仍较严峻。我们应更好地落实耐药结核病家庭及校园密切接触患者的耐药筛查工作,严格控制耐药菌株的传播。本研究危险因素分析提示纠正吸烟等不良嗜好及合理的营养膳食也是防止MDR-TB发生的重要辅助手段。

