常规康复治疗联合生物电刺激对产后盆底康复的作用
凡庆,柏楠
徐州医科大学附属宿迁医院产科,江苏宿迁 223800
随着妇女年龄的不断增加, 妊娠与分娩引起的盆底功能障碍性疾病越来越多,主要表现为盆腔脏器脱垂、压力性尿失禁等症状, 对产妇生活质量与生命健康造成了极大的影响[1]。 现今,盆底功能障碍性疾病多采用外科手术、常规康复、生物电刺激等方法进行治疗。 对于外科手术治疗而言,因为手术创伤比较大,所以,多数产妇均选择接受保守治疗。 针对常规康复治疗而言,尽管可以改善产妇盆底功能,但疗效并不理想。 生物电刺激作为一种新型疗法,在盆底功能障碍性疾病治疗中得到广泛应用,能够有效修复产妇盆底肌张力,取得了良好的效果[2]。 为此,该文现选取2018 年8 月—2019 年9 月在该院分娩的120例产妇进行分组研究, 探讨常规康复联合生物电刺激治疗的临床效果。 现报道如下。
1 资料与方法
1.1 一般资料
选取在该院分娩的120 例产妇进行分组研究, 随机分为对照组(n=60)与观察组(n=60)。 纳入标准:①产后 6周恶露干净;②盆底肌张力下降,肌纤维正常形态变化;③自愿参加,知晓研究目的,签署了知情同意书。 排除标准: ①伴有精神疾病; ②合并心脑血管疾病; ③流产次数≥2 次;④伴有卵巢肿瘤、子宫肌瘤病史;⑤伴有腹部外伤病及会阴直肠手术史。 对照组产妇年龄最小为18 岁,最大为 35 岁,平均为(28.13±3.52)岁;初产妇 35 例,经产妇25 例。 观察组产妇年龄最小为19 岁,最大为35 岁,平均为(28.09±3.63)岁;初产妇 37 例,经产妇 23 例。 两组产妇一般资料比较差异无统计学意义(P>0.05)。该次研究获得了医院伦理委员会的批准。
1.2 方法
对照组产妇应用常规康复治疗, 即指导产妇吸气时收缩盆底肌肉,进行肛提肌运动,时间为5~10 s,之后放松休息 5 s,10 次为一组,每日进行 4~8 组。 同时,叮嘱产妇养成良好的生活习惯, 注重个人卫生, 避免长时间憋尿,便秘。 持续治疗3 个月。
观察组产妇应用常规康复联合生物电刺激治疗,即在对照组基础上增加生物电刺激治疗。 治疗前,叮嘱产妇排空膀胱,取产妇仰卧位,向阴道中置入电极,收集生物反馈电流,治疗强度从0 开始,不断增大刺激,以产妇无疼痛感为宜, 3 次/周, 30 min/次。 持续治疗 3 个月。
1.3 观察指标
对两组产妇临床效果、 盆底功能恢复正常时间及治疗前后盆底肌力分级、盆底收缩压力、静息压力予以统计比较。
临床效果判定标准[3]:产妇盆底功能、盆底肌力恢复正常,临床症状明显好转,判定为显效;产妇盆底功能、盆底肌力有所改善,但未恢复正常,临床症状有所好转,判定为有效;产妇未达到上述标准,判定为无效。 显效率与有效率之和为总有效率。
1.4 统计方法
采用SPSS 20.0 中统计学软件处理数据,计数资料表示为[n(%)],进行 χ2检验,计量资料表示为()形式,进行t 检验, P<0.05 为差异有统计学意义。
2 结果
2.1 比较两组产妇临床效果
观察组产妇临床总有效率为98.33%, 对照组产妇为88.33%,观察组显著高于对照组,差异有统计学意义(P<0.05),见表 1。
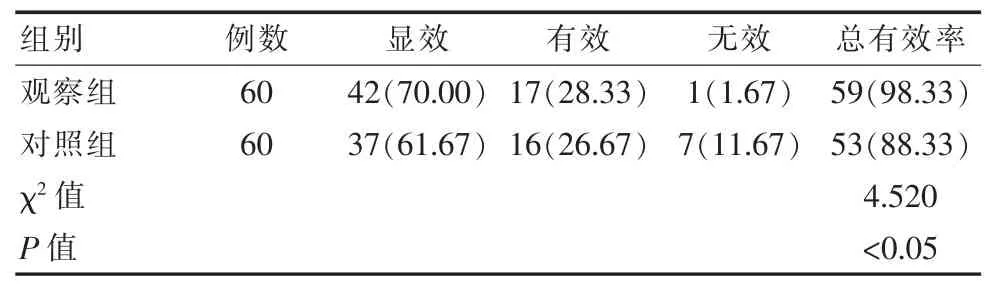
表1 比较两组产妇临床效果[n(%)]Table 1 Comparison of the clinical effects of the two groups of pregnant women[n(%)]
2.2 比较两组产妇盆底功能恢复正常时间
观察组产妇盆底功能恢复正常时间为(2.02±0.03)个月,对照组产妇为(3.05±0.05)个月,观察组显著短于对照组,差异有统计学意义(t=5.120,P<0.05)。
2.3 比较两组产妇治疗前后盆底肌力分级、盆底收缩压力及静息压力
观察组产妇治疗后盆底肌力分级、盆底收缩压力、静息压力显著优于对照组产妇, 差异有统计学意义 (P<0.05),见表 2。
3 讨论
在产后, 盆底功能障碍性疾病是一种较为常见的病症,同时也是全球性五大疾病之一。 根据有关调查表明,约33.3%的成年女性都伴有盆底功能障碍性疾病,主要表现为盆腔脏器脱垂、压力性尿失禁等症状[4]。 经临床研究发现, 妊娠、 分娩是导致盆底功能障碍性疾病的重要病因。 对于分娩而言,作为女性的正常生理过程,是不可避免的诱发因素。 在分娩过程中, 会导致盆底组织受到牵拉,且组织中胶原成分改变,导致盆底支持力下降,从而影响了盆底功能,出现尿失禁等症状,影响了产妇的生活质量与生命健康[5]。
现今,在盆底功能障碍性疾病治疗,外科手术、常规康复、生物电刺激等方法应用非常普遍。 对于常规康复治疗而言,主要就是通过盆底功能训练与生活习惯指导,增强产妇盆底肌群收缩力,延长收缩持续时间,以此避免盆底组织器官移位或者功能异常。 有关文献报道[6]表明,通过盆底肌肉训练的实施,能够显著提高产妇肌力,减少子宫脱垂、尿失禁等症状的发生。 然而研究发现,盆底功能训练对部分产妇的效果并不理想, 通过盆底功能训练的实施,无法很好的改善产妇盆底肌力,未能达到预期的治疗效果[7]。 所以,应积极探索治疗效果更加显著的方法,以此有效改善产妇盆底功能,取得理想的治疗效果。
表2 比较两组产妇治疗前后盆底肌力分级、盆底收缩压力及静息压力()Table 2 Comparison of pelvic floor muscle strength classification, pelvic floor contraction pressure and resting pressure before and after treatment between the two groups()

表2 比较两组产妇治疗前后盆底肌力分级、盆底收缩压力及静息压力()Table 2 Comparison of pelvic floor muscle strength classification, pelvic floor contraction pressure and resting pressure before and after treatment between the two groups()
组别 盆底肌力分级(μV)治疗前 治疗后盆底收缩压力(cmH2O)治疗前 治疗后静息压力(cmH2O)治疗前 治疗后观察组(n=60)对照组(n=60)t 值P 值16.23±2.02 16.22±2.03 0.180>0.05 21.63±2.32 17.05±2.33 4.780<0.05 38.03±2.63 38.14±2.11 0.520>0.05 61.22±3.62 45.58±3.22 5.610<0.05 34.04±1.32 34.02±1.31 0.240>0.05 56.13±2.12 42.23±2.05 5.720<0.05
近些年来,随着医学水平的不断提高,生物电刺激疗法在临床中得到了广泛应用与推广。 对于电刺激治疗而言,主要就是向产妇阴道与直肠中置于电极,之后给予一定电量,以此促进神经的恢复及盆底肌肉收缩,进而提高产妇盆底功能与盆底肌力。 然而,因为产妇产后盆底功能受到损伤,导致恢复能力不佳,如果电刺激使用过度,就会增大盆底肌疲劳感,降低弹性,影响盆底肌恢复。 经临床调查显示,长期过度的电刺激治疗,还会对产妇心肌造成一定的损伤,未能充分发挥电刺激疗法的作用,不仅无法取得良好的治疗效果,还会影响产妇恢复。 而生物反馈电刺激作为一种新型盆底康复疗法, 能够正确指导产妇进行肌肉收缩, 同时还可以在不借助外力的情况下展开盆底肌训练, 进而取得理想的治疗效果。 该研究结果显示: 观察组产妇临床总有效率为98.33%, 对照组产妇为88.33%,观察组显著高于对照组(P<0.05);观察组产妇盆底功能恢复正常时间为(2.02±0.03)个月,对照组产妇为(3.05±0.05)个月,观察组显著短于对照组(P<0.05);观察组产妇治疗后盆底肌力、盆底收缩压力、静息压力分别为(21.63±2.32)μV、(61.22±3.62)cmH2O、(56.13±2.12)cmH2O,对照组产妇分别为 (17.05±2.33)μV、(45.58±3.22)cmH2O、(42.23±2.05)cmH2O,观察组显著优于对照组(P<0.05)。 此研究结果与吴红果[8]的研究结果十分相似,数据为:观察组临床总有效率为100.00%,对照组为91.14%,观察组显著高于对照组(P<0.05);观察组产妇盆底功能恢复正常时间为(2.03±0.02)个月,对照组产妇为(3.06±0.04)个月,观察组显著短于对照组(P<0.05);观察组产妇治疗后盆底肌力、 盆底收缩压力、 静息压力分别为 (21.57±3.12)μV、(61.31±3.71)cmH2O、(56.22±2.21)cmH2O, 对照组产妇分别为(17.16±3.27)μV、(45.67±1.31)cmH2O、(42.32±2.14)cmH2O,观察组显著优于对照组(P<0.05)。 由此说明,在产后盆底康复治疗中应用常规康复与生物电刺激联合疗法, 能够充分发挥协同作用,进一步提高临床疗效,加快产妇盆底功能恢复,改善产妇盆底肌力与功能,具有极高的临床应用价值。
综上所述, 常规康复联合生物电刺激对产后盆底康复的作用十分显著,可进一步加快产妇盆底功能恢复,改善盆底功能及肌力,值得临床深入研究与借鉴应用。

