三焦次第扶阳法治疗脑梗死30例临床观察
周义杰 胡启洋 韦华军

【摘 要】 目的:观察三焦次第扶阳法治疗脑梗死的临床疗效。方法:选取 60例脑梗死患者,随机分为治疗组和对照组,对照组予以卒中基础治疗,治疗组在对照组的基础上予以三焦次第扶阳法中药内服,治疗28 d后,通过中医症状分级量化标准、中国脑卒中临床神经功能缺损程度评分量表判断病情轻重,并进行疗效评价和安全性评价。结果:与对照组比较,在治疗 28 d后,治疗组中医症状分级量化标准评分、中国脑卒中临床神经功能缺损程度评分与对照组比较,差异均有统计学意义(P<0.05)。结论:三焦次第扶阳法治疗脑梗死疗效较好,值得临床推广。
【关键词】 三焦次第扶阳法;脑梗死;临床疗效
【中图分类号】R743.33 【文献标志码】 A 【文章编号】1007-8517(2020)15-0100-03
脑梗死又称缺血性腦卒中,属于中医“中风”范畴,是指因脑血液供应障碍,缺血、缺氧引起的局限性脑组织的缺血性坏死或软化[1],致死率、致残率极高,是我国第一大死亡原因,虽经积极救治,但仍有很大比例患者留有各种神经功能缺损,卒中后常见神经功能缺损有运动障碍、感觉障碍、失语、口舌歪斜等,大大降低了患者生活质量,给患者家庭、社会带来巨大而沉重的负担[2]。目前,对于卒中后神经功能缺损,西医治疗方案较少,疗程长,且疗效欠佳[3]。尽早改善卒中后神经功能缺损,降低致残率,对于患者、患者家庭及社会都极其重要。笔者采用三焦次第扶阳法治疗脑梗死取得了较好疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2016年1月至2018年12月年桂林市中医医院脑病科符合纳入标准的60例患者,随机分对照组和治疗组两组。对照组,男23例,女7例;年龄52~79岁,病程3~38d;治疗组,男22例,女8例,年龄51~80岁,病程2~40d。两组性别、年龄和病程等方面比较差异无统计学意义(P>0.05)。具有可比性。见表1。
1.2 诊断标准 西医诊断标准:诊断符合全国第五次脑血管病学术会议制定的《各类脑血管病诊断要点》[4]脑梗死并经颅脑CT 或 MRI 证实。中医诊断标准:依据中医药管理局脑病急症协作组制定的《中风病诊断与疗效评价标准》[5]相关标准拟订。
1.3 纳入标准 符合上述诊断标准;临床以运动障碍、感觉障碍、失语、口舌歪斜等为主要神经功能缺损表现;③试验前2周内未接受同类药物治疗者;④年龄30~80岁;⑤患者签署知情同意书。
1.4 排除标准 有重度认知障碍者;在研究过程中出现新的梗塞或出血者;③老年精神病、精神分裂症;④合并癫痫及严重心、肝、肾等疾患;⑤有出现药物过敏者;⑥有研究者认为的不能配合评估和治疗的其他情况。
1.5 剔除和脱落标准 ①不能按研究方案规定用药;②发生不良事件的;③研究治疗过程中因各种原因患者及家属要求退出者。
1.6 治疗方法 60例入组患者随机分为治疗组和对照组各30例,对照组予以卒中基础治疗,治疗组在对照组的基础上予以三焦次第扶阳法中药内服,治疗1月后,通过中医症状分级量化标准、中国脑卒中临床神经功能缺损程度评分量表判断病情轻重,并进行疗效评价和安全性评价。
1.6.1 卒中基础治疗 ①预防脑梗:抗血小板聚集、调脂稳斑、抗凝等;②处理原发病:降压、降糖、降同型半胱氨酸等;③对症处理并发症。
1.6.2 三焦次第扶阳法中药内服
1.6.2.1 [JP3]疏通中上焦 组方:桂枝尖15g,陈皮15g,茯苓15g,法半夏20g,三七15g,丹参30g,南山楂20g,苍术15g,生姜10g,炙甘草5g等组成;每日1剂,水煎400mL,早晚温服,共服用8剂。[JP]1.6.2.2 温通中下焦 组方:白附片45g(先煎),淫羊藿15g,丹参30g,砂仁15g,生龙牡各30g,龟板15g,炙甘草5g等;每日1剂,水煎400mL,早晚温服,共服用10剂。
1.6.2.3 填精固本 药物组成:白附片60g(先煎),淫羊藿15g,黄芪30g,党参30g,盐菟丝子15g,巴戟天15g,干姜40g,炙甘草5g等;每日1剂,水煎400mL,早晚温服,共服用10剂。
1.6.2.4 服用方法 疏通中上焦服用8剂,继服用温通中下焦10剂,后服用填精固本10剂,28 d为1个疗程,1个疗程结束后评估相关指标。
1.6.2.5 煎煮法 附片先用水泡2h后倒水,取附片加入药罐内加清水2000mL,大火煮开后改用小火煮2h,注意煎煮过程中不能熄火,不能加冷水,如加水不足,需加开水,2h后,尝附片是否麻口,若有,则继续煎煮至没有麻口即可。再放入其他药继续煎煮,煎煮法同正常煎药法。
1.7 观察指标 ①病情轻重:中医症状分级量化标准[6]、中国脑卒中临床神经功能缺损程度评分量表[7]评价两组治疗前后神经功能缺损变化;②疗效比较;③不良反应。
1.8 疗效判定 标准采用中医症状分级量化标准、中国脑卒中临床神经功能缺损程度评分量表评分提高百分率评分。疗效指数 =(治疗前得分-治疗后得分)/治疗前得分×100%。显效:≥66%,有效:≥33%,无效:<33%,恶化:<-33%。
总有效率=(显效例数+有效例数)/总例数×100%。
1.9 统计学方法 采用SPSS 22.0统计软件对数据进行统计分析。计量资料采用均数加减标准差(x±s)表示;同组前后差异比较采用配对样本的t检验,组间差异比较采用独立样本的t检验;计数资料采用χ2检验;等级资料选用秩和检验。P<0.05认为差异有统计学意义。
2 结果
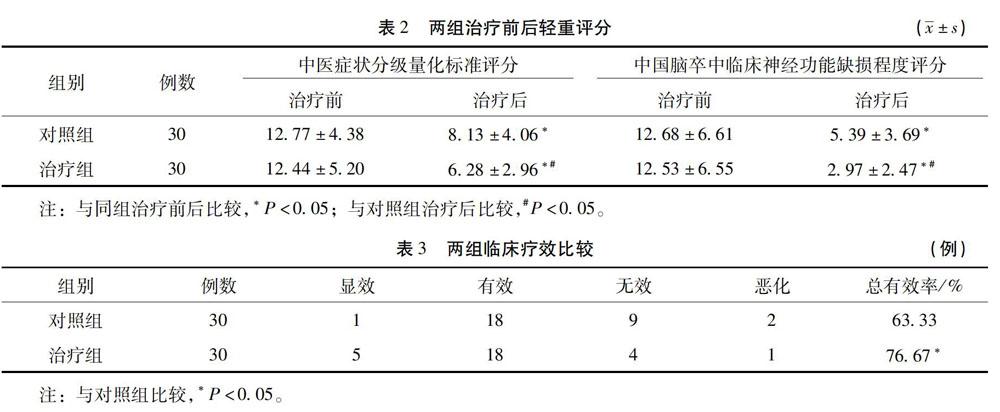
2.1 两组治疗前后中医症状分级量化标准评分比较 与治疗前比较,治疗组与对照组治疗后中医症状分级量化标准评分均有提高(P<0.05),表明两组均能改善中医症状分级量化标准分值。两组治疗后比较差异具有统计学意义(P<0.05),表明三焦次第扶阳法治疗脑梗死疗效优于对照组。见表2。
2.2 两组治疗前后中国脑卒中临床神经功能缺损程度评分比较 两组治疗后较治疗前中国脑卒中临床神经功能缺损程度评分下降(P<0.05);而三焦次第扶阳法治疗后两组中国脑卒中临床神经功能缺损程度评分亦有明显变化(P<0.05)。说明治疗组的中国脑卒中临床神经功能缺损程度评分改善较对照组明显。见表2。
2.3 两组治疗后疗效比较 治疗组疗效总有效率为78.12%,对照组总有效率为 67.74%,两组比较差异具有统计学意义(P<0.05)。说明治疗组在疗效改善方面优于对照组。见表3。
2.4 不良反应比较 治疗组出现2例腹泻(每天3~5次),经对症处理后腹泻停止,查粪便三项无细菌及隐血阳性等异常发现。对照组有2例出现胃部不适,对症处理后症状改善,两组不良反应比较差异无统计学意义(P>0.05)。
3 讨论
人体一切生命活动赖于阳气之盛衰,《素问·生气通天论》提到:“阳气者,若天与日,失其所,则折寿而不彰。”《素问·上古天真论》中也论述了阳气衰败后人体的变化。《灵枢》云:“人到四十,阳气不足,损与日至。”重阳思想在《伤寒论》中更有直接体现,桂枝汤、四逆汤、附子甘草汤等皆是扶助人体阳气的代表方剂。张景岳“首重阳气”“喜用温补”,人所共知。阳气有温养气化推动的作用,阳气不足,则会影响气血津液的生成、运行输布,痰饮、瘀血等邪毒内生,久则气血逆乱,上犯于脑,发为中风,出现言语蹇涩,半身不遂,口眼歪斜等症状。
中风病病性为本虚标实,阳虚为中风病发病之本,当以温阳立法。结合钦安卢氏医学“人生立命在于以火立极”思想以及唐农[8]“阳虚为本”理念,笔者在治疗上采用三焦次第辨证论治中风病,初期以桂枝法疏通中上焦,方中桂枝尖振奋脾胃阳气,配合生姜,宣通三焦之阳气;陈皮行气开郁,茯苓淡渗,可化太阳之气;法半夏、苍术、炙甘草为二陈汤化裁,合用可燥湿化痰、分清化浊、健运脾土;南山楂消菀醒脾除滞;三七、丹参祛瘀通经,去滞生新,上方药物协同,可疏通中上焦,调畅气机,清除痰浊瘀滞。再以四逆法溫通中下焦,白附片温补真阳,淫羊藿引阳入阴,启阴交阳;砂仁可化精输精而合五脏;生龙牡、龟板功可潜阳封阴;炙甘草助附片温补脾肾,全方合之,治本扶阳,使阳气通行道路畅通无阻。后法以填精固本,此方在中期基础上加入干姜,助附片补坎中之真阳,黄芪、党参、菟丝子、巴戟天培土生金,填精固本,使阳归于本位,阴阳相和,三焦气机调畅。
综上,卒中后的基础治疗目的是降低卒中复发率,治疗原发基础疾病,维持患者的内环境稳定。在此基础上,配合三焦次第扶阳法,中国脑卒中临床神经功能缺损程度评分及中医症状分级量化标准评分均较前下降,对于患者的神经功能缺损症状疗效明显,可在临床推广运用。
参考文献
[1]贾建平.神经病学[M].北京: 人民卫生出版社,2013.
[2]沈晓艳,孙莉,徐建奇,等.LINC联合Schuell刺激疗法治疗脑梗死后运动性失语症的疗效观察[J].中国康复,2017,32(4):275-277.
[3]王昭凤. 解语丹药棒治疗脑卒中后运动性失语的临床疗效研究[D].南宁:广西中医药大学,2018.
[4]全国第四届脑血管病学术会议.各类脑血管疾病诊断要点[J].中华神经科杂志, 1996, 29 (6) :379-380
[5]国家中医药管理局脑病急症协作组.中风病诊断与疗效评定标准 (试行) [J].北京中医药大学学报, 1996, 19 (1) :55-56
[6]孙瑞华,李欢,徐凯,等.中医证候临床评价的探讨[J].世界中医药,2017,12(6):1470-1474.
[7]孔爱菊.不同神经功能缺损评分脑卒中患者血脂及HCY表达研究[J].当代医学,2017,23(27):12-14.
[8]唐农.论“立极阴阳”——谈谈扶阳学派的理论支点[J].成都中医药大学学报,2017,40(4):77-81.
(收稿日期:2020-04-14 编辑:陶希睿)

