孕妇生殖道B族链球菌感染对母婴预后的影响
付 宇, 肖 迪
(中国医科大学附属盛京医院, 1. 第二分娩室, 2. 第二妇科病房, 辽宁 沈阳, 110000)
B族链球菌(GBS)是寄居于泌尿生殖道系统的一类条件致病菌,属革兰阳性球菌。既往研究[1-2]证实, GSB会引发孕妇绒毛膜羊膜炎,造成围生期感染,是引起胎膜早破、流产等不良结局的重要原因。约50%的GBS感染孕妇在分娩过程中可能将GBS传染给新生儿[3], 且带菌新生儿早期约有2%可能出现侵入性感染,易引起脑膜炎、肺炎等严重并发症,甚至可能致死[4]。为进一步明确生殖道GBS感染对母婴预后的影响,本研究选取100例生殖道GBS感染孕妇与100例未感染GBS的正常妊娠孕妇作为研究对象,现将结果报告如下。
1 资料与方法
1.1 一般资料
将2017年1月—2019年7月在本院产检且住院分娩的100例生殖道GBS感染孕妇纳入观察组。纳入标准: 年龄20~37岁者; 宫内妊娠,单胎; 经产前阴道分泌物、直肠分泌物检查确诊为GBS感染者; 未服用叶酸、钙剂外的其他药物者; 产检资料及临床资料完整者。排除标准: 胎位异常、多胎妊娠者; 有内、外科合并症及产科并发症者; 合并其他感染性疾病者; 合并精神疾病者; 合并心、肝、肾、肺器质性功能障碍者; 高危妊娠产妇; 产检资料或临床资料不全者。另选择同期在本院产检且住院分娩的正常妊娠孕妇100例纳入对照组,均经产科检查各项指标正常,未合并GBS感染。观察组孕妇年龄20~37岁,平均(27.5±3.2)岁; 孕次1~4次,平均(2.2±1.1)次; 产次0~3次,平均(1.5±0.6)次; 受教育程度为初中及以下18例,高中50例,大专及以上32例; 孕周(39.5±0.4)周。对照组孕妇年龄21~38岁,平均(27.9±3.5)岁; 孕次1~5次,平均(2.1±1.0)次; 产次0~4次,平均(1.7±0.5)次; 受教育程度为初中及以下19例,高中51例,大专及以上30例; 孕周(39.6±0.5)周。2组基线资料比较,差异无统计学意义(P>0.05)。
1.2 GBS感染检测方法
2组孕妇均于妊娠35~37周时采集阴道分泌物(1/3阴道下段)及直肠拭子(肛门2~3 cm内)标本,进行微生物培养及生化鉴定, GBS感染标准[5]为GBS触酶试验阴性、环磷酸腺苷阳性及马尿酸试验阳性。
1.3 观察指标
记录2组孕妇分娩方式(顺产、剖宫产)和新生儿身长、体质量,观察孕妇分娩结局(宫内感染、胎膜早破、产褥感染、早产、产后出血)及新生儿结局(胎儿生长受限、新生儿感染、新生儿窒息、新生儿肺炎)。孕妇分娩结局与新生儿结局的评价参照《中华妇产科学》[6]中的相关标准。早产: 妊娠28~37周间分娩; 胎膜早破: 临产前胎膜破裂; 宫内感染: 产前体温超过38 ℃,心率超过100次/min, 阴道分泌物有恶臭味,产前有压痛感,实验室检查显示白细胞计数、中性粒细胞水平上升,胎心音超过160次/min, 分娩新生儿咽拭子、胎盘拭子细菌培养阳性,胎盘病理检查显示存在炎症性感染; 产褥感染: 分娩时或产褥期生殖道病原体感染; 产后出血: 胎儿娩出24 h内产妇阴道出血量超过500 mL; 胎儿宫内窘迫: 胎儿在子宫内急性或慢性缺氧,胎心率超过160次/min或低于110次/min; 新生儿窒息: 新生儿出生1 min Apgar评分<8分; 新生儿感染: 拒奶、体温上升、面色异常,实验室检查显示白细胞计数异常升高,超过25×109/L; 新生儿肺炎: 体温低,反应差,有呼吸困难、气道阻塞表现,胸片见持续肺部炎症改变。
1.4 统计学分析
2 结 果
2.1 孕妇分娩方式比较
2组孕妇分娩方式比较,差异无统计学意义(P>0.05),见表1。
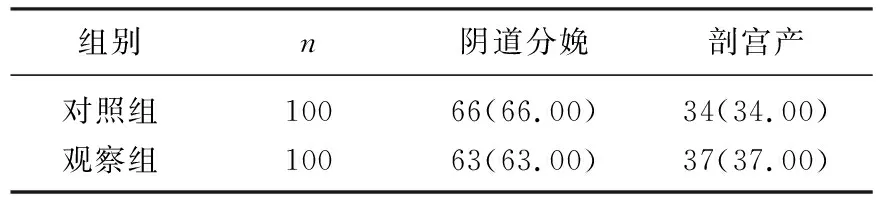
表1 2组孕妇分娩方式比较[n(%)]
2.2 新生儿一般情况比较
2组新生儿出生体质量、出生身长比较,差异无统计学意义(P>0.05), 见表2。
表2 2组新生儿一般情况比较
2.3 妊娠结局比较
观察组早产、胎膜早破、宫内感染、产褥感染的发生率均高于对照组,差异有统计学意义(P<0.05), 见表3。
2.4 新生儿结局比较
观察组胎儿宫内窘迫、新生儿感染、新生儿肺炎的发生率均高于对照组,差异有统计学意义(P<0.05), 见表4。

表3 2组妊娠结局比较[n(%)]

表4 2组新生儿结局比较[n(%)]
3 讨 论
GBS主要感染人群为孕产妇及新生儿等[7-8], 易诱发侵袭性疾病,可通过上行感染孕妇胎膜及子宫,引起子宫内膜炎、泌尿系统感染、绒毛膜炎等不良事件,妊娠晚期则易引发新生儿感染、败血症或脑膜炎等,甚至可能造成孕妇早产或晚期流产,威胁母婴健康[9]。女性妊娠后生殖道微环境发生改变,逆行性感染风险增大,导致GBS成为围产期感染的主要病原菌[10]。国外研究[11]报道,孕妇GBS感染率为5%~30%; 国内研究[12]报道,孕妇GBS感染率亦高达20%。
目前,孕妇生殖道感染被认为是导致胎膜早破、产褥感染、早产等不良结局的原因[13-14]。LAWN J E等[15]研究发现, GBS对绒毛膜有较强的穿透力及吸附性,且对炎症细菌有吞噬效应,可导致胎膜张力降低,增大胎膜早破风险。也有学者[16]指出,孕妇妊娠晚期感染GBS后前列腺素、磷酸酯酶A2等释放增多,进一步刺激子宫收缩,导致早产率升高。本研究结果发现, 2组孕妇分娩方式及新生儿体质量、身长差异无统计学意义(P>0.05), 但感染GBS的孕妇早产、胎膜早破、宫内感染、产褥感染发生率均高于对照组,差异有统计学意义(P<0.05), 与BERTI F等[17]研究结论类似。妊娠晚期孕妇感染GBS后,细菌由宫颈、阴道上行至胎膜,在炎性细胞吞噬作用下,大量水解酶释放,胎膜局部张力减弱,而GBS病原菌有较强的吸附能力,易穿透胎膜,导致胎膜早破。胎膜早破后,病原菌继续侵袭宫腔,引起胎膜、胎盘发生感染等,升高宫内感染发生率,导致产褥感染风险增大。同时, GBS感染会使肿瘤坏死因子、白细胞介素、前列腺素等炎性细胞因子释放增多[18-19], 刺激子宫,促进子宫平滑肌收缩,增大早产风险。
GBS可在分娩阶段造成新生儿感染,易引发新生儿肺炎及脑膜炎等不良事件。本研究结果显示,观察组胎儿宫内窘迫、新生儿感染、新生儿肺炎发生率均较对照组高,差异有统计学意义(P<0.05), 与JOST C等[20]研究结论一致,表明GBS感染同样是引起新生儿不良结局的重要原因。分析原因,妊娠晚期GBS感染可引起绒毛膜羊膜炎,使胎盘血管阻力上升,影响胎儿氧供,导致胎儿宫内窘迫,且GBS进入宫腔后可导致羊水污染,分娩时胎儿误吸羊水则可引起新生儿感染及新生儿肺炎,一般以早发型感染为主,在出生6~12 h内出现,表现为体温不稳、低血压、呼吸窘迫等症状,必须引起重视。
综上所述,孕妇生殖道GBS感染可增加母婴不良结局的发生风险,是导致胎膜早破、早产、宫内感染、产褥感染和新生儿感染、胎儿宫内窘迫、新生儿肺炎的重要原因,临床必须重视产前筛查,加强GBS感染防治措施,以改善母婴结局。

