规范化管理在颅脑外伤患者保护性约束中的应用
丁小燕
(常州市第一人民医院神经外科,江苏 常州 213000)
有研究表明[1]:约27.68%~46.33%的颅脑外伤患者由于脑组织受损而出现躁动不安、意识障碍等表现,不仅可导致颅内压增高、颅内出血,诱发意识障碍的加重,使病情恶化,还可导致非计划拔管(Unplanned extubation,UEX)、坠床、骨折等意外事件的发生。有调查显示[2]:非计划拔管事件发生后重新置管的患者死亡率高达25%,已成为护理安全的巨大隐患。保护性约束是运用物理性或机械性设备及材料限制患者的自由活动,达到保护患者安全的目的。有资料显示[3]:国内神经外科临床保护性约束的使用率已超过46%。本文将规范化管理应用于颅脑外伤使用保护性约束的患者中,有效降低了非计划拔管的发生,预防和减少了约束侧肢体的损伤,提高了患者及其家属的护理满意度。
1 资料与方法
1.1 一般资料
选取2018年6月~2019年5月我院神经外科收治并予保护性约束的颅脑外伤患者95例,随机分为试验组48例和对照组47例。其中男52例,女43例,年龄18~67岁,平均41.3岁。患者纳入标准为:(1)符合颅脑外伤诊断标准,并经CT或MRI检查证实;(2)格拉斯哥昏迷评分(GCS评分)5~12分;(3)住院期间出现躁动不安或不自主行为;(4)排除患有严重器质性疾病者或胸、腹部受伤者;(5)患者及其看护人签署保护性约束知情同意书。两组患者年龄、性别、病情、GCS评分等一般资料相比,差异无统计学意义(P>0.05)。
1.2 方法
对照组予常规保护性约束护理干预,如重点交接班,密切观察患者约束肢体的情况及躁动情况,出现异常应立即通知医生处理。试验组则实施保护性约束规范化管理,具体如下:(1)严格知情同意:对重症患者或患有精神疾病的患者实施保护性约束是受法律保护的,然而医护人员常忽略了患者的自主权利,而认为保护性约束仅仅是一种医疗行为。告知患者及其家属使用保护性约束的原因、重要性及相关注意事项,并要求医生开具医嘱。传统相关约束的告知常笼统、简单,易引起患者,特别是家属的不满,因此,解释和宣教应详细、具体,以取得其理解和配合。(2)全面评估:使用保护性约束前应全面评估患者的意识、GCS评分,有无发生非计划拔管等意外事件的高危因素,并评估患者及其家属的文化、社会背景、自尊需求等,观察需被约束侧的肢体皮肤情况和活动度,以避免发生损伤。(3)合理约束:常用的约束工具有条索状宽棉布约束带、约束手套、棉垫手腕、脚腕约束带等。注意约束松紧适宜,以正好容纳一指为宜,不可将患者的输液装置及手腕带包入约束带内,避开皮肤破损处及手术切口,修剪患者的指甲,以免抓伤,在床边做好醒目标识和约束巡视记录单,严格交接班。(4)加强巡视:每2 h松解约束带一次,每次2~5 min,协助并指导患者家属按摩约束侧肢体。注意保护患者的隐私和自尊,并严格掌握约束的指征,在病情允许的情况下,解除约束,提高患者及其家属的满意度。
1.3 观察指标
观察并比较两组患者住院期间非计划拔管发生情况、约束侧肢体皮肤损伤及末梢循环受阻发生情况,比较两组患者及其家属的护理满意度。护理满意度采用我院自拟的护理满意度调查表,在患者出院前发放给患者或其家属,要求其当场填写。调查表满分为100分,得分越高,则说明护理满意度越好。
2 结 果
试验组患者住院期间非计划拔管发生率显著低于对照组,差异有统计学意义(P<0.05);试验组患者约束侧肢体皮肤损伤及末梢循环受阻发生情况显著优于对照组,差异有统计学意义(P<0.05);试验组患者及其家属护理满意度显著高于对照组,差异有统计学意义(P<0.05)。见表1。
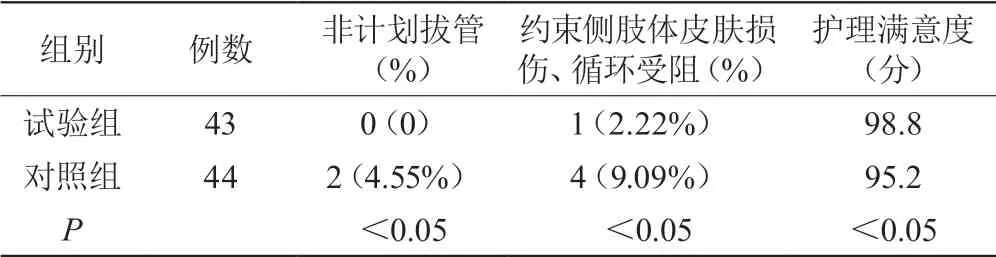
表1 两组患者非计划拔管、约束侧肢体情况及护理满意度的比较[n(%)]
3 讨 论
对于颅脑外伤躁动不安,并存在有非计划拔管、坠床等高危因素的患者而言,保护性约束不仅可保障患者的安全,还是降低安全隐患,确保医疗、护理顺利进行的重要措施。然而,目前国内仍缺乏规范化使用保护性约束的相关标准及流程,临床上不乏盲目、滥用保护性约束[4],不仅造成患者的痛苦,增加并发症的发生,还可导致患者及其家属的不满,诱发医患纠纷。本文将规范化管理应用于颅脑外伤患者保护性约束中,通过加强对护理人员的培训,严格知情同意,完善宣教,全面评估,合理、规范使用约束用具并加强巡视,有效降低了患者非计划拔管的发生,预防或减少了约束侧肢体皮肤损伤及末梢循环受阻的发生,提高了患者及其家属的护理满意度。

