脑梗死静脉溶栓后继发脑出血现状及其高危因素调查
陈玉芳 林琳
脑梗死男性临床发病率通常高于女性,脑血栓形成是脑梗死最常见的类型,约占全部脑梗死的60%[1]。目前,临床治疗脑梗死主要以静脉溶栓为主,但李佳艳等[2]指出,虽然静脉溶栓治疗能够改善症状,但也可在溶栓后出现继发脑出血等危重症状,另外,该症状可导致脑组织受到进一步损伤,增加医疗事件及医患纠纷发生概率[3],因此,本研究探讨脑梗死静脉溶栓后继发脑出血发生现状及其高危因素,为制订相应护理干预措施提供科学依据,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年4月至2019年10月在我院进行脑梗死溶栓治疗的357例患者为研究对象,纳入标准:年龄≥18岁,且<80岁;伴有神经功能损伤,美国国立卫生研究院卒中量表(NIHSS评分)≥4分;发病至溶栓时间≤6 h;在治疗前无脑出血症状;沟通及意识功能正常,能够接受调查及检查等工作;患者及家属对本次研究均知情。排除标准:在治疗期间出现昏迷或癫痫等症状;伴有凝血功能异常或伴有出血倾向;伴有严重心、肝、肾等内脏功能异常;在本次治疗前3个月内发生过脑出血、脑梗死或脑部严重外伤等疾病;在进行降压干预后,血压仍高于180/100 mmHg(1 mmHg=0.133 kPa);在进行溶栓治疗前,病情已显著改善。其中男166例,女191例;年龄37~72岁,平均(57.43±8.71)岁;发病至溶栓时间2~6 h,平均(3.49±1.16)h。
1.2 治疗方法 对全部患者进行静脉溶栓治疗,具体方法:(1)对发病时间<4.5 h者使用重组组织纤维溶酶原激活剂治疗,给药剂量以0.9 mg/kg为宜,最大给药剂量为90 mg;给药方法:10%药物以静脉推注方式给药,剩余90%药物以静脉滴注方式给药,且保证60 min内完成治疗。(2)对发病时间≥4.5 h者使用尿激酶治疗,给药剂量为100万U,给药方法:静脉滴注,且保证30 min内完成治疗。(3)同时进行抗凝治疗,并根据患者具体情况开展降糖、降脂及降压等治疗。
1.3 继发脑出血标准 于治疗后24 h对患者进行头部CT或MRI检查,确认是否出现继发脑出血,并根据脑出血情况将症状分为出血性梗死及脑实质血肿。
1.4 研究方法 根据是否继发脑出血,将其分为脑出血组及非脑出血组,对两组患者性别、年龄、高血压史、糖尿病史、同型半胱氨酸水平、梗死面积、发病至溶栓时间、是否伴有房颤及治疗前NIHSS评分进行单因素分析及多因素logistic回归分析。
1.5 统计学处理 采用SPSS 20.0统计学软件,计数资料比较采用χ2检验,正态分布的计量资料比较采用t或t’检验,非正态分布的计量资料比较采用秩和检验,采用多因素logistic回归分析脑梗死溶栓治疗后继发脑出血的危险因素。检验水准α=0.05。
2 结 果
2.1 脑梗死溶栓治疗后继发脑出血现状 357例患者中有60例出现继发脑出血,发生率16.81%,其中出血性梗死34例,脑实质血肿26例。
2.2 脑梗死溶栓治疗后继发脑出血的单因素分析 单因素分析显示,脑梗死溶栓治疗后继发脑出血与性别、年龄、高血压史、同型半胱氨酸水平无关(P>0.05),与糖尿病史、大面积梗死、发生房颤、发病至溶栓时间较长及治疗前NIHSS评分较高存在统计学意义(P<0.05),见表1。

表1 脑梗死溶栓治疗后继发脑出血的单因素分析(例)
2.3 脑梗死溶栓治疗后继发脑出血的多因素logistic回归分析 多因素logistic回归分析显示,大面积梗死、发生房颤、发病至溶栓时间及治疗前NIHSS评分是脑梗死溶栓治疗后继发脑出血的独立危险因素(P<0.05),见表2。
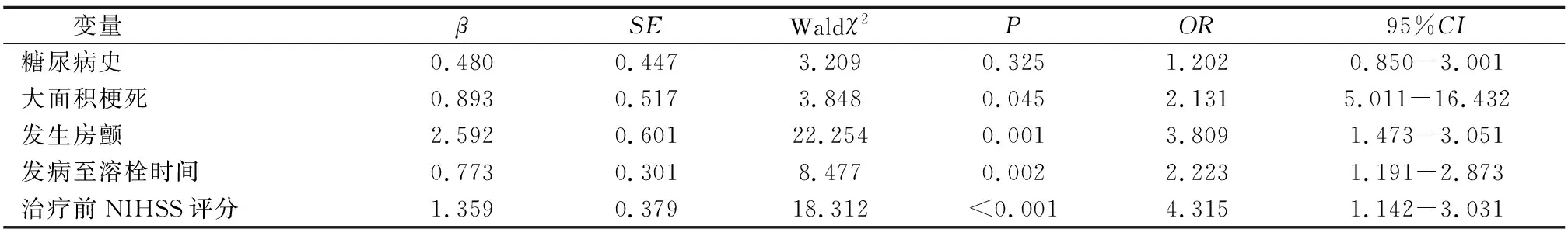
表2 脑梗死溶栓治疗后继发脑出血的多因素logistic回归分析
3 讨 论
临床经验表明[4],静脉溶栓治疗作为目前脑梗死的主要治疗措施,该治疗方法也可能导致治疗后继发脑出血,使病情进一步发展,目前继发脑出血的具体原因尚未清楚,但刘璇等[5]指出,其发生机制可能与以下因素有关:(1)脑梗死导致局部脑组织及局部血管发生缺氧及缺血等情况,而在溶栓治疗后,可导致脑内小动脉壁发生破裂,进而导致出血的发生[6]。(2)溶栓治疗后,脑表面软脑膜侧支破裂,导致脑出血的发生。(3)溶栓治疗时需使用一定量的肝素进行抗凝处理,肝素降低了血液中血小板的聚集作用,增加了出血倾向[7]。(4)溶栓治疗后,部分溶栓药物未能及时被代谢清除,进而对血管壁产生纤溶作用,导致血管壁破裂。本研究结果显示,357例患者中共有60例出现继发脑出血,发生率16.81%,且脑出血类型以出血性梗死为主,占全部患者的9.52%,表明脑梗死静脉溶栓后继发脑出血概率较高,且继发脑出血类型具有非单一性,因此,在对患者进行溶栓治疗后应密切关注病情变化,及时开展头部影像学检查[8],进而及时发现是否伴有脑出血,以提高治疗效果,保障治疗安全。
3.1 继发脑出血危险因素分析 本研究结果显示,继发脑出血与大面积梗死、发生房颤、发病至溶栓时间及治疗前NIHSS评分存在统计学意义(P<0.05)。(1)NIHSS评分及梗死面积。NIHSS评分作为目前临床上评价脑卒中病情较为准确的评分系统,其评分越高,反应脑梗死面积越大,周艳霞等[9]指出,多数脑梗死的发病机制与主干血管闭塞有关,且主干血管闭塞可导致主干大血管肌膜发生一定程度的损伤,进而导致脑出血发生,同时,随着梗死面积的增加,肌膜损伤程度也逐渐增加,导致脑出血发生概率及脑出血严重程度也随之增加[10],因此,在对脑梗死实施静脉溶栓治疗前进行NIHSS评分具有重要意义,医护人员应对NIHSS评分较高者加强监护及干预措施,及时发现出现的不良症状,开展止血及清理血块治疗,以促进恢复。(2)房颤。李清等[11]指出,房颤是脑梗死常见并发症,且房颤作为导致心源性梗死的主要原因,对治疗效果产生严重影响,其发生机制为,脑梗死部位因栓塞而导致被栓塞血管壁相对松弛,而当栓子受血流动力学影响位移至动脉远端后,动脉近端则由于炎症反应或缺血缺氧症状导致脑屏障发生损伤,进而在溶栓治疗后,因血液再灌注等原因导致血液由受损的血管壁外渗至脑缺血区域,进而引起继发性脑出血症状。(3)发病至溶栓时间。在发病后如能够得到及时有效地治疗,可显著降低脑梗死范围及NIHSS评分,进而有助于避免继发脑出血症状的发生,同时,谢启约等[12]也指出,发病至接受溶栓治疗的时间作为该类治疗后独立危险因素,与治疗后症状的改善程度及临床病死率具有重要关联,因此医护人员应在该类患者进入医院后,迅速对其进行检查,确定治疗方案并及时开展相应治疗措施,通过缩短脑梗死时间,延缓病情发展,达到快速治疗的目的。
3.2 其他原因分析 本研究结果显示,继发脑出血与性别、年龄、高血压史、糖尿病史、同型半胱氨酸水平无关(P>0.05)。(1)高血压史。目前我国溶栓治疗指南提示,在患者进行溶栓治疗前应保证血压<180/100 mmHg,因此在本次研究中,不包含治疗前血压≥180/100 mmHg者,但彭越等[13]经研究发现,溶栓前血压较高者在治疗后继发脑出血概率也较高,其发生机制可能与因血压升高,对脑血管壁产生的压力也随着增加,进而更易导致血液冲破血管外渗至脑组织内,导致继发脑出血的发生,以上情况提示,在对患者进行溶栓治疗前后,应对高血压患者进行降压治疗,确保血压处于稳定状态,以保证溶栓治疗的安全性。(2)糖尿病史。彭越等[13]指出,随着血糖水平的逐渐提高,氧化应激水平也逐渐提高,影响血脑屏障,使细胞膜正常功能受到影响,进而导致脑组织中乳酸成分发生聚集反应,另外,由于高血糖可影响体内pH值,在一定程度上促进了体内炎性因子的增殖,并造成胰岛素抵抗等不良情况的发生,甚至导致出现全身多脏器功能异常,影响治疗,但在本次研究中,糖尿病史与继发脑出血之间无明显关联,其原因可能为患者在溶栓治疗前,医护人员因采取相应措施对血糖指标进行控制,或由于伴有糖尿病在日常生活中开展自我护理工作,进而使该类患者在治疗前血糖水平相对稳定。(3)同型半胱氨酸。陈戈等[14]学者指出同型半胱氨酸可以通过多种途径引起血管内的细胞损伤,尤其是合并高血压时,血管内皮细胞更容易受到损伤。同时还会破坏血管壁弹力层和胶原纤维,促进氧化的密度脂蛋白的形成和血小板的聚集,因此该指标对继发脑出血无明显影响[15]。
综上所述,脑梗死静脉溶栓后继发脑出血危险因素包括大面积梗死、发生房颤、发病至溶栓时间及治疗前NIHSS评分,医护人员应根据具体情况采取相应干预措施,避免脑梗死患者在静脉溶栓治疗后出现脑出血等症状。

