鼻内镜经鼻蝶入路手术治疗脑垂体瘤的疗效及对患者生活质量的影响
李晓辉
(洛阳市中心医院 神经外科,河南 洛阳 471009)
脑垂体瘤系垂体良性腺瘤,多发于青壮年,成人患病率约为1/865~1/2 688,通常分为激素瘤和无功能瘤,无功能瘤占14%~54%[1]。由于脑垂体瘤的多数症状及体征与其他常见疾病相似,容易出现漏诊的情况,治疗不及时会导致严重并发症,影响患者生活质量,甚至危及生命[2]。目前对脑垂体瘤的治疗主要有手术、药物和放射治疗。随着医疗技术的发展与进步,患者的病情控制和术后并发症的情况逐渐改善[3]。其中外科手术是治疗脑垂体瘤的首选方式,但由于肿瘤位置深,且与颈动脉和视神经等重要结构相邻,使得肿瘤切除难度大、手术风险高[4]。为探讨鼻内镜经鼻蝶入路手术治疗脑垂体瘤的疗效和对患者生活质量的影响,本研究将其与显微镜经鼻蝶入路手术进行比较,现报道如下。
1 资料与方法
1.1 一般资料
选取2018 年9 月至2019 年 8 月在洛阳市中心医院接受治疗的92 例脑垂体瘤患者,采用随机数字表法分为对照组与观察组,每组46 例。对照组男性27 例,女性19 例;年龄23~64 岁,平均(44.67±5.12)岁;病程 4~14 个月,平均(10.39±2.36) 个月。观察组男性25 例,女性21 例;年龄22~65 岁,平均 (44.56±5.17) 岁;病程 3~16 个月,平均(10.48±2.31) 个月。纳入标准:①与《临床肿瘤学》 中关于脑垂体瘤的诊断标准相符[5];②首次接受治疗;③达到手术指征,对手术无禁忌、可耐受;④无严重心、脑、肾等重要器官疾病或凝血功能障碍。排除标准:①复发型泌乳素瘤;②合并耳鼻咽喉部位病变或严重的鼻腔鼻窦感染;③妊娠或哺乳期;④依从性差,患有精神、认知障碍或其他原因无法配合本研究。本研究通过医院伦理委员会批准,患者及其家属知情同意。两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
对照组采取显微镜经鼻蝶入路垂体瘤切除手术治疗;观察组采取鼻内镜经鼻蝶入路垂体瘤切除手术治疗。
1.3 观察指标
比较两组患者术中出血量、脑垂体瘤全切率、术后1 周激素[包括泌乳素(PRL)、生长激素(GH) 及促肾上腺皮质激素(ACTH)] 水平、术后并发症发生率、手术前后4 周疼痛程度和生活质量及术后住院时间的差异。其中,疼痛程度和生活质量分别通过视觉模拟评分(VAS) 和鼻腔鼻窦结局测试(SNOT-20) 进行评价:前者评分越高说明疼痛程度越严重;后者评分越高说明生活质量越差[6]。
1.4 统计学方法
数据分析采用SPSS 23.0 统计软件。计量资料以均数±标准差(±s) 表示,比较用t检验;计数资料以率(%) 表示,比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组术中出血量、脑垂体瘤全切率和术后住院时间的比较
观察组术中出血量和术后住院时间少于对照组,而脑垂体瘤全切率高于对照组,差异有统计学意义(P<0.05)。见表 1。

表1 两组术中出血量、脑垂体瘤全切率和术后住院时间比较 (n=46)
2.2 两组术后1 周激素水平比较
观察组术后1 周PRL、GH 和ACTH 水平低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组术后1 周激素水平比较 (n=46, ± s)
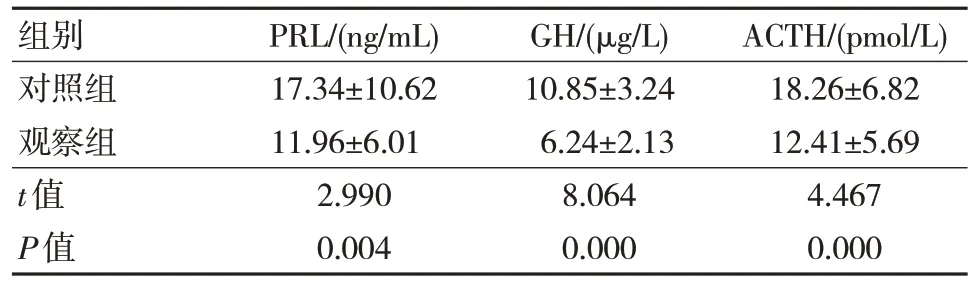
表2 两组术后1 周激素水平比较 (n=46, ± s)
组别对照组观察组t值P值PRL/(ng/mL)17.34±10.62 11.96±6.01 2.990 0.004 GH/(μg/L)10.85±3.24 6.24±2.13 8.064 0.000 ACTH/(pmol/L)18.26±6.82 12.41±5.69 4.467 0.000
2.3 两组术后并发症发生率情况
观察组术后并发症总发生率低于对照组,差异有统计学意义(χ2=8.603,P=0.003)。见表3。

表3 两组术后并发症发生率情况 [n=46, n(%)]
2.4 手术前后VAS、SNOT-20 评分比较
两组术前VAS、SNOT-20 评分比较,差异无统计学意义(P>0.05)。观察组术后 4 周 VAS、SNOT-20 评分低于对照组,差异有统计学意义(P<0.05)。见表 4。
表4 两组手术前后VAS、SNOT-20 评分比较[n=46, ± s, 分]
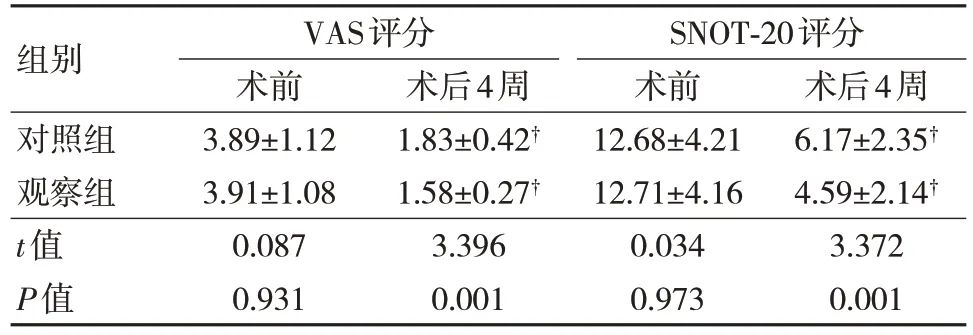
表4 两组手术前后VAS、SNOT-20 评分比较[n=46, ± s, 分]
注:†与同组术前比较,P<0.05。
组别对照组观察组t值P值术后4周6.17±2.35†4.59±2.14†3.372 0.001 VAS评分术前3.89±1.12 3.91±1.08 0.087 0.931术后4周1.83±0.42†1.58±0.27†3.396 0.001 SNOT-20评分术前12.68±4.21 12.71±4.16 0.034 0.973
3 讨论
通常情况下,药物难以完全清除脑垂体瘤瘤体,而手术能够有效清除瘤体的同时还能促进激素水平回落,其中经鼻蝶入路切除术为首选术式[7-8]。显微镜经鼻蝶入路垂体瘤切除手术在临床应用广泛、疗效较好[9],但显微镜照明系统在实际应用中有一定局限,会造成患者鞍内盲区较多,且照明效果会随着术野加深而降低,不利于手术操作、导致肿瘤病灶残留等;而鼻内镜下术野清晰宽广、无盲区,照明效果良好,能将患者深部残留的病灶完全清除[10]。
本研究结果显示,采用鼻内镜经鼻蝶入路垂体瘤切除手术治疗的观察组术中出血量、脑垂体瘤全切率、术后泌乳素等激素水平、术后并发症发生率、术后疼痛程度、生活质量和住院时间方面均优于采用显微镜经鼻蝶入路垂体瘤切除手术治疗的对照组。分析原因,与显微镜经鼻蝶入路手术相比,鼻内镜经鼻蝶入路手术具有创伤小、术野佳等明显优势[11],有助于彻底、安全地切除患者肿瘤瘤体,并降低对周围组织结构的损伤[12],下丘脑得以保护。因此术中出血量较少、脑垂体瘤全切率较高、术后激素和电解质紊乱等并发症发生率更低[10]、疼痛程度也更轻,进而缩短患者住院时间并改善其生活质量。
综上所述,与显微镜经鼻蝶入路相比,鼻内镜经鼻蝶入路手术治疗脑垂体瘤出血量少、肿瘤全切率高,术后并发症发生率低、泌乳素等激素水平回落正常,疼痛轻、疗效好,患者住院时间短且生活质量更高。

