头颈部CT血管成像对颈动脉体瘤术中出血量评估的临床应用价值
李展展,梁 琰,张永强,杜 娟,刘昊喆,阮成伟,王昀璐,顾光超,孙 昊,陈 钰,金征宇
1河南科技大学附属三门峡市中心医院CT诊断中心,河南三门峡 472000 中国医学科学院 北京协和医学院 北京协和医院 2放射科 3血管外科,北京 100730
颈动脉体瘤(carotid body tumor,CBT)是一种少见的发生于颈动脉体的化学感受器肿瘤。手术是治疗CBT的主要方法[1- 7],术中出血是常见的并发症[6-7],如果术中出血量较大,需要进行术中输血、补液等对症支持治疗。如果术前对术中出血量就能有一定的判断,有利于优化临床手术方案。头颈部CT血管成像(CT angiography,CTA)快速、简便,采用多平面重建(multiplanar reconstruction,MPR)、最大密度投影(maximum intensity projection,MIP)、容积再现(volume rendering,VR)等多种重建方式,除了可以直观立体地显示CBT的位置、形态,准确地进行Shamblin 分型[8]外,还可以显示CBT内细小血管分支,提高小血管的显示率及血管成像的质量,可以清晰显示CBT的供血动脉[4- 5]。目前国内外头颈CTA对于CBT术中出血量评估的研究较少。本研究主要评价术前头颈部CTA对CBT术中出血量评估的临床应用价值。
资料和方法
一般资料选取2014年7月至2017年7月43例经手术病理证实的CBT患者的头颈部CTA影像学资料,排除先行数字减影血管造影术介入治疗再进行手术患者7例,直接进行手术治疗患者36例,其中男性8例、女性28例,年龄23~71岁,平均(43.7±11.2)岁。病程1个月~10余年,平均(21.7±20.3)个月。
设备及参数扫描设备采用西门子双源CT(Somatom Definition FLASH,Germany),检查前确认患者移除假牙、耳环等金属物品,嘱其扫描时勿行吞咽动作。在患者肘前静脉置入18G套管针。扫描范围从主动脉弓至颅顶,扫描方向为足至头。患者均先行正位定位像及CT平扫,管电压120 kV,自动管电流调制技术。采用小剂量团注测试计算扫描延迟时间:以6 ml/s流率注入5 ml对比剂(碘普胺,含碘370 mg/ml,拜耳医药保健有限公司,德国)及36 ml生理盐水,选取近颈总动脉分叉水平作为靶平面,将感兴趣区设置于左侧颈总动脉(如果左侧颈总动脉闭塞则选择右侧),计算达峰时间T,扫描延迟时间定为(T+2)s。小剂量团注测试完成后,经双筒高压注射器注入对比剂40 ml,注射流率为6 ml/s,随后以同样流率注入生理盐水48 ml。扫描参数:准直2×64×0.6 mm,采用Z轴飞焦点技术,机架旋转时间280 ms/转,螺距1.2。X线管A电压140 kVp,参考管电流26 mA;X线管B电压80 kVp,参考管电流110 mA,使用CARE Dose 4D调整实际管电流。重建层厚1.0 mm,重建间隔0.9 mm。双源组合因子0.6。采用正弦图确定迭代重建(sinogram-affirmed iterative reconstruction,SAFIRE)进行图像后处理,卷积核值为Q30f,迭代强度为3。每例患者得到3组迭代重建增强图像,分别为140 kVp SAFIRE、80 kVp SAFIRE、融合图像(相当于100 kVp)SAFIRE。将所有图像传至后处理工作站。
图像后处理使用西门子双源CT专业后处理工作站对图像进行二维和三维后处理,选择双能量融合的1.0 mm CTA图像行血管重组,行VR、MPR、MIP等重建方式,并结合原始图像仔细观察。分别由2名经验丰富的放射科中级职称以上的医师独立审阅,两名医师对彼此结果互不知晓,结果以2名医师意见一致时采纳;若出现结果不一致时,由两名医师经协商达成一致。观察肿瘤的位置、有无钙化、供血动脉、肿瘤与颈总动脉分叉及颈内外动脉的关系、有无颈部淋巴结肿大(淋巴结短径大于1.5 cm视为肿大)等。选择肿瘤的最大层面,分别在轴位图像上和冠状位图像上测量肿瘤轴位最大径和上下最大径,并将感兴趣区放置于病灶实性部分(避开出血、坏死、钙化等),覆盖肿块的l/2~2/3,分别测量肿瘤在平扫和增强动脉期的CT值,以两名医师测量的平均值为最终值。所有记录均存档,所有观察和测量均在同一台西门子双源CT专业后处理工作站上完成。
根据临床输血技术规范要求,一次失血量在500 ml以内,可由组织间液进入循环而得到代偿,在生理上不会引起不良反应;失血量大于500 ml,应考虑输入晶体液、血浆增量剂或输血[9]。调取患者住院病例,按照术中出血量(术中出血量的统计以吸引器吸引液去除肝素水冲洗液的量为标准计算)分为出血量<500 ml和出血量≥500 ml两组。
根据肿瘤与颈动脉关系评价CBT Shamblin分型:ShamblinⅠ型为CBT体积较小,局限在颈动脉外膜层;Shamblin Ⅱ 型为CBT体积较大,与颈动脉黏连较多,将颈动脉部分包裹,但不累及血管壁的内膜;ShamblinⅢ型为CBT体积巨大,瘤体将颈动脉完全包裹[8]。
统计学处理采用SPSS 23.0软件进行统计学分析。患者性别、Shamblin分型等组间比较采用Fisher精确检验;对年龄、病程、肿瘤轴位最大径、上下最大径、肿瘤供血动脉数量(条)、肿瘤平扫CT值及动脉期增强CT值先进行正态分布检验,满足正态分布的参数采用t检验,不满足正态分布的参数采用Mann-WhitneyU非参数秩和检验,比较不同术中出血量组之间的差异。提取具有统计学意义的头颈CTA参数,采用二分类Logistic回归分析,对这些参数与术中出血量进行相关性分析,建立回归方程并计算包含多项单参数预测概率的联合参数。采用受试者工作特征曲线分析头颈CTA单参数及联合参数评估术中出血量≥500 ml的诊断价值,计算曲线下面积(area under the curve,AUC),将Youden指数最大的分界点确定为最佳诊断指数,计算单一参数及联合参数的准确性、灵敏度、特异度、阳性预测值及阴性预测值。P<0.05 为差异有统计学意义。
结 果
患者的临床特点及CT表现36例患者共37个病灶,其中35例为单侧、1例为双侧。有临床症状者共10例,其中头晕、耳鸣、咽部发痒等症状者5例,肿物胀痛、压痛者4例,另有1例临床症状为头晕、头胀痛、颜面潮热、多汗、手足发凉、面色苍白,血压200/140 mmHg(1 mmHg=0.133 kPa),实验室检查24 h尿儿茶酚胺升高,此患者合并有颈静脉球瘤。37个CBT CT平扫表现均为近似椭圆形软组织密度肿块,所有肿瘤内均未见明确钙化,8个CBT内见小灶状液化坏死区,其余肿块密度均匀,未见液化坏死区。增强后所有病例肿瘤动脉期均明显强化。其中3个肿瘤边界不清,包绕颈内、外动脉及颈总动脉,颈动脉管壁局部显示不清,并伴有周围颈部淋巴结肿大,CT诊断考虑为恶性CBT伴颈部多发淋巴结转移,并得到病理证实;其余34个肿瘤均边界清楚。
CBT的Shamblin分型及供血动脉分析37个CBT全部定位准确,肿瘤均位于颈动脉分叉水平,32个颈内、外动脉受挤压使两血管之间角度增大,呈现典型的“抱球样”改变,5个颈动脉夹角无增大。37个CBT中,共有Shamblin Ⅰ 型瘤体2个(5.4%)、Shamblin Ⅱ 型瘤体15个(40.5%)、Shamblin Ⅲ型瘤体20个(54.1%)。通过浏览轴位薄层图像,并结合MPR、MIP、VR等图像后处理技术,仔细分析37个CBT的供血动脉。其中咽升动脉参与供血的有36个,甲状腺上动脉参与供血的有29个,舌动脉参与供血的有29个,枕动脉参与供血的有22个,面动脉参与供血的有8个,颈内动脉分支参与供血的有3个(图1)。
临床及头颈CTA参数与CBT术中出血量的相关性术中出血量<500 ml为26个,出血量≥500 ml为11个。术中出血量<500 ml组患者的年龄大于术中出血量≥500 ml组(P=0.019);性别及病程差异无统计学意义(P均>0.05)。肿瘤轴位最大径(P=0.003)、上下最大径(P=0.004)、Shamblin分型(P=0.012)及供血动脉数量(P<0.001)在术中出血量不同分组间差异均有统计学意义;平扫及增强CT值比较差异均无统计学意义(P均>0.05)(表1)。
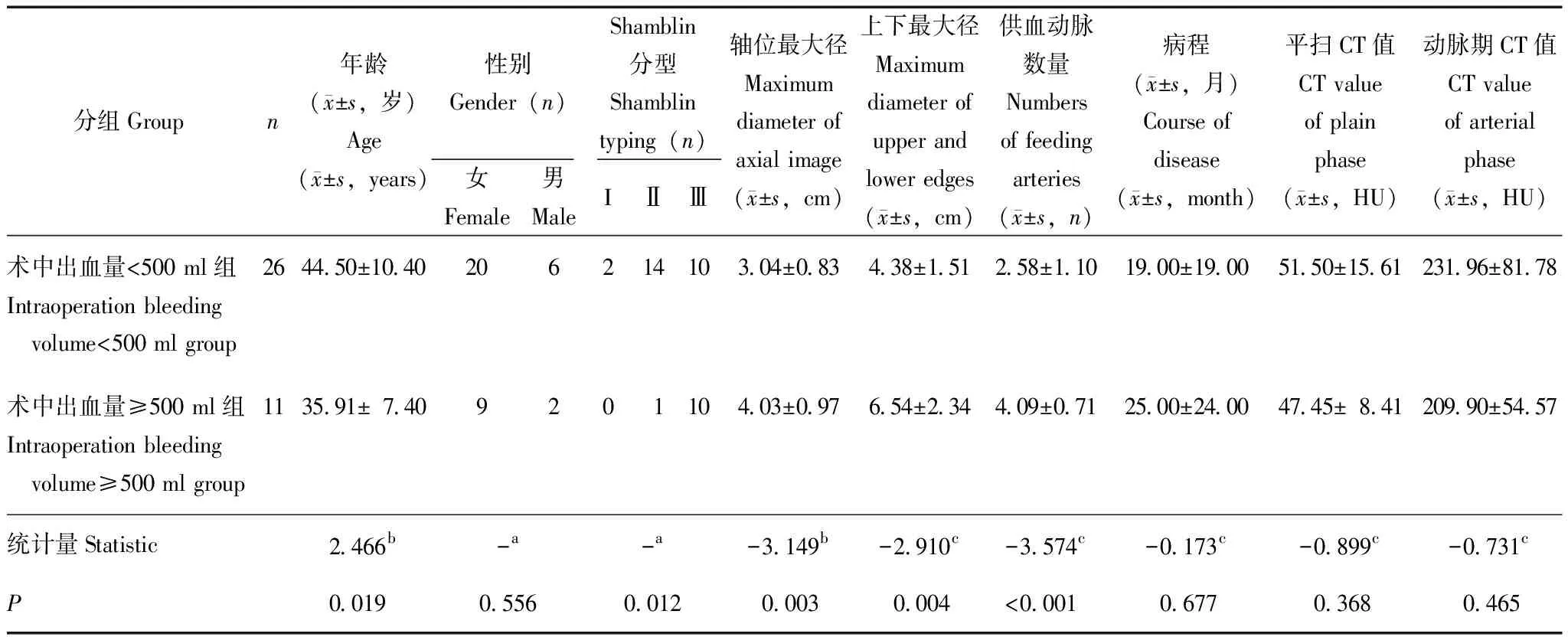
表1 术中出血量<500 ml组与出血量≥500 ml组临床及头颈CTA参数比较
采用Logistic回归,对供血动脉数量、上下最大径、轴位最大径、Shamblin分型与术中出血量进行相关性分析,建立Logistic回归方程如下:
p=1/[1+e-(-11.782+0.889×轴位最大径+0.191×上下最大径+
1.166×供血动脉数量+1.068×Shamblin分型)]
(p为诊断术中出血量≥500 ml的概率)。并得到包含以上4个参数预测概率的联合参数。
分别绘制供血动脉数量、上下最大径、轴位最大径、Shamblin分型以及联合参数诊断术中出血≥500 ml组的受试者工作特征曲线,AUC依次为0.865、0.806、0.781、0.766、0.927(图2)。单参数中,供血动脉数量AUC值最大,Shamblin分型的AUC值最小,但是二者比较差异无统计学意义(Z值=1.335,P=0.1817)。供血动脉数量最佳临界值取3.5时,具有最大Youden 指数为0.626。联合参数的AUC值大于任一单参数,其与Shamblin分型的AUC值比较差异有统计学意义(Z=3.274,P=0.0011);其余参数的AUC值比较差异均无统计学意义(P均>0.05)。当联合参数最佳临界值取0.408时,具有最大Youden指数为0.794(表2)。

CTA:CT血管成像

表2 头颈CTA单参数和联合参数诊断效能(n=37)
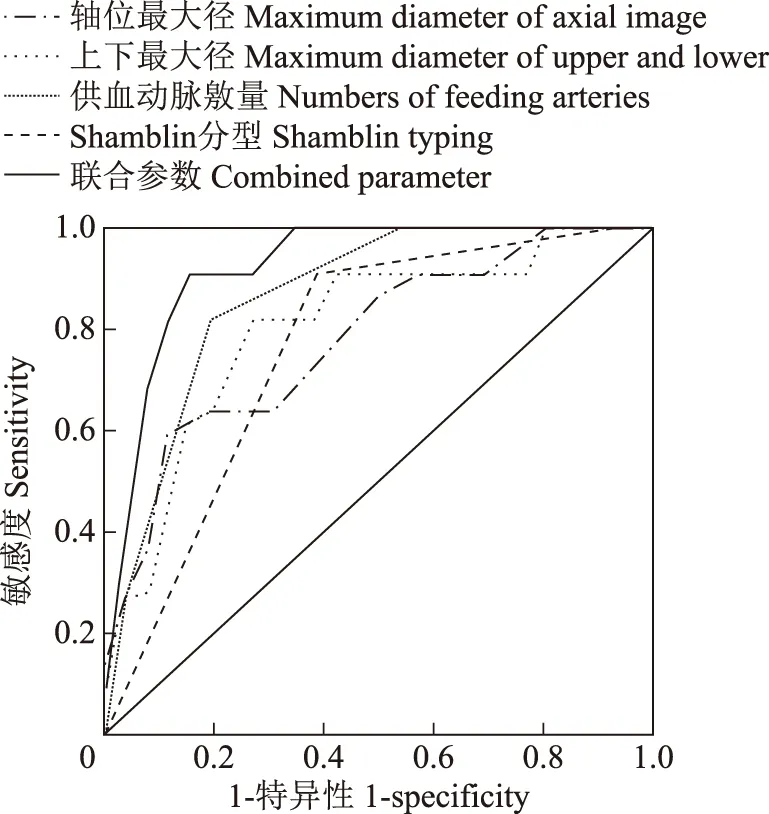
图2 CTA单参数及联合参数评估术中出血量的受试者工作特征曲线
讨 论
本研究采用头颈CTA对CBT术中出血量进行预测,并且发现头颈CTA多项参数对术中出血量具有预测价值,联合参数的预测价值高于单参数。CBT是头颈部最常见的副神经节瘤[10]。好发于成人[11],女性多于男性[12],本研究女性明显多于男性(女性占77.8%),与文献中描述一致。手术是治疗CBT的主要方法,Shamblin分型及瘤体大小是选择手术方式的主要依据[1- 5]。既往研究显示CBT术中出血量主要与Shamblin分型、病程时间长短、肿瘤体积及肿瘤距颅底距离等有关;肿瘤距颅底距离每减少1 cm,其出血量就比平均出血量多1.8倍,输血的风险高1.4倍[6]。ShamblinⅠ型血管损伤风险最小[13],Shamblin Ⅲ型血管损伤的风险显著高于Ⅰ型和Ⅱ型肿瘤[7],肿瘤分型越高出血量越多[14]。
本研究表明,CBT患者的术中出血量与患者年龄、肿瘤的大小、Shamblin分型有关,与既往文献报道一致[6- 7,13- 14]。此外,本研究还显示供血动脉数量与术中出血量有关。既往研究未对术中出血量与供血动脉数量之间的关系进行量化,本研究显示术中出血量≥500 ml组的供血动脉数量明显多于术中出血量<500 ml组,供血动脉数量的AUC值大于上下最大径、轴位最大径以及Shamblin分型,提示相对于其他单个参数,供血动脉数量能更好地预测患者的术中出血量。包含了肿瘤供血动脉数量、上下最大径、轴位最大径、Shamblin分型预测概率的联合参数比单参数具有更高的诊断效能,因此,推荐临床使用联合参数作为预测CBT术中出血量的指标。
本研究的局限性:(1)采用的是双能量扫描,但是没有分析能量参数及不同能谱图像的差别;(2)对影响术中出血量的其他临床因素如不同的手术入路或手术方式等未分层分析,有待今后进行大样本的前瞻性研究;(3)未建立验证队列,对影像指标及Logistic回归方程未进行验证,未来将收集更多病例,开展前瞻性研究。
综上,头颈CTA提供的多项参数对CBT术中出血量的评估具有较高的诊断价值,因此,术前采用头颈部CTA检查对肿瘤大小、形态、供血动脉来源及数量进行评价,可为临床对CBT术中出血量的评估及治疗方案的制定提供依据。

