PPV+Phaco+IOL植入+E-PRP术对糖尿病视网膜病变伴白内障的临床效果
张倢 夏鸿慧 范卫 李肇澎 蔡晓娟 陈文芳 吴思敏 姚倩
【摘要】 目的:探討PPV+Phaco+IOL植入+E-PRP术对糖尿病视网膜病变伴白内障的临床效果。方法:选取2018年1月-2019年6月在笔者所在医院行手术治疗的糖尿病视网膜病变伴白内障患者50例,按照随机数字表法将其分为观察组(n=25)和对照组(n=25)。观察组行PPV+Phaco+IOL植入+E-PRP术联合手术治疗,对照组行PPV+晶体咬切+E-PRP+Ⅱ期人工晶体植入治疗。比较两组治疗前后裸眼视力、眼压水平及并发症发生情况。结果:治疗后3个月,两组裸眼视力、眼压水平均较治疗前明显改善,差异有统计学意义(P<0.05)。治疗后3个月,观察组裸眼视力改善程度优于对照组,差异有统计学意义(P<0.05)。观察组并发症发生率为4.0%,低于对照组的24.0%,差异有统计学意义(P<0.05)。结论:PPV+Phaco+IOL植入+E-PRP联合手术治疗糖尿病视网膜病变伴白内障临床效果显著,可有效改善患者裸眼视力,降低术后并发症的发生。
【关键词】 糖尿病视网膜病变 白内障 玻璃体切割 人工晶状体植入 超声乳化
doi:10.14033/j.cnki.cfmr.2020.20.004 文献标识码 A 文章编号 1674-6805(2020)20-00-03
Clinical Effect of PPV+Phaco+IOL Implantation+E-PRP on Diabetic Retinopathy with Cataract/ZHANG Jie, XIA Honghui, FAN Wei, LI Zhaopeng, CAI Xiaojuan, CHEN Wenfang, WU Simin, YAO Qian. //Chinese and Foreign Medical Research, 2020, 18(20): -13
[Abstract] Objective: To explore the clinical effect of PPV+Phaco+IOL implantation+E-PRP on diabetic retinopathy with cataract. Method: From January 2018 to June 2019, 50 diabetic retinopathy with cataract patients who received surgical treatment in our hospital were selected. According to the random number table method, they were divided into the observation group (n=25) and the control group (n=25). The observation group was treated with PPV+Phaco+IOL implantation+E-PRP combined surgical treatment, while the control group was treated with PPV+cut crystal biting+E-PRP+phase Ⅱ intraocular lens implantation. The uncorrected visual acuity, intraocular pressure and complications of the two groups were compared before and after treatment. Result: Three months after treatment, the uncorrected visual acuity and intraocular pressure of the two groups were significantly improved compared with those before treatment, and the differences were statistically significant (P<0.05). Three months after treatment, the improvement of uncorrected visual acuity in the observation group was better than that in the control group, the difference was statistically significant (P<0.05). The incidence of complications in the observation group was 4.0%, which was lower than 24.0% in the control group, the difference was statistically significant (P<0.05). Conclusion: PPV+Phaco+IOL implantation+E-PRP combined surgical treatment for diabetic retinopathy with cataract has a significant clinical effect. It can effectively improve the uncorrected visual acuity of patients, and reduce the incidence of postoperative complications.
[Key words] Diabetic retinopathy Cataract Vitrectomy Intraocular lens implantation Phacoemulsification
First-authors address: Zhaoqing Gaoyao District Peoples Hospital, Zhaoqing 526040, China
糖尿病是临床常见的慢性疾病,随着疾病的发展,可引发多种全身性并发症,如神经系统病变、糖尿病酮症酸中毒、眼底病变、糖尿病足、心血管疾病等,具有较高的致残、致死风险[1]。其中糖尿病视网膜病变(DR)是糖尿病常见的并发症,通常合并屈光改变、玻璃体积血、青光眼、白内障,是糖尿病患者致盲的主要原因[2]。目前临床上治疗糖尿病视网膜病变合并白内障的主要方式是经睫状体玻璃体切割术(PPV)联合人工晶状体置入(IOL),同时术中应用超全视网膜光凝(E-PRP)有利于减少视网膜耗氧量,降低血管内皮生长因子(VEGF)的含量,从而减少新生血管形成[3-5]。近年来,随着玻璃体手术方案不断完善,有学者指出,PPV+晶状体超声乳化摘除(Phaco)+硅油填充+同期IOL联合术式与Ⅱ期人工晶状体植入术具有同等的疗效和安全性,可促进患者早期恢复视力,避免多次手术[6]。本文以2018年1月-2019年6月笔者所在医院收治的50例糖尿病视网膜病变伴白内障患者为研究对象,观察PPV+Phaco+IOL植入+E-PRP术对糖尿病视网膜病变伴白内障的临床效果,现将研究结果报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月-2019年6月在笔者所在医院行手术治疗的糖尿病视网膜病变伴白内障患者50例,纳入标准:(1)均符合文献[7]《我国糖尿病视网膜病变临床诊疗指南(2014年)》拟定的诊断标准,有玻璃体积血2周以上,药物治疗效果欠佳;(2)符合文献[8]糖尿病视网膜病国际临床分级标准;(3)白内障核硬度分级Ⅲ~Ⅴ级;(4)有手术指征;(5)患者及家属知晓手术相关风险、注意事项,并签署手术知情同意书;(6)依从性高。排除标准:(1)手术不耐受者;(2)有增殖膜和牵拉性视网膜脱离的患者;(3)心、脑、血管、肝肾等重要器官或系统合并严重疾病或恶性肿瘤者;(4)精神疾病或严重意识障碍症者;(5)合并严重青光眼者;(6)自愿退出者。按照随机数字表法将其分为观察组(n=25)和对照组(n=25)。观察组中男16例,女9例;年龄41~78岁,平均(62.53±7.44)岁;1型糖尿病5例,2型糖尿病20例;糖尿病病程6~17年,平均(12.26±3.32)年。对照组中男14例,女11例;年龄39~79岁,平均(61.14±8.27)歲;1型糖尿病3例,2型糖尿病22例;糖尿病病程7~18年,平均(13.34±3.51)年。两组性别、年龄、糖尿病类型、糖尿病病程等基线资料比较差异无统计学意义(P>0.05),有可比性。本研究已经笔者所在医院伦理委员会审核批准。
1.2 方法
观察组行PPV+Phaco+IOL植入+E-PRP术联合手术治疗:患者术前30 min散瞳后,进行表面麻醉联合球后神经阻滞麻醉,随后在颞下方角巩缘后4.0 mm处作23G穿刺口放置灌注头,并在角膜颞侧取约3.2 mm角膜隧道主切口,鼻侧作次切口,超声乳化后吸除晶状体核及皮质,将粘弹剂注入前房,在囊袋内植入人工晶状体,冲洗前房,水密切口。在2点和10点距角巩缘后4.0 mm分别作23G穿刺口,放置导光和玻切头,进行玻璃体切除,并对患者行超全视网膜光凝,光凝范围向前超越赤道至锯齿缘,向后至后极部视盘颞侧上下血管弓,光斑间隔1/2~1光斑直径(光斑直径为200 μm),功率150~250 mW,
总量2 000~2 500点。7-0缝线缝合结膜及巩膜,检查眼压Tn,术毕。
对照组行PPV+晶体咬切+E-PRP+Ⅱ期人工晶体植入:术前麻醉方式与观察组一致。角巩缘后4 mm取常规23G三通道穿刺口,颞下方安装灌注头,在颞上方或鼻上方插入玻切头,另一切口放置导光,从后段咬切晶体及皮质,保留晶状体前囊膜。切除参数:负压200~300 mm Hg,切率400~600 cpm。并对患者进行超全视网膜光凝,光凝参数及过程参考观察组。待视网膜病变病情稳定后行Ⅱ期人工晶体植入,进行表面麻醉后,在角膜颞侧及鼻侧分作角膜主次切口,注入粘弹剂加深前房,将人工晶体植入睫状沟内,冲洗后水密切口,术毕。
1.3 观察指标
比较两组治疗前及治疗后3个月裸眼视力和眼压水平。随访记录两组患者术后并发症发生情况,主要包括玻璃体出血、脉络膜出血、视网膜脱落、视网膜裂孔、角膜水肿、新生血管性青光眼等。
1.4 统计学处理
本研究数据采用SPSS 21.0统计学软件进行分析和处理,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
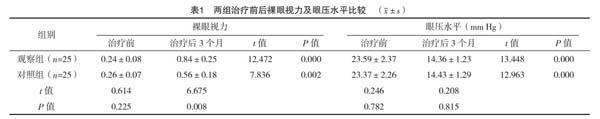
2.1 两组治疗前后裸眼视力及眼压水平比较
治疗前,两组裸眼视力、眼压水平比较差异均无统计学意义(P>0.05);治疗后3个月,两组裸眼视力、眼压水平较均较治疗前明显改善,差异有统计学意义(P<0.05)。治疗后3个月,观察组裸眼视力改善程度优于对照组,差异有统计学意义(P<0.05),见表1。
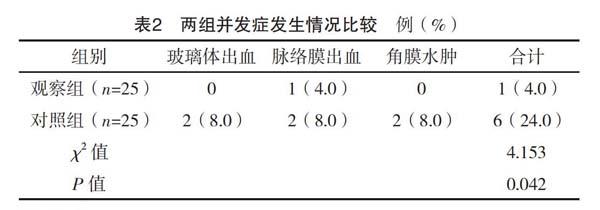
2.2 两组并发症发生情况比较
观察组并发症发生率为4.0%,低于对照组的24.0%,差异有统计学意义(P<0.05),见表2。
3 讨论
随着人们生活水平的提升及饮食结构的改变,我国糖尿病的发生率呈现逐年攀升趋势,也成为诱发视网膜病变主要基础疾病之一。糖尿病视网膜病变合并白内障在临床上较为普遍,其发生发展往往较普通白内障更早更快,致盲率极高,严重影响患者身心健康和生存质量。目前较多临床资料显示,糖尿病视网膜病变合并白内障患者在接受玻璃体术后,再行白内障手术可受较多不稳定因素影响而造成较多并发症的发生[9]。E-PRP是预防患者术后并发症的主要方法之一,其可将缺血区、视网膜中周部需氧量最高的外层视网膜灼伤形成瘢痕,防止产生VEGF,抑制视网膜新生血管的形成并促使已形成的新生血管消退。尽管抗VEGF药物应用于临床,但其通常需要多次重复用药,且难以根除新生血管,同时需要将药物注入玻璃体腔内进行治疗,因此,从疗效、医疗支出、风险方面考虑,临床用药有一定的困难及担忧[10]。晶状体是眼睛屈光系统的主要组成部分,糖尿病视网膜病变合并白内障患者一般需要通过IOL植入术治疗,由于人工晶状体与人眼正常生理结构相符,通过后房型IOL植入后可一定程度维持屈光系统,改善患者视力[11]。但是,在实际临床过程中,由于糖尿病视网膜病变手术创伤较大,IOL植入的时机选择存在争议。有学者指出,在PPV+Phaco后,以硅油进行填充,待患者术后视网膜病变稳定后进行Ⅱ期硅油取出及人工晶状体植入,可降低继发性青光眼、视网膜脱落的发生[12]。但也有国外学者指出,行玻璃体切割、超声乳化摘除晶状体后进行同期人工晶状体植入与Ⅱ期人工晶状体植入相比,术后患者并发症发生率差异不大[13]。
在本研究中,观察组行PPV+Phaco+IOL植入+E-PRP术联合手术治疗,对照组行PPV+晶体咬切+E-PRP+Ⅱ期人工晶体植入,结果显示,两组治疗后裸眼视力及眼压水平均较治疗前显著改善,说明两种术式治疗糖尿病视网膜病变合并白内障均可改善患者视力及眼压水平。同时治疗后观察组裸眼视力改善程度优于对照组,提示PPV+Phaco+IOL植入+E-PRP术联合手术治疗糖尿病视网膜病变合并白内障效果更显著,在有效达到临床疗效的同时无需再行Ⅱ期人工晶体植入,避免二次手术。廖凯等[14]对83例糖尿病视网膜病变合并白内障患者进行分组治疗,A组行PPV+晶状体切除,B组行PPV+Phaco治疗,结果发现,B组视力改善程度、并发症控制程度均优于B组,与本文研究结果相似。另外,本研究还显示,观察组并发症发生率为4.0%,显著低于对照组的24.0%(P<0.05),提示PPV+Phaco+IOL植入+E-PRP联合手术可降低患者术后并发症的发生。由于玻璃体切割后可导致白内障并发症或促进白内障的发展,加之缺少玻璃体支撑后,二次手术难度和风险较大,而在观察组中,通过PPV、Phaco、E-PRP、IOL植入联合手术可避免多次手术,减少创伤,同时由于没有白内障的干扰,患者眼底成像更清晰,利于手术操作。另一方面,晶状体中αA晶状体蛋白具有抑制新生血管形成的作用,晶状体切除后则会加速无虹膜新生血管形成,增加患者并发症发生概率[15]。
综上所述,PPV+Phaco+IOL植入+E-PRP联合手术治疗糖尿病视网膜病变伴白内障临床效果显著,可有效改善患者裸眼视力,降低术后并发症的发生,值得临床借鉴。
参考文献
[1]宋宜忻,梁秋华,孙琳.TLR4信号通路在糖尿病并发症中作用的研究进展[J].中国临床实用医学,2019,10(3):78-80.
[2]呂喆,陈亦棋,沈丽君,等.2型糖尿病患者糖尿病视网膜病变风险预测模型的建立和初步验证[J].中华眼底病杂志,2017,33(3):257-261.
[3]于世伟,夏媛玲.糖尿病白内障患者行超声乳化吸除及人工晶状体植入术后房水NO水平[J].贵州医科大学学报,2017,42(8):937-941,945.
[4]陈乔,聂尚武,王晓琴.保留晶状体前囊膜的玻璃体切除术联合超全视网膜光凝治疗PDR[J].国际眼科杂志,2015,15(9):1609-1611.
[5]王建伟,接传红.23G玻璃体切割术治疗增生型糖尿病视网膜病变术后早期出血的危险因素分析[J].中华眼视光学与视觉科学杂志,2017,19(10):634-638.
[6]宿星杰,齐艳秀,张剑.玻璃体切割联合人工晶状体植入术治疗糖尿病视网膜病变合并白内障[J].国际眼科杂志,2019,19(3):134-137.
[7]中华医学会眼科学会眼底病学组.我国糖尿病视网膜病变临床诊疗指南(2014年)[J].中华眼科杂志,2014,50(11):851-865.
[8]王光璐.糖尿病视网膜病变的分级标准初探[J].眼科,2005,14(4):218-220.
[9]张巍,黄剑云,张勇,等.玻璃体切割术后高眼压影响因素研究进展[J].社区医学杂志,2018,16(23):1748-1752.
[10]赵明威,孙摇遥,许迅.合理使用抗VEGF药物辅助治疗糖尿病视网膜病变[J].中华眼科杂志,2019,55(8):565-568.
[11]张佳晴,罗莉霞.有晶状体眼后房型人工晶状体长度选择和拱高的研究进展[J].国际眼科杂志,2018,18(1):68-71.
[12]魏雁涛,蒋欣桐,张钊填,等.玻璃体腔注射雷珠单抗对增生型糖尿病视网膜病变患眼微创玻璃体切割手术及手术后视力的影响[J].中华眼底病杂志,2015,31(4):337-340.
[13] Rasmussen M L,Broe R,Frydkjaer-Olsen U,et al.Comparison between Early Treatment Diabetic Retinopathy Study 7-field retinal photos and non-mydriatic,mydriatic and mydriatic steered widefield scanning laser ophthalmoscopy for assessment of diabetic retinopathy[J].Journal of Diabetes & Its Complications,2015,29(1):99-104.
[14]廖凯,赵旭丽,袁安,等.玻璃体切割联合白内障手术治疗增生性糖尿病视网膜病变临床疗效评价[J].海南医学,2014,25(8):1135-1137.
[15]徐琼,赵明威.αA晶状体蛋白的功能及其在相关眼部疾病中的作用[J].中华实验眼科杂志,2019,37(2):149-154.
(收稿日期:2020-03-03) (本文编辑:桑茹南)

