不同缝合术联合缩宫素治疗剖宫产术中前置胎盘出血的效果观察
张锦阳
盘锦辽油宝石花医院妇产科,辽宁盘锦124010
妊娠28周后胎盘附着于子宫下段甚至胎盘下缘达到或覆盖宫颈内口,位置低于胎先露部的情形被称之为前置胎盘[1]。前置胎盘患者普遍伴有阴道流血症状。目前已知高龄初产妇、经产妇及多产妇、吸毒/吸烟女性为前置胎盘的高发人群[2-3]。近些年来受子宫内膜病变或损伤、胎盘异常、受精卵滋养层发育迟缓等因素影响,该病的发病率呈逐年上升态势[4]。由于前置胎盘产妇出血风险高,面临的死亡风险大,所以在出血发生后进行有效地处理尤为重要[5]。在医学技术快速发展之下衍生出多种缝合方式与给药手段,故本研究对不同缝合术联合缩宫素治疗剖宫产术中前置胎盘出血的效果进行观察,现报道如下。
1 资料与方法
1.1一般资料 选取2015年1月至2019年10月于本院分娩时发生出血的100例前置胎盘产妇作为研究对象,依据不同缝合术联合缩宫素处理方式分为4组各25例。A组产妇年龄为24~40岁,平均(27.78±1.42)岁;孕周为32.50~40.00周,平均(38.25±0.50)周;孕次为1~6次,平均(3.50±0.50)次;产妇类型:初产妇7例,经产妇18例;前置胎盘分类:部分型前置胎盘12例、边缘型前置胎盘10例、中央型前置胎盘3例。B组产妇年龄为22~41岁,平均(27.82±1.45)岁;孕周为32.00~40.00周,平均(38.20±0.55)周;孕次为1~8次,平均(3.00±1.00)次;产妇类型:初产妇9例,经产妇16例;前置胎盘分类:部分型前置胎盘11例、边缘型前置胎盘10例、中央型前置胎盘4例。C组中产妇年龄为23~40岁,平均(27.81±1.49)岁;孕周为32.00~41.00周,平均(38.30±0.45)周;孕次为1~5次,平均(4.00±1.00)次;产妇类型:初产妇8例,经产妇17例;前置胎盘分类:部分型前置胎盘13例,边缘型前置胎盘10例,中央型前置胎盘2例。D组产妇年龄为20~41岁,平均(27.78±1.52)岁;孕周为32.50~40.50周,平均(38.30±0.40)周;孕次为2~6次,平均(3.00±0.50)次;产妇类型:初产妇8例,经产妇17例;前置胎盘分类:部分型前置胎盘11例,边缘型前置胎盘11例,中央型前置胎盘3例。纳入标准:(1)符合《前置胎盘的临床诊断与处理指南》[6];(2)无本次研究所用药物及缝合方案禁忌;(3)非凶险性前置胎盘。排除标准:(1)瘢痕子宫胎盘穿透性植入;(2)正在参加其他临床试验。4组前置胎盘患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法 A组采取B-Lynch缝合术联合缩宫素宫体注射,分娩完成后经由宫体注入10 U缩宫素(南京新百药业有限公司,国药准字H32025281)。同时行B-Lynch缝合术,切口两角利用可吸收缝合线间断缝合,切口下缘进针后经过宫腔并从切口上缘侧方约3 cm处出针,缝线拉紧后由宫底绕过后壁,于后壁再次进针入宫腔,再从子宫后壁对侧穿出,缝线绕过宫底后从切口上缘约3 cm处进针,于切口对侧出针,拉紧缝线后两端处打结。B组采取B-Lynch缝合术联合缩宫素母臀肌注,分娩完成后经由产妇臀部肌注10 U缩宫素。B-Lynch缝合术实施步骤同A组。C组采取改良子宫下段垂直平行压迫缝合术联合缩宫素宫体注射,缩宫素宫体注射同A组。将子宫托出宫腔,适度用力向下推动膀胱,于宫颈内口上缘约2.5 cm、右侧缘内侧约3 cm处向宫腔方向进针,再由宫颈口约2.5 cm处进针但避免穿透,于肌层中走针,宫颈口约3.5 cm处出针。子宫下段前壁切口下缘约2.5 cm处进针,同上左侧缝扎处理,打结并关闭子宫切口后将子宫置入子宫腔,确定无活动性出血点后关闭腹腔。D组采取改良子宫下段垂直平行压迫缝合术联合缩宫素母臀肌注,改良子宫下段垂直平行压迫缝合术同C组,缩宫素母臀肌注同B组。
1.3观察指标 取术中、术后指标、并发症发生率作为观察指标。术中指标包括手术时间、术中出血量、术中输血量。术后指标包括术后出血量、恶露持续时间、第1次月经恢复时间、月经周期。并发症包括医院内感染、产褥期感染。
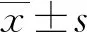
2 结 果
2.14组术中指标比较 C组术中指标与其他组比较,差异有统计学意义(P<0.05)。见表1。
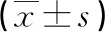
表1 4组术中指标比较
2.24组术后指标比较 C组术后指标与其他组比较,差异有统计学意义(P<0.05)。见表2。
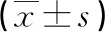
表2 4组术后指标比较
2.34组并发症发生率比较 C组并发症发生率与其他组比较,差异有统计学意义(P<0.05)。见表3。

表3 4组并发症发生率比较[n(%)]
3 讨 论
随着我国“二孩政策”的全面开放,高龄产妇数量随之增加,使得前置胎盘发病率呈明显上升态势。由于前置胎盘普遍附着于子宫下段,随着胎儿的发育子宫下段厚度随之变薄,收缩乏力情形较为常见[7]。目前临床针对前置胎盘的处理以剖宫产为主,但分娩过程中胎盘压力突然间消失后血窦无法顺利闭合,容易发生大出血情形,甚者危及产妇生命安全[8]。虽然子宫切除术止血效果理想但却导致产妇永久性丧失生育能力,且不能够作为止血的首选手段[9-10]。缩宫素属于人工合成的催产素,能够间接作用于子宫平滑肌细胞,模拟正常分娩过程中子宫收缩作用以促进血窦关闭,实现止血的目的[11]。B-Lynch缝合术则是产后出血常用的止血手术,具有操作简便、止血效果确切等优势,但前置胎盘所致的出血常常为宫缩乏力与胎盘面积过大并存,部分患者甚至存在活动性出血点,使得该术在此类患者止血中取得的效果并非十分理想[12]。改良子宫下段垂直平行压迫缝合术可借助纵向机械性压迫及垂直缝合患者螺旋小血管来实现双重止血的目的[13-14]。缩宫素宫体注射起效更为迅速,药物有效成分避免了机体代谢的分解,使得局部血药浓度较肌内注射更高[15]。本研究C组手术时间、恶露持续时间、第1次月经恢复时间、月经周期最短、术中出血量、术中输血量、术后出血量最少,并发症发生率最低,而B组手术时间、恶露持续时间、第1次月经恢复时间、月经周期最长、术中出血量、术中输血量、术后出血量最多,差异有统计学意义(P<0.05),由此表明,改良子宫下段垂直平行压迫缝合术联合缩宫素宫体注射应用效果最佳,改良子宫下段垂直平行压迫缝合术联合缩宫素肌注及B-Lynch缝合术联合缩宫素宫体注射次之,B-Lynch缝合术联合缩宫素肌注效果最差,故可将改良子宫下段垂直平行压迫缝合术联合缩宫素宫体注射作为前置胎盘出血患者的优选止血方案。
综上所述,改良子宫下段垂直平行压迫缝合术联合缩宫素宫体注射治疗剖宫产术中前置胎盘出血应用效果最佳,值得临床推广使用。

