夏棱消瘿汤联合黄药子膏药贴敷治疗甲状腺结节痰结血瘀证45例
王脉桃 张亚萍 宋卫红 李俊霖
甲状腺结节是临床内分泌科常见的良性病变,肿块可随吞咽动作上下移动, 好发于女性和老年人, 可单发、 多发。 随着生活和工作压力的提高和饮食结构的改变, 并且人们健康意识不断提高,甲状腺结节的发病率和确诊率呈上升趋势[1]。目前, 西医对有明显症状甲状腺结节以激素替代治疗为主, 左甲状腺素可抑制结节的生长, 适用于多种甲状腺减退性病变[2]。中医药在甲状腺病变研究已有多年历史,其在提高疗效和减轻临床症状的优势受到广大医生的认可[3]。中医认为, 甲状腺结节的病位在肝、 脾, 病理因素包括气滞、 痰湿、 血瘀, 基本病机为痰结血瘀,多由于肝郁气滞, 脾失运化, 引起痰湿阻络, 气滞血瘀, 中医当以祛痰化瘀, 理气散结为主要治疗原则[4]。黄药子膏药贴敷是种具有中医治疗特色的外治手段,将配制的中药研制成细末后,与水、蜜、醋等介质混匀后调成软膏,然后将软膏贴于患处,药力经皮肤吸收,有效提高局部的药物浓度,发挥辅助治疗作用[5]。本研究中45例甲状腺结节痰结血瘀证患者在西医治疗的基础上,进行夏棱消瘿方联合黄药子膏药贴敷治疗,为临床研究提供参考,结果总结如下。
1 对象与方法
1.1 对象
将郴州市第一人民医院内分泌科2018年5月至2020年3月收治的95例甲状腺结节痰结血瘀证患者作为研究对象,按照随机数字表法分为研究组48例、对照组47例。研究组有3例未规范治疗,剔除。对照组有2例失访,剔除。研究组和对照组最终完成研究者均为45例。研究组中男性13例,女性32例,年龄20~47岁,平均(39.47±5.08)岁,病程1~14个月,平均(7.83±2.05)个月,其中单发18例,多发27例。对照组中男性16例,女性29例,年龄19~45岁,平均(39.16±5.25)岁,病程1~13个月,平均(7.20±2.25)个月,其中单发20例,多发25例。两组患者的性别、平均年龄、平均病程、体征比较,差异无统计学意义(P>0.05),具有可比性。本科研通过郴州市第一人民医院医院伦理委员会审核批准。
1.2 纳入标准
(1)符合《中国甲状腺疾病诊治指南》中甲状腺结节的诊断标准[6],无明显症状,或伴有颈部肿物,随吞咽上下移动,触诊甲状腺单侧或双侧有肿块,可单发或多发、影像学检查发现甲状腺单个和多个实性结节。(2)符合《中医诊断学》中甲状腺结节的痰结血瘀证的诊断标准[7],主症为颈前结块肿大、质地坚硬、可移动、伴有不适感;次症为胸胁满闷、面色沉着、口唇紫暗、纳呆,舌暗有瘀点,苔白腻,脉弦。(3)临床资料完成,可配合完成研究。(4)患者自愿签署知情同意书。
1.3 排除标准
(1)伴有甲状腺肿瘤、甲亢等其他甲状腺病变;(2)结节压迫气道,影响呼吸者;(3)符合手术指征;(4)心、肝、肺、肾等机体重要器官严重功能不全;(5)哺乳、妊娠、期间的妇女;(6)对本研究中所用药物过敏及对药物贴敷皮肤过敏;(7)皮肤有破损,不宜进行贴敷者。
1.4 治疗方法
对照组:采用左甲状腺素钠片治疗,口服左甲状腺素钠片(德国默克公司,规格:50 μg,批号:20180420、20190723),每日1次,每次12.5 μg。
研究组:在对照组患者治疗方案的基础上,采用夏棱消瘿方联合黄药子膏药贴敷治疗,(1)夏棱消瘿方,药物组成:夏枯草30 g、醋莪术15 g、醋三棱15 g、川芎15 g、当归15 g、浙贝母15 g、半夏10 g、连翘20 g、青皮15 g、陈皮15 g、甘草6 g,每剂药煎至300 mL,每日2次,每次150 mL;(2)黄药子膏药贴敷,中药组成黄药子10 g、冰片6 g、莪术10 g、昆布6 g,加入生姜、甘油、蜂蜜混合后调制成糊状。制作成3 cm的圆片状,每晚敷于结节处,每晚至少敷6个小时。
两组患者均在治疗3个月后统计疗效。
1.5 临床疗效评价
参考《中药新药临床研究指导原则》中中医证候疗效判断标准拟定[8],对主次症状进行量化评分,主症中颈前结块肿大、质地坚硬、可移动、伴有不适感,按照四级评分法分别记为0、2、4、6分;次症为胸胁满闷、面色沉着、口唇紫暗、纳呆,按照四级评分法分别记为0、1、2、3分;各症状评分总和为证候积分。临床判定标准:(1)显效,临床症状、体征显著减轻,证候积分较治疗前降低≥70%;(2)有效,临床症状、体征有所减轻,证候积分较治疗前降低≥30%;(3)无效,症状、体征较治疗前无改变,证候积分较治疗前降低<30%。总有效率为显效、有效的病例数占总例数的百分比。
1.6 甲状腺结节体积数量比较
运用彩色多普勒超声测定甲状腺结节大小,包括甲状腺峡部厚度、两叶前后径、结节最长直径;测定两组患者的结节数目。
1.7 实验室检测指标比较
在患者治疗前后采集空腹时的肘正中4 mL外周静脉血,运用酶联免疫吸附法测定转化生长因子-β1(transforming growth factor-β1,TGF-β1)、胰岛素样生长因子1(insulin-like growth factor 1,IGF-1)的水平。
1.8 统计学处理

2 结果
2.1 两组患者的总有效率比较
研究组甲状腺结节患者在治疗后的临床总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
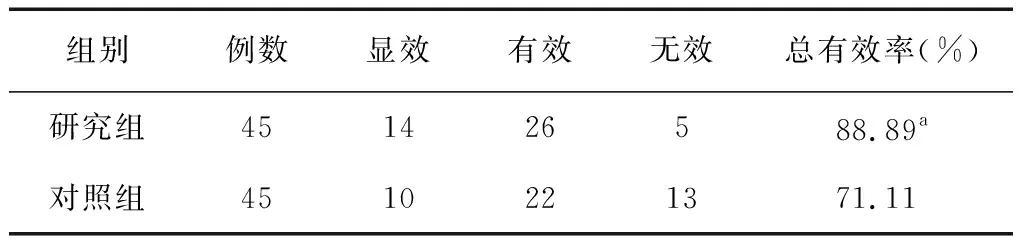
表1 两组甲状腺结节痰结血瘀证患者的总有效率比较(%)
2.2 两组患者的症状评分比较
两组患者在治疗前的主症评分、次症评分无显著差异(P>0.05);两组患者治疗后的主症评分、次症评分显著低于治疗前,差异有统计学意义(P<0.05);研究组治疗后的主症评分、次症评分比对照组低,差异有统计学意义(P<0.05)。见表2。
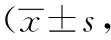
表2 两组甲状腺结节痰结血瘀证患者的主症评分、次症评分比较分)
2.3 两组患者的甲状腺结节体积数量比较
两组患者在治疗前的峡部厚度、两叶前后径、结节最长直径、结节数目比较,差异无统计学意义(P>0.05);两组患者在治疗后的峡部厚度、两叶前后径、结节最长直径、结节数目显著低于对照组,差异有统计学意义(P<0.05);研究组在治疗后的峡部厚度、两叶前后径、结节最长直径、结节数目低于对照组,差异有统计学意义(P<0.05)。见表3。
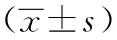
表3 两组甲状腺结节痰结血瘀证患者的峡部厚度、两叶前后径、结节最长直径、结节数目比较
2.4 两组患者TGF-β1、IGF-1的水平比较
两组患者在治疗前的TGF-β1、IGF-1无明显差异(P>0.05);两组患者在治疗后的TGF-β1显著升高,IGF-1显著降低(P<0.05);研究组患者在治疗后的TGF-β1高于对照组,IGF-1低于对照组,差异有统计学意义(P<0.05)。见表4。
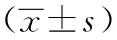
表4 两组甲状腺结节痰结血瘀证患者的TGF-β1、IGF-1的水平比较
3 讨论
甲状腺结节通常为良性病变,患病人群中女性多于男性,沿海地区多于内陆地区,其发病率与年龄成比例。甲状腺结节的病因复杂,主要包括环境、遗传、碘缺乏等因素,随着诊断技术的进步和人们健康意识的改善,甲状腺结节的临床诊断确诊率明显上升[9]。目前,西医对甲状腺结节尚缺乏特异性治疗手段,左甲状腺素能通过负反馈机制有效抑制垂体和血液中TSH的合成,降低相关受体的活性,减轻对甲状腺滤泡细胞的促生长效应,发挥治疗效果[10]。但目前临床对左甲状腺素治疗甲状腺结节的疗效尚存在争议,整体疗效不理想。
中医学根据甲状腺结节的临床证候特点,将其归为“瘿病”的范畴,多由于患者情志不舒,饮食、水土不符,引起肝郁气滞,累及脾脏,脾失运化,津液运行不畅,日久生痰生湿,痰湿互结,阻滞脉络,气血运行不利,气滞血瘀,痰、瘀痈于颈前,发为此症[11]。本研究选用夏棱消瘿方中夏枯草、三棱、莪术用作君药,夏枯草能消肿散结,明目清火;三棱、莪术可消积止痛,行气破血,二药常相须为用,入气分和血分,醋制后更加强祛瘀止痛的功效。川芎、当归用作臣药,川芎能行气活血;当归能养血活血;二药合用,加强行气散瘀,解郁散结之效。青皮、浙贝母、连翘、陈皮、半夏用作佐药;青皮能消痞祛痰,疏肝解郁;陈皮能健脾理气,燥湿祛痰;半夏能消痞散结,祛痰燥湿,止呕降逆;浙贝母能清热止咳,祛痰散结;甘草为使药,能调和诸药,全方合用发挥祛痰燥湿,行气活血,祛瘀止痛,消肿散结的功效[12]。黄药子膏药贴敷方中选用黄药子能降火凉血,祛痰散结消瘿;昆布能软坚散结,祛瘀;莪术能散结化痰,活血化瘀。方中加入冰片、生姜等药物,更加有利于药物通过皮肤进入机体,提高具有药物浓度,发挥临床治疗目的[13]。本研究结果显示,研究组疗效高于对照组,治疗后主症评分和次症评分明显低于对照组,结果表明,夏棱消瘿方联合黄药子膏药贴敷治疗甲状腺结节痰结血瘀证的疗效确切,能提高治疗效果,进一步减轻患者的临床症状。本研究还发现,研究组峡部厚度、两叶前后径、结节最长直径、结节数目的改善程度优于对照组。结果进一步表明,夏棱消瘿方联合黄药子膏药贴敷可有效减轻甲状腺结节痰结血瘀证的结节症状,缩小结节大小,降低结节数量。
TGF-β1是调节细胞生长的重要物质,能抑制免疫细胞增殖和分化,促进成纤维细胞生长,抑制上皮细胞、内皮细胞生长,抑制促进细胞外基质降解[14]。IGF-1能促进细胞的分裂和增殖、分化,还能诱导促甲状腺激素的分泌,促使甲状腺细胞增殖,促使滤泡细胞增生[15]。本研究结果发现,研究组治疗后的TGF-β1比对照组高,IGF-1比对照组低(P<0.05)。结果表明,夏棱消瘿方联合黄药子膏药贴敷可通过调节TGF-β1、IGF-1的水平,有效抑制甲状腺结节的生长,此可能是其发挥疗效的作用机制,有待进一步研究探讨。
综上所述,夏棱消瘿方联合黄药子膏药贴敷治疗甲状腺结节痰结血瘀证的疗效确切,能有效减轻临床症状,缩小结节大小,可能与调节TGF-β1、IGF-1的表达有关,有待临床进一步研究探讨。

